Award van de WHO voor het zorgpersoneel
De Wereldgezondheidsorganisatie (WHO) huldigde alle zorgverleners al door 2021 uit te roepen tot het Internationaal Jaar van het Zorgpersoneel. Recent zakte dokter Hans Kluge, regionaal directeur voor Europa bij de WHO, af naar ons land waar hij minister van Volksgezondheid Frank Vandenbroucke ontmoette.
Dokter Kluge overhandigde de minister de award, bestemd voor alle zorgverleners. Zo wil de WHO waardering en erkenning tonen voor de inzet die gezondheidsbeoefenaars tijdens de pandemie toonden. 2021 was een bijzonder moeilijk jaar voor de lichamelijke en geestelijke gezondheid van zorgverleners. Ze werden keer op keer geconfronteerd met een toenemend aantal besmettingen en ziekenhuisopnames en tegelijk rekening houden met de risico’s voor hun eigen gezondheid. De award zal ondergebracht worden in het Galileegebouw in Brussel, waar de drie gezondheidsadministraties zitten.



Hoe beperken we hoge uitstroom bij verpleegkundigen?
Vlaanderen kent al jaren heel wat knelpuntberoepen in de zorg. Vacatures raken niet ingevuld en ook de perceptie over werken in de zorg zit eerder in een negatief daglicht. Daarom werd recent een studie[1] uitgevoerd naar de reden voor de uitstroom en hoe je de werkgelegenheid in de zorg kan bevorderen door in te zetten op duurzame en kwalitatief hoogstaande werkgelegenheid.
Werkgeversfederatie Verso bepaalde vijf pistes om de tekorten in de zorg te bestrijden. Zo moet er werk gemaakt worden van een hogere instroom, een opleidings- en competentiebeleid, innovatie en digitalisering, meer arbeidsvolume en lagere uitstroom. Net die lagere uitstroom was het doel van de uitgevoerde studie. Net zoals een meer positieve beeldvorming over de sector en een betere begeleiding van jonge werknemers en herintreders. De wetenschappers stelden namelijk vast dat deze drie factoren mee de uitstroom veroorzaken. Volgens een Belgische studie[2] heeft tien procent van de Vlaamse verpleegkundigen een hoog risico op burn-out en dacht 1 op de 10 er al aan een ander beroep te kiezen. Werkbaar werk is dus een deel van oplossing.
Wat vinden verpleegkundigen belangrijk in hun job?
Voor de studie werden ook elf verpleegkundigen geïnterviewd over hun job. Die antwoorden werden getoetst aan een literatuurstudie. Factoren zoals werklast, persoonlijke situatie, beslissingsruimte, werkrelaties en patiëntenzorg kwamen terug als verklaring voor de uitstroom (zie figuur).
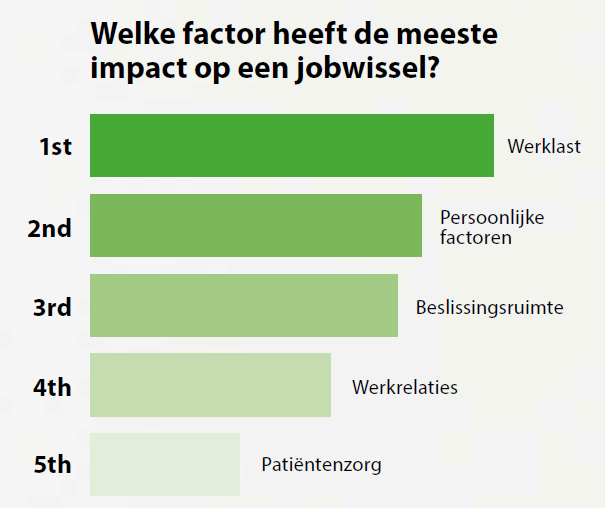
Een goede samenwerking en communicatie bevorderen wel de voldoening die ze uit hun job halen, zowel met directe collega’s als met leidinggevenden en artsen. Teamwerking is dus zeer belangrijk, net zoals kort voor de dienst met elkaar spreken zodat iedereen kan inschatten hoe de dienst zal verlopen en waar de problemen en aandachtspunten zich situeren. Niet verwonderlijk dus dat ook communicatie een grote rol speelt. Zeker wanneer er nieuwe regels en richtlijnen hun intrede doen. Van een leidinggevende verwachten verpleegkundigen vooral dat die betrokken is bij het team en af en toe ook een luisterend oor biedt.
Daarnaast vinden de deelnemers dat verpleegkundigen meer autonomie mogen krijgen, gelinkt aan vertrouwen. Dat kan op verschillende manieren worden ingevuld, zoals mee nadenken over richtlijnen, eigen accenten leggen in de zorg, meer vrijheid in werkuren, … Opvallend is dat ze ook het opleiden van nieuwe collega’s als demotiverend aanschouwen. Tijd en middelen ontbreken vaak en de nieuwe collega’s stromen vaak snel uit.
De studie concludeert dat verpleegkundigen vooral de werklast aankaarten als reden voor de hoge uitstroom. Ook samenwerking, erkenning en vertrouwen spelen een rol. Over samenwerken in team vinden ze goede communicatie, autonomie, een duidelijke rolverdeling en doorstroom van ervaring en kennis belangrijk. In de zorg ligt de focus dan weer op patiëntencontacten en spelen de fysieke zwaarte van de job en de vele administratieve taken hen geregeld parten. Liefst tien procent zou door de fysieke zwaarte niet meer terugkeren naar de zorg. Ze erkennen ook dat het niet vanzelfsprekend is om een zorgjob te combineren met een gezinsleven.
[1] van de Veerdonk W, Smets J. (2021). Rapportage (deel) WP3: Uitstromen uit het zorgberoep. Matchen de factoren uit de internationale literatuur met de Vlaams/Nederlandse praktijk? Thomas More December 2021.
[2] Geuens N, Van Bogaert P, Franck E. Vulnerability to burnout within the nursing workforce -The role of personality and interpersonal behaviour. J Clin Nurs. 2017 Dec;26(23- 24):4622-4633. doi: http://doi.org/10.1111/jocn.13808. Epub 2017 Jun 28. PMID: 28295750.
Rode Kruis Vlaanderen bundelt nuttige tips voor eerste hulp
Geen Stayin’ Alive, wel 10.000 luchtballonnen. Dat is het deuntje dat je in achterhoofd moet houden wanneer je iemand reanimeert. De reden? Met 103 beats per minuut (bpm) is Stayin’ Alive aan de trage kant. Het ideale tempo ligt op 100 à 120 bpm, of zoals in het geval van K3 op 107 bpm. Dit soort tips bundelt het Rode Kruis Vlaanderen in het handboek Help! Eerste hulp voor iedereen.
Het handboek telt 996 pagina’s vol nuttige informatie over eerste hulp. Ideaal voor wie zijn kennis even wil opfrissen of voor wie praktische tips binnen handbereik wil hebben. Er staan eerstehulprichtlijnen in, maar ook achtergrondinformatie, preventietips, … Het dient ook als overzichtelijk naslagwerk bij ongevallen of ziekte. Aan de hand van enkele duidelijke stappen wordt tekst en uitleg gegeven bij meer dan 300 soorten letsels en aandoeningen. Van een schaafwonde of verstuiking tot een insectenbeet. Je bestelt het boek via de website van het Rode Kruis Vlaanderen of via je boekhandel.
Ongezonde voeding en overgewicht in Vlaamse scholen
Uit een studie van Sciensano blijkt dat fastfoodrestaurants, takeaways, snoepwinkels, … steeds meer opduiken in de buurt van Vlaamse scholen. En dan vooral in de buurt van scholen met een hoog percentage aan kwetsbare leerlingen. De onderzoekers stelden een verband vast tussen de aanwezigheid van die handelszaken en het gewicht van kinderen.
Overgewicht of obesitas bij Vlaamse kinderen van 2 tot 17 jaar komt vaker voor bij kinderen die opgroeien in armoede. Ook de opleiding en herkomst van de ouders spelen mee. Uit cijfers blijkt dat 16 procent van de kinderen met overgewicht kampt en 5 procent met obesitas. Ongezonde eetgewoonten (snacks, geen groenten, frisdrank, …) en te weinig beweging zijn de voornaamste oorzaken. Een recente studie van Sciensano toont aan dat deze trend extra uitgesproken is voor scholen met een hoog percentage leerlingen waarvan de moeder laagopgeleid is en scholen met een hoog percentage leerlingen waarvan de thuistaal niet Nederlands is. De studie stelde ook een positief verband vast tussen de densiteit van fastfood, afhaal en bezorgoutlets, de densiteit van gemakswinkels en het gewicht van kinderen jonger dan 6 jaar en kinderen tussen 6 en 12 jaar. Dat verband is er niet voor jongeren van 13 tot 18 jaar. Scholen stimuleren de laatste jaren gezonde voeding op school. Uit een rondvraag van het Instituut Gezond Leven vzw in 2019 blijkt ook dat het aanbod aan gezonde tussendoortjes de goede kant opgaat. Heel wat scholen bieden ook al gratis water aan of plaatsen geen frisdrankautomaten meer. Een positieve evolutie dus.
Waar gaat het dan fout? Net buiten die schoolmuren. Sciensano en Gezond Leven onderzochten de voedselomgeving rond Vlaamse basis- en secundaire scholen. Die blijken gezonde voeding alles behalve te stimuleren. Op 500 meter van de schoolpoort zou zich namelijk een fastfoodrestaurant of een snoepwinkel bevinden. En dat brengt de verleiding van een snelle, ongezonde hap zeer dichtbij, klinkt het bij de onderzoekers. Ze spreken van echte obesogene buurten of voedselmoerassen waar een groot aanbod calorierijk voedsel te vinden is. Of voedselwoestijnen, waar verse groenten en fruit niet te bespeuren zijn. Dit type omgevingen stellen onze wilskracht danig op de proef.
Werk aan de winkel dus. Niet alleen voor de scholen, ook voor de lokale besturen en overheden in ons land. In het buitenland zijn daar al enkele voorbeelden van te vinden. Zo heeft Londen uitsluitingszones voor afhaalzaken rond scholen. Ze beperken ook de openingsuren van ongezonde voedingszaken in de buurt van scholen. Een andere mogelijkheid is dit type verkooppunten verplichten een minimum aan gezonde voeding aan te bieden en dit ook meer zichtbaar te maken.
Raadpleeg de studie “Naar gezonde voedselomgevingen rond scholen in Vlaanderen” via sciensano.be of via yeswecare.be.
https://www.sciensano.be/nl/biblio/naar-gezonde-voedselomgevingen-rond-scholen-vlaanderen
Verpleegkunde grootste knelpuntberoep in 2022
Zowel verpleegkundigen, als hoofdverpleegkundigen en gespecialiseerd verpleegkundigen operatiekwartier zijn ook in 2022 opgenomen als knelpuntberoep. Die lijst wordt jaarlijks opgesteld en gepubliceerd door de Vlaamse overheidsdienst VDAB op basis van statistische analyses, expertenadvies en advies van sectororganisaties. Bovenaan de lijst van 2022: verpleegkundigen.
Voor verpleegkundigen waren er in 2021 zo’n 9.666 openstaande vacatures[1], voor hoofdverpleegkundigen ging het om 971 vacatures en voor gespecialiseerd verpleegkundigen operatiekwartier om 253 vacatures. De VDAB spreekt over een knelpuntberoep door kwantitatieve redenen. Met andere woorden: er zijn te weinig werkzoekenden op de arbeidsmarkt. Ook de specifieke arbeidsomstandigheden zoals hoge fysieke en psychische belasting, onregelmatige uren en weekend- en avondwerk spelen volgens de Vlaamse overheidsdienst een rol. Bij gespecialiseerd verpleegkundigen operatiekwartier komt daar ook nog de bijzondere beroepstitel bij.
De arbeidsreserve van verpleegkundigen is zeer klein, maar ook de vergrijzing en vraag naar zorg neemt toe. Bovendien gaan veel verpleegkundigen binnenkort zelf met pensioen. Door covid kreeg de sector de voorbije twee jaar ook met extra uitdagingen te maken en dat maakte het vinden van (hoofd)verpleegkundigen, zorgkundigen en verzorgenden extra moeilijk.
[1] Cijfers via vdab.be/trendsdoc/beroepen
Word ook expert valpreventie
Valpreventie.be, het expertisecentrum val- en fractuurpreventie in Vlaanderen, lanceert een nieuwe vierdaagse opleiding van “Expert valpreventie bij ouderen”. De opleiding loopt vindt plaats op 14 maart, 14 juni, 17 oktober en 5 december, telkens van 9 tot 17 uur. Professionele zorgverleners delen er hun multidisciplinaire en praktijkgerichte kennis en vaardigheden rond valpreventie bij ouderen op een interactieve manier. Er is ook ruimte voor wetenschappelijke studies, casussen, groepsdiscussies en heel wat praktijkvoorbeelden. Na de opleiding treed je toe tot het Expertennetwerk Valpreventie. Inschrijven kan via Valpreventie.be. Valpreventie.be organiseert dit jaar ook de elfde Week van de Valpreventie van 25 april tot en met 1 mei 2022. De vijf Vlaamse provincies en Brussel zullen opnieuw de strijd aangaan om de titel van beste valpreventieprovincie van 2022 binnen te halen.
Adviezen gemeenschappelijke mentorenopleiding en spreiding stageplaatsen afgerond
De adviezen rond de gemeenschappelijke mentorenopleiding en rond de spreiding van de stageplaatsen zijn een werk van lange adem geweest. Vandaag liggen ze op tafel bij ministers Ben Weyts en Wouter Beke. Het adviescomité blijft behouden enerzijds om opvolging te bieden van deze twee dossiers en anderzijds om samen waar mogelijk de kwaliteit van de begeleiding van studenten en aan de evaluatie van de stageplaatsen te bevorderen.
De oorspronkelijke oproep om een adviescomité in het leven te roepen dateert al van december 2018. Het doel was vierdelig: een vergoeding voor studenten tijdens de vierde fase, het opstellen en implementeren van een uniform feedbackformulier voor de stages, een gemeenschappelijke mentorenopleiding uitwerken en de spreiding van de verdiepende stage over de verschillende domeinen en sectoren. Daar werd zowat het hele werkveld en ook een afvaardiging vanuit de hogescholen bij betrokken en dat resulteert in een onderbouwd en kwalitatief resultaat. De adviezen rond de spreiding van de stageplaatsen en de mentorenopleiding zijn afgewerkt. Voor dat laatste advies stonden Karen Van Wassenhove, directeur cluster gezondheidszorg aan Odisee en Dirk Vandeweyer van de Vlaamse Hogescholenraad aan het hoofd van een subwerkgroep die opgericht werdbinnen de werkgroep verpleegkunde van de Vlaamse hogescholenraad.
“Er werd gesproken rond de duur, de inhoud, de doelen, de capaciteit en de financiën van zo’n gemeenschappelijke mentorenopleiding”, vertelt Karen Van Wassenhove. “Iedere hogeschool organiseert wel een vorm van opleiding, maar die verschillen onderling zeer sterk. De nood aan uniformiteit drong zich op. We gingen rond de tafel zitten en startten vanuit de inhoud en de doelstellingen: wat is de ideale mentorenopleiding? Daarna pasten we ons concept aan in functie van haalbaarheid, zowel financieel als naar vrijroosteren van persoon in het werkveld.
Vier onderdelen
De gemeenschappelijke mentorenopleiding is er niet enkel voor de vierde fase van de bachelor verpleegkunde. Al komt de oorspronkelijke vraag wel daar uit voort. Hoe je een stagiair in de eerste of vierde fase coacht, is verschillend. “Daarom werkten we een volwaardige opleiding uit, van a tot z. De focus ligt op de mentor zijn voor een student uit de bacheloropleiding, maar ook het onderscheid met het begeleider van een student uit HBO5 Verpleegkunde komt aan bod. Mentorschap heeft een belangrijke gemeenschappelijke basis aan competenties die uniform zijn of het nu gaat om het begeleiden van een HBO5 of bachelor student. Er zijn echter ook duidelijke verschillen en deze komen ook uitgebreid aan bod in deze opleiding.” In welke mate de hogescholen samen met hun HBO5 partner deze opleiding uitbouwen/aanbieden, is een vrije keuze.
De mentorenopleiding bestaat uit vier fysieke contactmomenten waar interactie, collaboratief leren en peerfeedback en intervisie centraal staan. De groepsgrootte moet aangepast zijn voor dergelijke didactische werkvormen. Daarnaast is er ook een asynchroon deel met modellen, best practices, checklists, … De hogescholen zullen materiaal voor het asynchrone deel met elkaar uitwisselen. Dit deel is in principe zelfstudie voor de mentoren, de investering nodig voor het doornemen van deze inhoud zal sterk verschillen afhankelijk van de voorkennis en de ervaring van de mentor. “De mentor dient dit zelfstudiepakket stap per stap te verwerven voorafgaand aan het bijhorende contactmoment. Door deze voorbereiding kan tijdens dit contactmoment optimaal tijd besteed worden aan het beantwoorden van vragen en allerlei interactieve werkvormen zoals intervisiemomenten”, vertelt Karen. “De hogescholen bepalen zelf hoe ze die vier dagen invullen. Wij raden aan die te spreiden over het jaar. Zo kan de mentor iets nieuws leren, er mee aan de slag gaan, feedback ontvangen en zo stap per stap groeien in het mentorschap. Daar komt ook het portfolio met reflecties en opdrachten kijken. Dat portfolio moet organisch groeien en mag geen blok aan het been zijn. Integendeel, mentoren gaan aan de slag met gerichte, concrete vragen zodat ze tijdens de twee individuele coachingmomenten of tijdens de intervisie hierover in gesprek kunnen gaan met de docenten.”


Rekening houden met opleidingsfase
De opleiding stelt enkele gemeenschappelijke doelen die op basis van het functie- en competentieprofiel van de mentor zijn opgesteld. Het gaat om brede doelen enerzijds en doelen in relatie met de student anderzijds. Zo moet de mentor in staat zijn een kritische reflectie te maken van zichzelf en de stageplaats op basis van kaders en modellen. Hij heeft een voorbeeldrol en onderneemt actie om op de open afdeling een open leerklimaat te bevorderen. Zo is hij meteen ook een verbindende factor tussen alle betrokken partijen: de student, het verpleegkundig team, de leidinggevenden, het multidisciplinair team, de zorgvragers en de stagebegeleiders. “Specifiek voor de student creëert de mentor leerkansen aangepast op de student. Daarbij moet hij ook rekening houden met de vaardigheden die op bachelorniveau verworven worden”, zegt Karen nog. “Vooral in de vierde fase speelt dit een belangrijke rol, want het klinisch redeneren, de vaardigheden en de mate van autonomie van studenten in een eerste opleidingsfase zijn helemaal anders dan van studenten in de vierde opleidingsfase.”
Tot slot moet de mentor ook begeleiden en coachen zodat de student zijn leerdoelen behaalt en moet er constructieve feedback volgen aan de hand van voorziene momenten en formulieren. Daarvoor wordt aan gestandaardiseerd feedbackformulier gewerkt. Op dit moment is het volgen van de mentorenopleiding geen verplichting, maar wel sterk aanbevolen. Wie mentor is, kan mentor blijven. Er is vandaag ook nog geen sprake van een kwaliteitsvereiste voor stageplaatsen waarin er een relatie wordt gelegd met het volgen van deze mentorenopleiding. Als deze stap verkend zou worden, zal dit opnieuw heel wat afstemming en overleg vragen.
Betere spreiding van stageplaatsen
Een van de voorwaarden om deel te mogen nemen aan de mentorenopleiding is al mentor zijn van bachelorstudenten verpleegkunde. Maar woonzorgcentra waar vaker HBO5-studenten stage lopen, vallen zeker niet uit de boot. Willen ze opleiding volgen, dan voorziet de hogeschool een bachelorstudent. En zo is de link met de spreiding van de stageplaatsen in de derde en vierde opleidingsfase gemaakt, een werkgroep geleid door Toon Quagebeur, programmadirecteur gezondheid aan de UCLL.
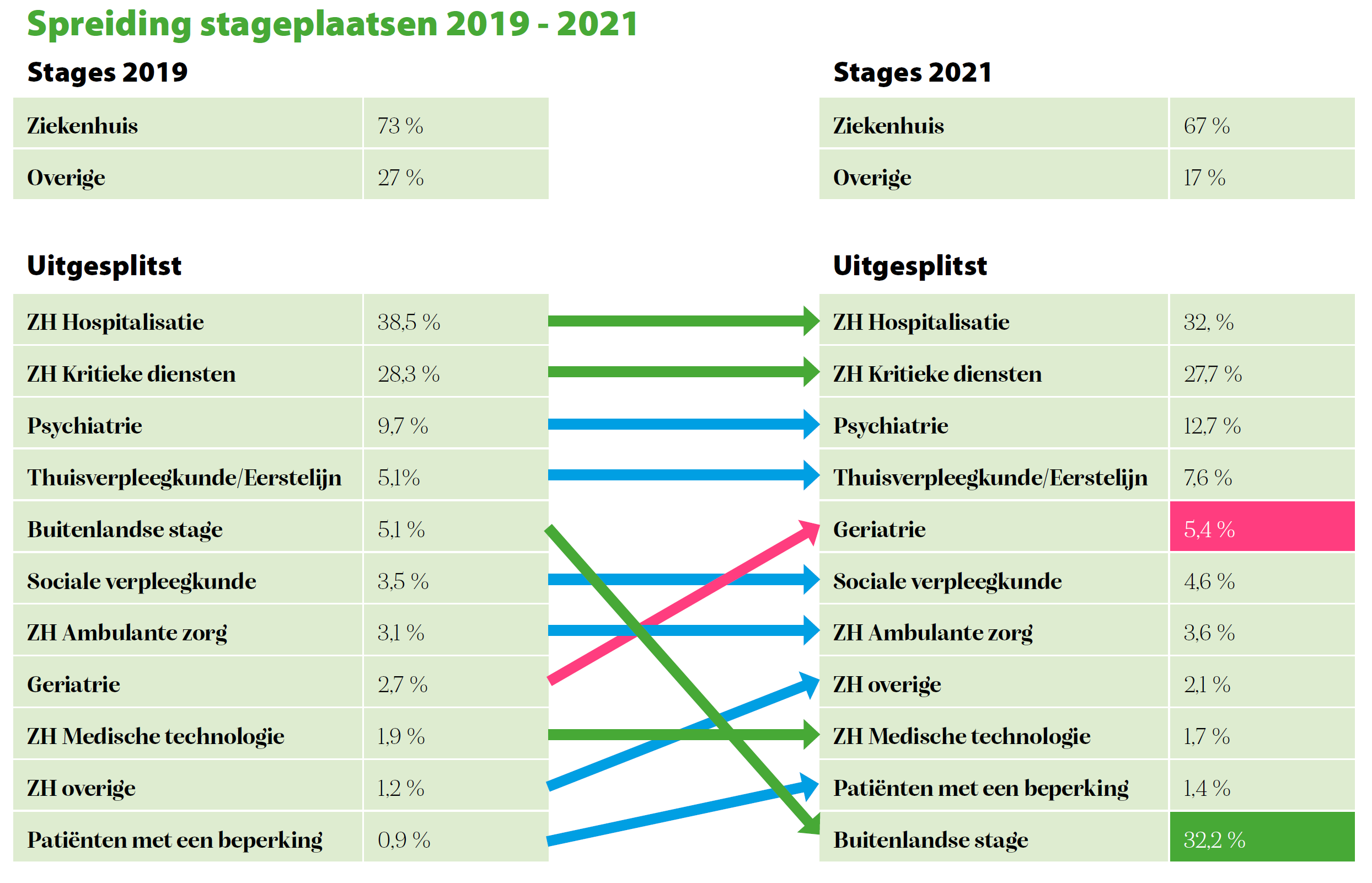
In 2019 deed 73 procent[1] van de studenten in het vierde bachelorjaar hun verdiepende stage in een ziekenhuis. Vooral hospitalisatie (38,5 procent) en kritieke diensten (28,3 procent) zijn vaak gekozen afdelingen. Stages bij patiënten met een beperking (0,9 procent) of medische technologieën (1,9 procent) bengelen onderaan de lijst. De cijfers voor 2021 leken alvast bemoedigend. Hospitalisaties (32,2 procent) en kritieke diensten (27,7 procent) blijven de vaste waarden, maar andere disciplines ontvingen meer studenten. De verklaring daarvoor zijn de buitenlandse stages die wegvielen omdat veel studenten voor covid niet konden vertrekken en zo dus op zoek gingen naar een andere stageplaats. Feit blijft dat slechts 5,4 procent koos voor een stage binnen de ouderenzorg, 7,6 procent voor een stage in de eerstelijn, 12,7 procent binnen de geestelijke gezondheidszorg en 6 procent binnen welzijnszorg. Deze cijfers worden jaarlijks opgevolgd door het adviescomité.
Niet alleen de keuze van de student speelt mee. Zo wordt in de eerste fase veelal gekozen voor een stage binnen de ouderenzorg omdat de student dan al een registratie tot zorgkundige bezit. Het lijkt de ideale omgeving om basiscompetenties te oefenen, maar niets is minder waar. Ouderenzorg is een complexe sector en wordt niet voldoende erkend. Studenten doen dan misschien een eerste, negatieve ervaring op waardoor ze op een later moment in hun opleiding niet meer voor deze discipline kiezen.
Om de stages met chronische zorg aantrekkelijker te maken, stelde het adviescomité een lijst op met initiatieven en actiepunten. Zo spreken ze over de visievorming bij lectoren, maar ook over de opstart van transmurale trajecten, stagebeurzen en individuele gesprekken met de studenten over de opleidingsfases heen. Het zijn gebundelde initiatieven die onderwijsinstellingen vandaag afzonderlijk al nemen, maar door de volledige lijst te implementeren hoopt het adviescomité een betere spreiding te bekomen. Ook het werkveld kan helpen, door uitdagende stageconcepten te ontwikkelen en daarvoor samen te werken met de onderwijsinstellingen.
Er wordt ook gevraagd aan de ministers om het adviescomité niet te ontbinden “Het is een zeer goede samenstelling van experten die dit ten gronde kunnen opvolgen en evalueren. De gemeenschappelijke mentorenopleiding zal in het academiejaar 2022-2023 voor het eerst uitgerold worden in de hogescholen. Voor het adviescomité rond de spreiding van de stageplaatsen zal een eerste grote evaluatie plaatsvinden begin 2023.
[1] Cijfers uit een enquête van de hogescholen in 2019 en 2021.
Eerste Hulp bij Dementie
Steunpunt Mantelzorg lanceert een nieuwe publicatie: Eerste Hulp bij Dementie. Het is een interactief schrijf-, doe- en denkboekje voor personen met dementie en hun mantelzorgers. Steunpunt Mantelzorg ontwikkelde het samen met mantelzorgvereniging Coponcho. Het werd ook afgetoetst bij mantelzorgers en bij het Expertisecentrum Dementie.
Met dit boekje wil Steunpunt Mantelzorg personen met dementie en hun mantelzorgers ondersteunen in de dagelijkse omgang met dementie aan de hand van tips, verhalen, voorbeelden en eenvoudige oefeningen. Zo vind je er heel wat hulplijnen voor info, advies of ondersteuning in terug, maar ook tips en technieken op het vlak van communicatie, geheugen, routine, weerstand, gedrag en hygiëne. Voor mantelzorgers is het een bewustwording van hun situatie: welke rollen nemen ze op, hoe kijk je naar een persoon met dementie, op wie kan je rekenen? Met een checklist kan je de situatie van de persoon met dementie evalueren. Deze checklist kan je dan vervolgens meenemen naar een consultatie met een professionele zorgverlener.
Mantelzorgers en personen met dementie kunnen het boekje gratis bestellen via steunpuntmantelzorg.be, info@steunpuntmantelzorg.be of 078 77 77 97. Aan zorgverleners en organisaties wordt een bijdrage van 1,50 euro gevraagd?
Minister Frank Vandenbroucke: “Noodzakelijke valorisatie voor verpleegkundigen met BBT of BBK”
Minister van Volksgezondheid Frank Vandenbroucke (Vooruit) maakt 43 miljoen euro vrij voor gespecialiseerde verpleegkundigen met een BBT en BBK. Hiermee wil hij de verpleegkundige functies die in de kou bleven staan door de versnelde uitrol van IFIC in 2020 ondersteunen. “Dit is geen geïsoleerde maatregel, maar past binnen de bredere maatregelen om het verpleegkundig beroep aantrekkelijker te maken”, zegt de minister.
Met 500 miljoen euro in 2020 kwam IF.IC in een stroomversnelling. De lonen van sommige verpleegkundige functies gingen omhoog, maar dat was niet voor iedereen zo. Daarom voorziet minister Frank Vandenbroucke nu extra budget om erkende gespecialiseerde functies, BBT en BBK, te ondersteunen. Concreet zou het gaan om 2.500 bruto extra per jaar voor alle gespecialiseerde verpleegkundigen met een beroepstitel en 830 euro bruto meer per jaar voor alle gespecialiseerde verpleegkundigen met een specifieke beroepskwalificatie. Deze som wordt met terugkerende kracht toegepast vanaf januari 2022. Hiermee herziet de minister een beslissing uit 2015, toen de extra financiering voor BBT en BBK werd stopgezet.
“Het gaat om een noodzakelijke bijsturing. De versnelde uitrol van IFIC is voor de overgrote meerderheid van het zorgpersoneel een echte vooruitgang. De verhoging van het loon is het meest uitgesproken bij de starters. Het was dan ook een van de hoofddoelstellingen bij de invoering van IFIC om de aantrekkelijkheid van een job in de zorgsector te verhogen door betere lonen te voorzien”, zegt de minister. “Na een grondige analyse van de sectorlonen kwamen we tot de vaststelling dat er voor een beperkt aantal gespecialiseerde verpleegkundigen zich een ongezonde afwijking voordeed. Meer bepaald verpleegkundigen met een BBT of BBK, die in het verleden aanspraak maakten op een BBT/BBK-premie. Hun specialisatie werd niet of onvoldoende gevaloriseerd in IFIC, ondanks de vooropgestelde doelstelling van zowel beleid als sociale partners om deze specialisatiepremies te integreren in de IFIC-basisverloning. De urgentie om snel tot een oplossing te komen is ook ingegeven door de huidige crisissituatie, daar moeten we niet flauw over doen. Zo voeren we ook een correctie door bij de verpleegkundigen die vandaag actief zijn op de ICU-diensten en nu al bijna twee jaar een sleutelrol vervullen in deze pandemie.”
Andere verpleegkundige specialisaties
De premie komt er ook voor verpleegkundigen die al in een hogere loonschaal, IFIC 15, zitten. Het gaat om verpleegkundigen met een erkende specialisatie die ook in hun huidige functie noodzakelijk is. Met andere woorden: verpleegkundigen gespecialiseerd in spoedgevallenzorg en intensieve zorg ingeschaald in IFIC 15. Toch heeft slechts 17 procent van de verpleegkundigen een BBT of BBK en bestaan er vandaag nog heel wat specialisaties waarvoor geen BBT of BBK bestaat. Denk maar aan pijnverpleegkundigen, verpleegkundigen medische beeldvorming, wondzorgverpleegkundigen, begeleidingsverpleegkundigen, hemodialyse verpleegkundigen, verpleegkundigen in de gehandicaptenzorg, … Zij komen, net als tijdens de periode 2010-2015, niet in aanmerking voor de premie. “Ik begrijp hun reactie. Het is evenwel belangrijk om te benadrukken dat we zochten naar een oplossing op korte termijn naar aanleiding van de scheeftrekking in verloning die rechtstreeks voelbaar was op de werkvloer”, zegt de minister. “Dit is geen geïsoleerde maatregel, wel een die past in een heel gamma aan maatregelen die we op korte, middellange en lange termijn willen nemen samen met de sociale partners en de verpleegkundige sector. Ook de herziening van de verpleegkundige opleidingen en profielen (functiemodel of zorgladder), en de plaats van de verpleegkundige specialisaties daarin maken onderdeel uit van de oefening die we maken om een job in de zorg aantrekkelijker te maken.”
Minister Vandenbroucke hoopt de lijst erkende specialisaties te kunnen aanvullen en voor deze zorgprofessionals eenzelfde oefening te maken. Uit een rondvraag van het NVKVV in 2020 bleek dat we al snel aan meer dan twintig verpleegkundige functies komen. Ook voor artsen is de lijst aan specialisaties uitgebreid en andere gezondheidszorgberoepen zullen ongetwijfeld volgen. Iedere specialisatie vraagt een erkenningscommissie, maar is dit administratief wel haalbaar? “De toekomst van de verpleegkundige specialisaties maakt integraal onderdeel uit van de werkzaamheden van de taskforce ‘functiemodel voor de verpleegkundige zorg van de toekomst’. Op basis van hun advies zal verder gewerkt worden door de bevoegde ministers en administraties.”
Herziening IFIC
Net als het NVKVV hoopt de minister van Volksgezondheid ook op een grondige herziening van IFIC. Een onderhandeling tussen werkgevers en vakbonden, waar voorganger Maggie De Block geen betrokken partij wilde zijn. Minister Vandenbroucke wil hierin wel een faciliterende rol opnemen. “De uitrol en het onderhoud van IFIC is in de eerste plaats een verantwoordelijkheid van de sociale partners. Binnen de contouren van het sociaal akkoord zijn we een overleg gestart met vakbonden en werkgevers”, zegt hij. “Het overleg verloopt op een erg constructieve manier. Ik hoop deze dynamiek ook te kunnen doorzetten in het kader van het IFIC-onderhoud, want het systeem heeft ook nood aan een continue bijsturing in een snel evoluerende sector als de gezondheidszorg. In het kader van dat IFIC-onderhoud, zal ook de premie voor nieuwe aanvragen voor BBT en BBK bekeken worden.”
Wat met HBO5?
Minister Vandenbroucke nam daadkrachtig bijkomende initiatieven om duidelijkheid te scheppen in het HBO5-verhaal. Er werd aan taskforce opgericht die werkt rond het functiemodel. Binnen de taskforce is een werkgroep basisopleiding en een werkgroep specialisatie actief en dat volgens een zeer strikt tijdsschema. “Daar worden zeer belangrijke discussies gevoerd over de toekomst van het verpleegkundig beroep”, vertelt de minister. “Van zodra de taskforce haar eindrapport heeft opgeleverd zal dit ook worden gedeeld met alle geïnteresseerde partijen. De verdere uitvoering en implementatie van het eindrapport zal moeten besproken worden met mijn collega-ministers op niveau van de deelstaten in de schoot van de IMC Volksgezondheid.”
Wat vindt het NVKVV?
In 2010 werd door het nijpend tekort aan verpleegkundigen het attractiviteitsplan voor verpleegkundigen opgesteld door toenmalig minister van Volksgezondheid en Sociale Zaken Laurette Onkelinx. In 2011 volgde de invoering van premies bij het behalen van een BBK en BBT als onderdeel van dit plan. Een beperkte groep verpleegkundigen werd zo een uitzondering binnen de gezondheidszorgberoepen. Zij ontvingen een extra premie wanneer ze zich bijschoolden. In 2015 werd de maatregel teruggeschroefd door de invoering van IFIC, een model waar verloning gebaseerd is op verworven competenties en verantwoordelijkheden en waarbij de premies volledig of gedeeltelijk zouden worden meegenomen. Geen enkele nieuwe erkenning van een titel of bekwaamheid na 31 augustus 2018 gaf nog recht op een premie.
“Die beslissing van eind 2015 wordt nu plots herzien. Wie kan het beleid nog volgen? De deur voor een eindeloze lijst van verpleegkundige specialisaties is hiermee opengezet, terwijl het NVKVV al jaren ijvert voor een generiek model dat wendbaar is en kansen tot specialisatie biedt voor alle verpleegkundigen”, zegt Ellen De Wandeler, algemeen coördinator van het NVKVV. “Sinds 2019 heeft IFIC vzw stappen ondernomen om tegemoet te komen aan de verzuchtingen. Zo werd een onderhoudsprocedure opgestart en werden voor een beperkt aantal functieprofielen ook ronde tafelsessies georganiseerd. Een zeer intensief werk dat geen vruchten afwerpt. De reeds gerealiseerde onderhoudsprocedures en rondetafels voor de functie verpleegkundigen medische beeldvorming en verpleegkundig ziekenhuishygiënisten hebben tot niets geleid, laat staan dat we hier op vandaag een officiële terugkoppeling over hebben gekregen.”
De grote maar
Toch is dit extra budget een positieve erkenning van alle verpleegkundigen met een BBT en BBK, maar dus wel een met een grote maar. “Het NVKVV is het klankbord van duizenden individuele verpleegkundigen. Met dit schrijven wil het NVKVV een duidelijk signaal geven aan de minister Vandenbroucke, het IFIC en andere betrokken partijen, dat de selectieve premies heel wat verpleegkundigen in de kou laat staan die zich hebben bijgeschoold tot een specialisatie waarvoor er geen BBT of BBK is. Slechts 17 procent van de actieve verpleegkundigen behaalden een BBT (78 procent) of BBK (22 procent”, zegt Ellen De Wandeler. “Onze vraag is het structureel valoriseren van alle verpleegkundige functies los van de dienst van tewerkstelling en sector. We voelen dat de minister in de eerste plaats een antwoord wil geven op de toenemende kritiek van de spoed- en intensieve diensten in Wallonië. Toch is er met dit voorstel nog geen oplossing voor de verpleegkundigen die met een BBT of BBK tewerkgesteld zijn in de Vlaamse zorg- en welzijnssector. Voor hen is financieel nog niets geregeld.”
Het NVKVV blijft dan ook pleiten voor een sterke vereenvoudiging van IFIC, met in aflopende volgorde niet-hiërarchische functies waar alle bestaande functieprofielen kunnen worden ingekanteld. Het gaat om dezelfde functies die werden uitgewerkt door de Federale Raad van Verpleegkunde in 2017-2018:
- Verpleegkundig specialist master (nieuwe functie)
- Referentieverpleegkundige afdelingsoverschrijdend (6161) à Verpleegkundig consulent -afdelingsoverschrijdend (6161)
- Referentieverpleegkundige binnen de dienst (6166) à Gespecialiseerde verpleegkundige – binnen de dienst (6166)
- Verpleegkundige 14A en 14B
- Nieuwe HBO5 verpleegkundige functie
- Zorgkundigen
Verpleegkundig ziekenhuishygiënist dient te worden ingeschaald volgens de huidige wetgeving die hun functie en positie bepaald.
Op die manier kunnen objectieve algemene functieomschrijvingen en een duidelijke functiedifferentiatie opgesteld worden, met duidelijke competenties en verwachtingen. Het maakt ook een einde aan de discussies over dienstgebonden functieomschrijvingen die sterk verschillen volgens de regionale en individuele realiteit van de zorginstellingen. Tot slot zijn er zo ook geen ontbrekende functies meer. Dit maakt de implementatie van nieuwe specialisaties vlot mogelijk, zonder bijkomende wetgeving.
“Om zorg haalbaar te houden moet je durven verbouwen”
In 2018 zette het AZ Groeninge in Kortrijk het project Haalbare Zorg op. Het doel: elke zorgprofessional in zijn kracht, kennis en kunde zetten. Het middel: de samenwerking in multidisciplinaire teams optimaliseren, met de verpleegkundige visie van het ziekenhuis als basis. Zo werd een project gestart in samenwerking met ergotherapeuten. Bram Claeys, zorgmanager, geriatrisch verpleegkundige en gerontoloog in het AZ Groeninge, en Pierre Seeuws, voorzitter van Ergotherapie Vlaanderen, leggen de meerwaarde van deze samenwerking uit.
“In 2018 circuleerde wat negatieve berichtgeving over verpleegkunde”, zegt Bram Claeys. “Het grote tekort aan verpleegkundigen had daar zeker mee te maken. Binnen AZ Groeninge kwam vooral de hoge werkdruk naar voor en dus zijn we oplossingen gaan zoeken. Hoe kunnen we de verpleegkundigen opnieuw inzetten waar ze voor opgeleid zijn en waar kunnen we hen ondersteunen door samenwerking met andere zorgprofessionals?” Zo zag het project Haalbare Zorg het levenslicht. Samenwerken rond de patiënt staat daarbij centraal en een proefproject ergotherapie werd uitgevoerd door ergotherapeute Inge Langeraedt. Diensthoofd Hilde Desmet zorgde voor de nodige ondersteuning en Bram Claeys nam de leiding van het project op zich.
Inspiratie bij geriatrie
Bram ademt en leeft geriatrie. Daar is een multidisciplinaire samenwerking de normaalste zaak van de wereld en ben je ook opgeleid en omringd met die verschillende disciplines. “Het draait om centen: wat kan je doen voor een bepaalde prijs. In de diensten fysieke revalidatie van ziekenhuizen worden ergotherapeuten via een nomenclatuur ingezet”, licht Pierre Seeuws toe. “Daardoor kunnen ze geen deel uit maken van het vast team van acute diensten waardoor onze knowhow te weinig ingezet wordt buiten de fysieke revalidatie. Nochtans dragen we vanuit onze beroepsvereniging uit dat samenwerken loont en dat zorgprofessionals elkaar perfect aanvullen vanuit hun eigen expertises. Samenwerken en geïntegreerde zorg zijn de toekomst. Ook bij de covidrevalidatie vervullen we een belangrijke rol. Covid veroorzaakte ongeziene situaties, maar toonde ook de meerwaarde van de ergotherapeut. Onze beroepsvereniging riep toen ergotherapeuten op om in te springen bij ziekenhuizen en woonzorgcentra. Op intensieve zorg gingen ergotherapeuten bijvoorbeeld ’s nachts helpen vanuit hun eigen expertise. Er zijn belangrijke lessen te trekken uit de coronacrisis. Dat gebeurt haast niet, behalve in het AZ Groeninge. Die meerwaarde van een succesvolle samenwerking, daar mogen we gerust mee uitpakken.”

Iets wat volgens Bram zeker ook voor verpleegkundigen het geval is. “Ze hebben nog weinig kennis van wat andere zorgprofessionals, zoals ergotherapeuten, doen. Daar moet het onderwijs zeker in volgen. Op tien weken konden we, door de sterke rol die Inge vervulde, wel al wat bereiken binnen ons ziekenhuis, maar het is een traag groeiproces. Al is dat misschien wel eigen aan de zorg. Er kan veel veranderen, maar het gaat traag omdat je met veel partners moet rekening houden. Samenwerken is ook de sleutel tot die verandering. In de RN4cast study[1] over verpleegkunde staat hoe cruciaal het is om de verpleegkundige enerzijds juist in te zetten en anderzijds hem/haar te laten samenwerken met andere zorgprofessionals. Dit project bewijst de meerwaarde van die samenwerking.”
Doelmatig werken
Tijdens het proefproject werden ergotherapeuten tien weken lang ingezet op de diensten cardiologie en gastro-enterologie. Alle handelingen gebeurden op ergotherapeutische indicatie. De ergotherapeute was verbonden aan het zorgdepartement in plaats van aan de dienst fysische geneeskunde, waardoor er meer mogelijkheden waren. En verpleegkundigen schrokken vaak over de resultaten die een ergotherapeut boekte, vertrouwt Bram ons toe. Vooral op het vlak van autonomie werden grote winsten geboekt, zeker als je weet dat de gemiddelde leeftijd van de zorgvragers in het project 73 jaar bedroeg. Zorgvragers konden na tussenkomst van een ergotherapeut vaker naar huis, in plaats van eerst nog enkele weken op de revalidatie-afdeling te verblijven. Ergotherapeuten werken ook complementair met verpleegkundigen, zoals een babbel doen met de zorgvrager, een gedesoriënteerd persoon geruststellen, bed- of zeteltransfers oefenen, bepalen of een zorgvrager zelfstandig genoeg is om naar huis te gaan, … Zo geven ergotherapeuten geen eten, maar gaan ze op zoek naar de juiste tools om een patiënt te leren autonoom te eten. AZ Groeninge is er van overtuigd dat het project ook vertaalbaar is naar andere acute afdelingen met een vergelijkbare ligduur en een gelijkaardige link met de thuissituatie.
“Ergotherapeuten en verpleegkundigen werken vanuit een andere opdracht. Zowel verpleegkundigen als ergotherapeuten werken vanuit hun eigen klinisch redeneren. Verpleegkundigen nemen de coördinatie van de zorg op. Voor ergotherapeuten ligt onder meer de focus op een sterke interdisciplinaire en doelgerichte behandeling”, vindt Pierre Seeuws. “Als ergotherapeut werk je doelmatig en op lange termijn. Je spreekt met de zorgvrager af wat hij of zij wil bereiken en werkt daar in overleg met het team naartoe. Daarvoor moet je in de gewoontewereld binnen stappen en de dagelijkse rituelen leren kennen. Je hebt die info nodig om te werken. We communiceren dan ook laagdrempeliger met de zorgvrager, iets wat ook uit het project bleek.” Bram beaamt en is er van overtuigd dat het doelmatig werken ook bij verpleegkundigen een intrede moet doen. Verpleegkundigen nemen vandaag nog vaak zorg over waardoor de zelfredzaamheid en autonomie van de patiënt op de achtergrond dreigt te staan. “Teun Toebes zegt: ‘We zijn goed in het zorgen voor lichamen, niet voor personen.’ De werkdruk speelt daar een zeer grote rol. Maar we hoeven ook niet alles te weten, daarom moeten we samenwerken vanuit onze eigen krachten. Verpleegkundigen zijn doeners en handelen meteen, ergotherapeuten werken naar langdurige autonomie toe.”
Creatief aan de slag
“Dit is werkelijk een baanbrekend project”, zegt Pierre. “Deze positieve vibe moeten we verder uitdragen. Geïntegreerde zorg werd door de WHO al in 2015 erkend, maar de implementatie in ons land duurt zeer lang.” Net daarom moet je zelf initiatief nemen, vindt Bram. “We doen niets onwettigs, we werken met de mogelijkheden die het Zorgpersoneelfonds creëerde. Binnen AZ Groeninge kreeg iedere afdeling zo een budget voor meer handen, hoofd en hart aan het bed. Al betekent dat niet altijd een groter verpleegkundig team aanstellen, wel creatief nadenken en je efficiënt organiseren om zorg haalbaar te houden. Eigenlijk is zorg nog steeds haalbaar, maar we moeten er samen over waken dat ze dat ook blijft en daarbij de juiste keuzes maken.”
Het project wordt intussen dan ook uitgebreid naar pneumologie. Op intensieve zorg hebben ze intussen een voltijdse ergotherapeut in dienst. Cardiologie en gastro-enterologie hebben een vacature openstaan voor een deeltijds ergotherapeut. Ook het AZ Turnhout is met een gelijkaardig project bezig. Kunnen we het model van geriatrie dan niet overnemen op andere afdelingen? “Zo eenvoudig is het niet. Je moet verschillende deuren openen en zelfs uitbreken. Het is geen nieuwbouw, wel een verbouwing. En om te verbouwen heb je stielmannen nodig die elk hun vak kennen. Ze doen een beroep op elkaar en op andere disciplines om tot een geslaagd eindresultaat te komen”, zegt Bram nog. Pierre besluit: “En dat moet van beide kanten komen, zonder een hiërarchie waarin de hoofdverpleegkundige ook de ergotherapeut aanstuurt. We moeten elkaars verschillende invalshoeken en expertises aanvaarden in functie van de patiënt.”
[1] Sermeus, W., Aiken, L. H., Van den Heede, K., Rafferty, A. M., Griffiths, P., Moreno-Casbas, M. T., Busse, R., Lindqvist, R., Scott, A. P., Bruyneel, L., Brzostek, T., Kinnunen, J., Schubert, M., Schoonhoven, L., Zikos, D., & RN4CAST consortium (2011). Nurse forecasting in Europe (RN4CAST): Rationale, design and methodology. BMC nursing, 10, 6. https://doi. org/10.1186/1472-6955-10-6





