Nieuwe wetgeving dringt functiedifferentiatie op
Hoe kunnen we de zorg beter organiseren en verpleegkundigen optimaal inzetten volgens hun competenties? Deze vragen bepaalden mee de contouren van de nieuwe visie op verpleegkunde, die oproept tot functiedifferentiatie. Wij spraken met Solange Indenkleef, directeur zorg van het Wit-Gele Kruis Limburg en provinciaal coördinator van het consortium Limburg, over de impact van de nieuwe wetgeving op de thuisverpleegkunde. Samen met het Wit-Gele Kruis Limburg zette ze een systeem met wijkteams op poten om in te spelen op het bewegende zorglandschap. “Er zijn al mooie stappen gezet, maar we zijn er nog niet.”
Het consortium Limburg ontstond tijdens de coronacrisis als een samenwerking tussen acht zorgorganisaties. Wat begon als een ad hoc-oplossing van de overheid om de zorg draaiende te houden, groeide uit tot een structureel model. “De crisis was slechts een katalysator. De onderliggende problematieken, zoals personeelstekorten en complexe regelgeving, bleven bestaan. Reden te meer om de krachten te blijven bundelen”, zegt Solange.
Een belangrijk speerpunt van het consortium is kennisoverdracht. Zo merkten ze dat nieuwe beleidsinformatie moeilijk doorstroomde naar de grote groep thuisverpleegkundigen. Via opleidingen en webinars bereikt die informatie de doelgroep nu wel. Bovendien kijkt het consortium niet alleen naar de uitdagingen van nu, maar ook naar die van de toekomst. “We voerden al hervormingen door op basis van de noden binnen het netwerk Limburg. Aan ons nu om de nieuwe regelgeving in dit nieuwe model in te passen.”
De functieladder: een nieuwe kijk op totaalzorg
“Al zolang ik me herinner staat de taakverdeling tussen HBO5- en bachelorverpleegkundigen ter discussie”, begint Solange. “In de praktijk voeren ze vaak dezelfde handelingen uit, ondanks hun verschillende statuut. De functieladder brengt daar nu verandering in. Voor het eerst is er een strikter onderscheid tussen de basisverpleegkundige en de verpleegkundige verantwoordelijk voor de algemene zorg (VVAZ).” Daar waar de VVAZ autonoom mag handelen in complexe situaties, kan de basisverpleegkundige dat niet langer. Concreet betekent dit dat de basisverpleegkundige alle C-handelingen nu aan de VVAZ moet overlaten. Bovendien zijn bepaalde handelingen, zoals intermittent sonderen, voor een basisverpleegkundige een B2-handeling en voor een VVAZ een B1-handeling. “De rol van de basisverpleegkundige wordt ingeperkt, waardoor die altijd zal moeten samenwerken met een VVAZ of arts in complexe situaties.”
Tegelijkertijd opent de functieladder nieuwe deuren. Zorgkundigen kunnen thuisverpleegkundigen voortaan ondersteunen bij alledaagse taken zoals hygiënische zorgen, wat ademruimte biedt. “Toch zullen we als thuisverpleegkundigen moeten leren loslaten”, waarschuwt de coördinator. “We zijn het gewoon om alles voor de zorgvrager te doen en dat siert ons. Dit is dan ook geen pleidooi tegen totaalzorg. Alleen hoeven we niet alle zorgen zelf uit te voeren.” Daarnaast creëert de introductie van de verpleegkundig specialist (masterniveau) en de klinisch verpleegkundig onderzoeker (doctoraatsniveau) nieuwe carrièremogelijkheden binnen de verpleegkunde. Zo worden talenten en competenties optimaal ingezet. “Je kan de functieladder opklimmen. De juiste persoon op de juiste plaats.”
Hoewel de ladder tal van opportuniteiten brengt, vraagt die tegelijk om een doordachte organisatie en nauwe samenwerking. Door de nieuwe regelgeving dringt een herstructurering zich op. Het Wit-Gele Kruis Limburg gaf alvast het goede voorbeeld met de introductie van wijkteams, een eerste poging om tot een gedifferentieerde en nauwere samenwerking met alle zorgorganisaties te komen. Solange: “Eén wijkteam bestaat uit zeven à acht verpleegkundigen die verantwoordelijk zijn voor honderd patiënten. Elke cluster van drie wijkteams wordt aangestuurd door een VVAZ-verpleegkundige, in de rol van wijkteamcoach. Deze coach heeft zowel een coördinerende als een klinische functie: die evalueert complexe zorgsituaties, begeleidt het team in de zorgverlening en garandeert een vlotte communicatie. Na een succesvolle testfase is dit model inmiddels uitgerold in alle afdelingen van het Wit-Gele Kruis Limburg. De evaluaties zijn bijzonder hoopgevend.”
Een wettelijk kader voor ADL en bekwame helper
Naast de functieladder schept de WUG-wetgeving nu ook een wettelijk kader voor assistenten bij Activiteiten uit het Dagelijkse Leven (ADL). “Wat in de praktijk al gebeurde, wordt nu eindelijk bij wet vastgelegd”, stelt Solange. Ondersteuners zonder medische achtergrond mogen nu in niet-complexe situaties basiszorg verlenen. Dit omvat onder andere medicatietoediening, hygiënische zorg en metingen. “Met andere woorden: de buurvrouw mag nu wel medicatie geven aan mijn zieke moeder zonder tussenkomst van een thuisverpleegkundige.”
Vooral in woonzorgcentra, waar het personeelstekort nijpend is, brengt deze maatregel verlichting. Toch blijft kwaliteitsbewaking een belangrijk aandachtspunt. “Je kan wel iemand aanleren hoe die een patiënt hygiënisch verzorgt, maar als verpleegkundige grijp je zo’n momenten aan om de gezondheidstoestand van de patiënt te screenen. Die klinische blik ontbreekt vaak bij ADL-ondersteuners. De uitdaging ligt in het garanderen van de zorgkwaliteit zonder de autonomie van deze zorgondersteuners te ondermijnen.”
De bekwame helper wordt eveneens verankerd. Dit koninklijk besluit stelt niet-gezondheidszorgbeoefenaars in staat om één specifieke verpleegkundige taak uit te voeren bij één specifieke persoon in een vaste context. Denk aan een leerkracht die insuline toedient aan een leerling. “Zo hoeft een thuisverpleegkundige niet speciaal tijdens de schoolpauzes langs te komen”, verduidelijkt Solange. Dit vereist extra opleiding en ondersteuning. “De zorgkwaliteit moet altijd gewaarborgd blijven. De taken verschuiven, maar de verantwoordelijkheid niet”, drukt ze op het hart. Het consortium ziet dit als een kans om de druk op de zorg te verlichten en de competenties van verpleegkundigen optimaal in te zetten. Tegelijkertijd benadrukt het de noodzaak van een duidelijke afbakening van verantwoordelijkheden en opleidingstrajecten.
Iedereen mee op de kar krijgen
De grootste uitdaging? “De thuisverpleegkundigen meekrijgen in dit verhaal”, zegt Solange resoluut. “Waarom veranderen als het systeem prima werkt? Maar als de context verandert en je blijft vastklampen aan oude gewoontes, loopt het mis. Helaas moeten ze dat vaak eerst zelf ervaren vooraleer ze ervoor openstaan.” Het Wit-Gele Kruis Limburg is daar het beste bewijs van. Daar was de schaarste bij het zorgpersoneel zo groot dat de wijkteams met open armen ontvangen werden. De sleutel tot succes ligt volgens Solange in goede begeleiding en opleiding om de transitie te laten slagen. “Investeren is de boodschap, maar daar wringt in België nog te vaak het schoentje. We moeten deze uitdaging aangaan en durven springen. Hopelijk volgen de middelen ook.”
Verder blijft de definitie van complexe zorg een heikel punt. “Wat is complex en wat niet? Daar is nog veel onduidelijkheid over. En ik mis soms de onderbouwing waarom bepaalde handelingen onder B1 of B2 vallen. Sommige classificaties doen mijn wenkbrauwen fronsen”, zegt Solange. Tot slot is de samenwerking tussen het RIZIV en de overheid een voortdurende uitdaging. “Voor B2-handelingen is een voorschrift nodig, maar voor B1 niet. Zolang voorschriften nodig zijn voor terugbetalingen, moeten die twee instanties blijven overleggen.”
Voor Solange is het duidelijk: de drempels moeten overal omlaag. “Anders krijg je thuisverpleegkundigen onmogelijk mee op de kar. De nieuwigheden in de wetgeving zijn een grote stap vooruit, maar de echte uitdaging ligt in de implementatie ervan.”
De functieladder
- Niveau 4: zorgkundigen
- Niveau 5: basisverpleegkundigen
- Niveau 6: verpleegkundigen verantwoordelijk voor algemene zorg (VVAZ)
- Niveau 6: gespecialiseerde verpleegkundigen
- Niveau 7: verpleegkundig specialisten
- Niveau 8: klinisch verpleegkundig onderzoeker
Wat is het Consortium Thuisverpleging Limburg?
Tijdens de coronacrisis bundelden verschillende thuisorganisaties in Limburg hun krachten binnen het Consortium Thuisverpleging Limburg om cohortzorg te organiseren en triage- en vaccinatiecentra te ondersteunen.
Nu zetten ze deze samenwerking verder onder de vlag van het NPTV ( Nederlandstalig Platform voor Thuisverpleegkundigen). Het Consortium streeft naar een efficiënte informatiedoorstroming, maximale ondersteuning voor thuisverpleegkundigen en een signaalfunctie voor noden in de sector. Zo organiseerden ze een webinar over de nomenclatuur wondzorg, tweemaal een HomeCARE-event en opleidingen rond thuishospitalisatie.
Elke eerstelijnszone (ELZ) heeft een verantwoordelijke die in contact staat met de zorgraad, wat de samenwerking versterkt. Deelnemende partners zijn Altrio, Care-Support, CT-Paramedics & Zorgconnect, i-Mens, Mederi, OptiCare, VP Plus en Wit-Gele Kruis Limburg. Voor vragen kan je terecht bij provinciaal coördinator Solange Indenkleef via solange.indenkleef@limburg.wgk.be .
Hoe vertaalsoftware een doorbraak betekent voor anderstalige thuisverpleegkundigen
Kunnen vertaalsoftware en het snelle 5G-netwerk meer arbeidsmogelijkheden creëren voor anderstalige thuisverpleegkundigen? Dat onderzocht zorgorganisatie i-mens samen met Orange en imec-SMIT van de VUB. De eerste resultaten zijn alvast veelbelovend.
Communicatie binnen de zorg is cruciaal. Zeker bij thuisverpleegkundigen. Maar wat als de taalbarrière te groot is? Bij i-mens werken 10.000 mensen, waarvan 600 anderstaligen die geen gemeenschappelijke taal delen met hun leidinggevende of klanten. Net omdat i-mens inclusie en welbevinden hoog in het vaandel draagt, ging de zorgorganisatie op zoek naar een oplossing. Niet alleen voor de huidige anderstalige medewerkers, ook voor potentiële kandidaten. Want het aantal anderstaligen binnen de organisatie (4 procent) ligt nog altijd een stuk lager dan het Belgische gemiddelde (15 procent) bij de beroepsactieve bevolking. Werk aan de winkel, dus. Zeker met het oog op de krappe arbeidsmarkt.
Technologie met maatschappelijke impact
I-mens sloeg de handen in elkaar met Orange en met imec SMIT – VUB Brussel. Samen ontwikkelden ze vertaalsoftware die meer doet dan enkel simultaan vertalen. Wat deze tool anders maakt dan andere vertaalapps? Door de 5G-technologie kan er een onderscheid gemaakt worden tussen soorten internetverkeer en wordt er voorrang gegeven aan een prioriteitsoproep.
Evelyn De Kesel, expert innovatie bij i-mens, licht toe: “Onlangs had één van onze poetshulpen een auto-ongeluk op weg naar haar klant. Om de verzekeringspapieren en het aanrijdingsformulier in te vullen, kon ze vlot via videocall communiceren met haar leidinggevende en snel handelen.” Door de simultaanvertaling vormt taal geen barrière meer. Zo voelt de medewerker zich geconnecteerd met de leidinggevende en dat verhoogt het veiligheidsgevoel. Tegelijk kan de medewerker de live tool gebruiken in het contact met de klant. De eerste resultaten tonen vooruitgang op verschillende vlakken. “Door de app kan ik opnieuw zelfstandiger communiceren”, zegt ook Aleksandra, poetshulp bij i-mens.
Meer diversiteit op de werkvloer
De positieve impact van spraaktechnologie reikt verder dan enkel de werkvloer. De vertaalsoftware wordt nu ingezet bij sollicitatiegesprekken, waardoor het criterium om Nederlands te spreken voor bepaalde functies is weggevallen. Dit opent de deur voor een bredere instroom van anderstalige zorgverleners en draagt bij aan een meer inclusieve en diverse sector. “We hopen dat mensen die een andere taal spreken zich sneller welkom voelen en dat we elkaar, ondersteund door technologie, vlotter begrijpen”, zegt Evelyn De Kesel.
De toekomst van zorg en communicatie
Hoewel vertaaltechnologie geen wondermiddel is, bewijst dit project dat het een krachtig hulpmiddel kan zijn om communicatiebarrières in de zorgsector te doorbreken. De groeiende ervaring met obstakels en best practices helpt i-mens en andere zorgorganisaties om de inzet van vertaalsoftware verder te optimaliseren.
Hoe dan ook: voor de zorgsector betekent dit een wereld van verschil. Niet alleen kunnen anderstalige medewerkers efficiënter communiceren met patiënten en met collega’s, ze brengen ook diverse achtergronden mee in het team. De toekomst van de zorg is digitaler en inclusiever dan ooit.
Bijscholing voor toegankelijke thuiszorg, met financiële compensatie
In hun ‘Health Professionals Report: Capacity, Accessibility and Production’ brengt het RIZIV het landschap van de verpleegkundigen in België in kaart. Het rapport analyseert onder meer de geografische toegankelijkheid en betaalbaarheid van verpleegkundige zorg. Een van de heldere conclusies: door zich te blijven bijscholen dragen thuisverpleegkundigen bij aan toegankelijke en kwalitatieve zorg in de thuiscontext. Het RIZIV zet er meteen ook een jaarlijkse bijdrage van 175 euro tegenover.
Het rapport is gebaseerd op cijfers en statistieken uit de periode 2013 tot 2023. In die tijdsspanne van tien jaar tekenden zich enkele opvallende tendensen af. In 2023 telde ons land 21.850 verpleegkundige FTE’s. Met 86 procent vrouwen blijft het een hoofdzakelijk vrouwelijk beroep. De densiteit was in Brussel het laagst, met 6,56 verpleegkundigen per 10.000 inwoners. Koploper Limburg telde dan weer ruim 33 verpleegkundigen per 10.000 inwoners, vijf keer zoveel als in de hoofdstad. In alle gewesten is de densiteit over de onderzoeksperiode wel aanzienlijk toegenomen.
Indicatoren voor toegankelijke zorg
De geografische spreiding van verpleegkundigen over België is een belangrijke factor, in het bijzonder voor de thuisverpleegkunde. Een ongelijke verdeling kan de toegankelijkheid en kwaliteit van de thuiszorg in bepaalde regio’s onder druk zetten. Extra aandacht voor de toegankelijkheid in minder dense verpleegkundige gebieden – met Brussel als koploper, gevolgd door Waals-Brabant en Antwerpen – is dus wenselijk. Ook de analyse van demografische gegevens zoals de leeftijden en genderverdeling binnen het verpleegkundige beroep biedt relevante inzichten voor een goede, duurzame planning en organisatie van de thuisverpleegkunde.
Blijven leren en evolueren
Eeuwig leren zit verpleegkundigen in het bloed. Ook als thuisverpleegkundige school je je het best regelmatig bij. Zo waarborg je mee de zorgkwaliteit in de thuisomgeving van je patiënten en speel je in op hun evoluerende behoeftes. Het RIZIV erkent het belang van bijscholing en biedt daarom een financiële vergoeding voor verpleegkundigen die opleidingen volgen. Jaarlijks kan je daarom zo 175 euro van je leerbudget terugkrijgen. Om recht te hebben op deze vergoeding moet je aan enkele voorwaarden voldoen, onder meer het ontvangen van de telematicapremie en het volgen van minimaal vijf uur erkende bijscholing per jaar.
Individuele of groepsvergoeding
Je vraagt de financiële vergoeding voor bijscholing uiterlijk op 15 september aan voor opleidingen in het voorgaande jaar. Was je in dat jaar geen lid van een dienst voor thuisverpleegkunde en had je een uniek derdebetalersnummer? Dan kan je een individuele vergoeding aanvragen. Was je wel aangesloten bij een dienst? Dan vraagt de verantwoordelijke van de dienst een groepsvergoeding aan voor de leden. De aanvraagprocedure verloopt via de webtoepassing ‘PremieAanvragen’ op ProGezondheid.
Weten of jij recht hebt op de bijscholingspremie? Ontdek het hier.
Een goede verzekering voor verpleegkundigen: geen overbodige luxe
Als verpleegkundige draag je dagelijks zorg voor anderen. Maar wat als er iets misgaat? Een fout in de medicatie, een juridisch geschil over een behandeling of zelf kampen met een langdurige arbeidsongeschiktheid kunnen grote gevolgen hebben, niet alleen voor je patiënt, ook voor jou persoonlijk. Een goede beroepsaansprakelijkheidsverzekering (BA) is daarom essentieel.
NETWERK VERPLEEGKUNDE biedt haar leden een uitgebreide BA-verzekering aan een voordelig tarief. Die dekt zowel schadeclaims als juridische bijstand. Het grote voordeel ten opzichte van andere verzekeringen? Geen vrijstelling, lage premies en maximale bescherming. Naast de BA-verzekering zijn er voor zelfstandige thuisverpleegkundigen extra voordelen, zoals een verzekerd inkomen bij arbeidsongeschiktheid en een jaarlijkse RIZIV-toelage.
Extra risico’s als zelfstandige
Zelfstandige thuisverpleegkundigen kunnen te maken krijgen met extra risico’s. Je werkt alleen, zonder directe collega’s om op terug te vallen en je hebt nauw contact met patiënten en hun familie. Dat maakt de kans op schadeclaims en juridische problemen groter. Daarnaast is er een financieel risico: als je zelf ziek wordt of een ongeval krijgt, heeft dit een impact op je inkomen. Zonder bescherming kan dit grote gevolgen hebben. Daarom biedt NETWERK VERPLEEGKUNDE niet alleen een BA-verzekering, maar ook een gewaarborgd inkomen-verzekering waarmee je jouw toekomst veiligstelt.
Uit de praktijk
Sophie is een ervaren thuisverpleegkundige. Tijdens een drukke ochtendronde verwisselt ze per ongeluk twee medicatiedosissen. Haar patiënt krijgt een te hoge dosis, met ernstige gevolgen. De familie dient een klacht in en eist een schadevergoeding. Haar BA-verzekering via NETWERK VERPLEEGKUNDE dekt deze juridische kosten en schadeclaim volledig. Sophie hoeft zelfs geen vrijstelling te betalen waardoor ze niet met bijkomende kosten hoeft af te rekenen.
Wat dan als je zelf uitvalt? Peter, een zelfstandige thuisverpleegkundige, kreeg plots af te rekenen met een hernia. Daardoor was hij enkele maanden arbeidsongeschikt en had hij geen inkomen. Hij dreigde in financiële problemen te komen. Gelukkig kon hij terugvallen op zijn gewaarborgd inkomen-verzekering. Daarmee kreeg hij een uitkering van 60 euro per dag. Dit gaf hem de tijd om te herstellen zonder financiële kopzorgen.
Slim gebruikmaken van de RIZIV-toelage
Naast de BA-verzekering en de gewaarborgd inkomen-verzekering reken je via NETWERK VERPLEEGKUNDE ook op een jaarlijkse RIZIV-toelage van 629,34 euro. Hiervoor moeten zelfstandige thuisverpleegkundigen toegetreden zijn tot de nationale overeenkomst, voldoende prestaties aanrekenen en in hoofdberoep werken. Dit bedrag kan dienen als pensioenopbouw, spaargeld met gegarandeerde rente of extra sociale zekerheid. Bovendien is er voor leden van de beroepsorganisatie een verlaagde instapkost van 1,5 procent in plaats van 4 procent, waardoor je meer overhoudt van je toelage.
Zoek je meer informatie over de verzekeringen van NETWERK VERPLEEGKUNDE? Of wil je weten welke voordelen we nog voor onze leden in petto hebben? Je vindt alle informatie hier.
Nood aan geïntegreerd zorgpad voor jongdementie
Voor thuisverpleegkundigen is het soms moeilijk om de juiste ondersteuning te bieden aangepast aan de medische noden en de levensfase waarin personen met jongdementie zich bevinden. Uit een recent rapport van het Federaal Kenniscentrum voor de Gezondheidszorg (KCE) blijkt dat een coherent zorgpad voor deze mensen ontbreekt, en dat er een tekort is aan specifieke expertise binnen de eerstelijnszorg. De onderzoekers formuleren aanbevelingen voor een betere omkadering.
Wanneer dementie optreedt voor het 65ste levensjaar, spreken we van jongdementie. De ziekte verloopt vaak vergelijkbaar met dementie op oudere leeftijd, maar brengt specifieke uitdagingen met zich mee op sociaal, financieel en professioneel vlak. Door de specifieke kenmerken van jongdementie is het relevant om voor deze aandoening een specifiek zorgpad te ontwikkelen. Met zowat 7.300 personen met jongdementie (ongeveer 4 procent van de totale groep van personen met dementie) in ons land en elk jaar ongeveer 800 nieuwe diagnoses is de bijzondere aandacht voor deze populatie zeker waardevol. In mei 2022 keurde de Kamer van Volksvertegenwoordigers een resolutie goed om zo’n zorgpad uit te werken op basis van een analyse van best practices. Het Federaal Kenniscentrum voor de Gezondheidszorg (KCE) bracht de behoeften van mensen met jongdementie in kaart en definieerde de hiaten in het huidige zorgaanbod[1].
Het goede nieuws: vergeleken met de andere deelstaten heeft Vlaanderen al mooie stappen gezet op het vlak van (jong)dementiebeleid, zoals het dementieplan, dat een aantal acties voor personen met jongdementie bevat. Toch is de ondersteuning algemeen genomen erg verspreid over diverse domeinen en op verschillende niveaus. “Zodra de diagnose is gesteld, is de ondersteuning voor patiënten met jongdementie vaak versnipperd over gezondheidszorg, ouderenzorg en sociale hulp”, zo kadert het KCE de grote lijnen van de problematiek in haar rapport. “Belangrijk is dat deze personen een gecoördineerde, gepersonaliseerde zorg krijgen die gericht is op hun behoeften en problemen, en die hun actieve deelname aan de samenleving zoveel mogelijk in stand houdt.” Die zorg moet bovendien continu en aangepast zijn, en onder meer een vroegtijdige zorgplanning van het levenseinde voorzien.
De rol van mantelzorgers thuis en daar buiten
Zodra de diagnose is gesteld, is de zorg erop gericht om de autonomie en levenskwaliteit van mensen met jongdementie zo lang mogelijk te behouden. Daarom is het belangrijk dat deze personen in hun vertrouwde omgeving kunnen blijven wonen. Mantelzorgers zijn in dat ideale scenario vaak een onmisbare schakel. Het hebben van een ‘ziekte voor ouderen’ die niet past bij de leeftijd en levensfase resulteert in een zware emotionele, sociale en praktische belasting voor de patiënten zelf en hun mantelzorgers/zorgverleners. Daarom is – zo stelt het KCE – het van groot belang dat het grote publiek zich bewust wordt van de ziekte en er de mogelijkheid is om in contact te komen met andere patiënten/mantelzorgers, bijvoorbeeld via zelfhulpgroepen.
“Het belang van lotgenotencontact is zowel voor de mantelzorgers als voor de personen met dementie zeer belangrijk”, pikt Jolien Van Bever in. Zij is stafmedewerker verpleegkunde verantwoordelijk voor het domein geestelijke gezondheidszorg en dementie binnen het Wit-Gele Kruis van Vlaanderen en lid van de werkgroep Praktische Ethiek. “Dat komt ook naar voor uit onderzoek naar beleving van mantelzorgers en personen met dementie. Organisaties zoals het Ventiel in West-Vlaanderen en de Companjong in het Waasland zijn in het leven geroepen door gebrek aan gepaste activiteiten en nood aan lotgenotencontact voor personen met jongdementie. Het belang van deze organisaties komt naar ons gevoel te weinig aan bod in het rapport. Ze zijn nochtans fundamenteel voor het zorgpad bij jongdementie. Net zoals de stem van de personen met deze aandoening en hun omgeving. Zo is er de Vlaamse werkgroep van personen met dementie en ook een Vlaamse werkgroep van mantelzorgers van personen met dementie. Zulke werkgroepen moeten een meer vaste plaats krijgen in het beleid voor jongdementie.” Het is één van de belangrijke stappen op weg naar een geïntegreerd zorgpad voor jongdementie, dat vroegtijdige detectie mogelijk maakt, de autonomie van patiënten maximaal stimuleert en in kwalitatieve, residentiële zorg voorziet.
Raadpleeg het volledige rapport hier.
[1] Roberfroid Dominique, Christiaens Wendy, Detollenaere Jens, De Jaeger Mats, Kohn Laurence, Vos Bénédicte. Jongdementie: uitstippelen van een zorgpad in België. Health Services Research (HSR). Brussel. Federaal Expertisecentrum voor Gezondheidszorg (KCE). 2025. KCE Reports 395AS.
Grotere rol voor thuisverpleegkundigen door kortere ziekenhuisopnames
De Europese gezondheidszorg kampt met structurele problemen. Het rapport Health at a Glance: Europe 2024 analyseert deze uitdagingen en vergelijkt de situatie in verschillende Europese landen. Een belangrijke bevinding is het groeiende tekort aan verpleegkundigen door vergrijzing, een stijgende zorgvraag en de uitstroom van zorgpersoneel. Hoewel België relatief goede lonen biedt, neemt de aantrekkelijkheid van het beroep af door de hoge werkdruk en beperkte loopbaanperspectieven.
De druk op zorgsystemen neemt in heel Europa toe. In 2022 was er een tekort van 1,2 miljoen zorgverleners in de EU (p. 13). Dit probleem verergert door de dubbele vergrijzing: een oudere bevolking heeft meer zorgnoden, terwijl ook het zorgpersoneel zelf veroudert en op pensioen gaat. In België is meer dan een kwart van de verpleegkundigen ouder dan 55 jaar, wat de komende jaren tot een grotere uitstroom zal leiden.
Daarnaast stijgt het aantal chronische aandoeningen en de zorgvraag. Meer dan 40 procent van de 65-plussers in Europa heeft minstens twee chronische ziekten (p. 58). Tegelijk groeit de mentale belasting bij verschillende bevolkingsgroepen. Zo stegen de stress- en angstklachten bij tieners van 42 naar 52 procent in vijf jaar tijd (p. 110), wat de druk op de geestelijke gezondheidszorg verhoogt.
Verloning versus zorgkwaliteit
Uit de nieuwste cijfers blijkt dat Belgische ziekenhuisverpleegkundigen gemiddeld 1,6 keer het nationale gemiddelde loon verdienen. In 2021 lag dit nog op 1,5 keer. Tegelijkertijd is de verloning van arts-specialisten gestegen van 4,2 keer het gemiddelde loon in 2021, naar 4,5 keer in 2022 (zie p. 190). Dit betekent dat de loonkloof tussen verpleegkundigen en artsen in België is vergroot, wat een invloed heeft op de status en aantrekkelijkheid van het verpleegkundige beroep.
Hoewel België goede lonen biedt, verdienen verpleegkundigen in Luxemburg, in verhouding tot hun koopkracht, nog meer. Dit leidt tot een migratie van zorgpersoneel, zonder de fundamentele tekorten op te lossen. Daarnaast hebben veel verpleegkundigen last van koopkrachtverlies door inflatie. Hierdoor biedt een nominale loonsverhoging niet altijd financiële vooruitgang, wat extra druk zet op de sector.
Werkdruk en uitstroom
Een grote uitdaging blijft de enorme werkdruk. Dit maakt het beroep minder aantrekkelijk en leidt tot een negatieve spiraal: ervaren verpleegkundigen verlaten de sector terwijl de instroom van jongeren achterblijft.
Daarnaast verschuift zorg steeds meer naar de eerste lijn en thuiszorg. Door kortere ziekenhuisopnames hebben patiënten thuis meer zorg nodig, waardoor thuisverpleegkundigen een grotere rol krijgen. Dit vraagt om nieuwe vaardigheden, meer autonomie en een aangepaste financieringsstructuur. Overheden en zorginstellingen moeten deze evolutie ondersteunen om de zorgkwaliteit te waarborgen.
Grensarbeid en migratie
Een opvallende trend is de verplaatsing van zorgpersoneel tussen landen. België trekt verpleegkundigen aan uit landen met lagere lonen, zoals Portugal en Slowakije, maar verliest personeel aan beter betalende landen zoals buurland Luxemburg. Dit leidt tot constante migratie zonder structurele oplossing. Om uitstroom te verminderen, moet België inzetten op betere werkomstandigheden en hervormingen. Structurele maatregelen zijn nodig om verpleegkundigen in de sector te laten blijven. Een reeks aanbevelingen uit het METEOR-project (p. 42) zijn onder andere meer professionele en persoonlijke ondersteuning bieden, interprofessionele samenwerking bevorderen, flexibele werkschema’s ondersteunen, de taakverdeling en het inzetten van zorgassistenten bevorderen zodat verpleegkundigen zich kunnen concentreren op hun kerntaken met betrekking tot de patiënt, een stabiele en ondersteunende
omgeving creëren en psychologische ondersteuningsdiensten opzetten. Ook digitale innovaties, zoals artificiële intelligentie en e-health, helpen om administratieve lasten te verlagen. In 2023 investeerden EU-landen fors in nationale toegang tot EHR’s, waardoor de gemiddelde beschikbaarheid van online digitale gezondheidsdiensten sterk steeg (p. 218).
Lonen moeten niet alleen stijgen, maar ook aangepast worden aan de inflatie. Zo werden de lonen in België de afgelopen jaren verschillende keren automatisch geïndexeerd. Extra investeringen in de eerste lijn en thuiszorg zijn noodzakelijk om de veranderende zorgvraag en de grotere rol voor thuisverpleegkundigen door kortere ziekenhuisopnames op te vangen. Thuisverpleegkundigen moeten beter ondersteund en opgeleid worden. Loopbaanperspectieven kunnen de sector aantrekkelijker maken. Specialisaties en geavanceerde verpleegkundige rollen moeten financieel erkend en gestimuleerd worden. Door verpleegkundigen carrièreperspectief te bieden, kan de uitstroom worden afgeremd.
Investeren in verpleegkundigen is investeren in de toekomst
De cijfers uit Health at a Glance: Europe 2024 tonen aan dat de Belgische zorgsector voor grote uitdagingen staat. Hoewel de lonen relatief hoog zijn, leiden koopkrachtverlies, werkdruk en beperkte loopbaanontwikkeling tot minder aantrekkelijkheid. Migratie van verpleegkundigen biedt geen structurele oplossing. Om de zorgsector toekomstbestendig te maken, moet België investeren in eerlijke lonen, minder administratieve last, een betere verdeling van zorgpersoneel en extra middelen voor de eerstelijnszorg. Alleen structurele verbeteringen kunnen verpleegkundigen in de sector houden en kwaliteitsvolle zorg garanderen.
Wat is Health at a Glance?
Health at a Glance: Europe 20241 is een rapport van de Organisatie voor Economische Samenwerking en Ontwikkeling (OECD) en de Europese Commissie. Het rapport verschijnt tweejaarlijks en biedt een uitgebreide analyse van de gezondheidssystemen in Europese landen. Die heeft als doel beleidsmakers, zorgprofessionals en onderzoekers te voorzien van data en inzichten over de prestaties van gezondheidszorgsystemen in de EU. De informatie uit het rapport helpt landen om sterke en zwakke punten te identificeren en onderbouwde beleidskeuzes te maken.
1 OECD/European Commission (2024), Health at a Glance: Europe 2024: State of Health in the EU Cycle, OECD Publishing, Paris
Zorgstroomcoach ondersteunt huisartsen
Begin dit jaar lanceert Vlaanderen het zorgstroomcoachproject. Het doel? De eerstelijnszorg en het huisartsenaanbod anders organiseren om de zorgcapaciteit en de zorgtoegankelijkheid te verbeteren. In de pilootfase worden een aantal huisartsenkringen in eerstelijnszones geselecteerd met wie de zorgstroomcoach aan de slag gaat. Bij een positieve evaluatie kan het project worden uitgerold over heel Vlaanderen.
Het toenemende huisartsentekort in Vlaanderen heeft een impact op de toegankelijkheid van betrouwbare, kwaliteitsvolle zorg. Het aantal huisartsen verhogen is niet de enige oplossing, ook de organisatie van de eerstelijnszorg moet herbekeken worden. Met de opstart van de zorgstroomcoach willen de Vlaamse minister van Welzijn, Volksgezondheid en Gezin Hilde Crevits en het Departement Zorg, samen met partners zoals Domus Medica en de VVSG, huisartsenkringen en eerstelijnszones ondersteunen om de huisartsenzorg anders aan te pakken. De zorgstroomcoach wordt aangeworven door en tewerkgesteld bij Domus Medica. Deze persoon is voldoende vertrouwd met de inhoud en het landschap van het huisartsenzorgaanbod in Vlaanderen, is op de hoogte van de actuele beleidsuitdagingen en geniet het vertrouwen van de sector.
Verandermanagement en implementatie
De zorgstroomcoach heeft als voornaamste taak lokale actoren met elkaar in verbinding te brengen om concrete oplossingen en goede praktijken uit te werken voor de eerstelijns- en huisartsenzorg en deze te realiseren en structureel te implementeren. De kwaliteit, toegankelijkheid en voldoende aanbod van zorg staan hierbij centraal. Dit Vlaamse project is complementair aan andere Vlaamse en federale beleidsinitiatieven, zoals de New Deal en de praktijkassistent in de huisartsenpraktijk. Waar deze zich veelal richten op individuele dossiers, werkt het zorgstroomcoachproject op zowel het individuele als lokale niveau. De actoren zijn dus niet alleen de huisartsenkringen en de individuele huisartsen, maar ook de eerstelijnszones en lokale besturen. Hun specifieke context en autonomie vormen eveneens belangrijke factoren in het definiëren van mogelijke verandertrajecten.
Tweejarige pilootfase
Het project loopt over twee jaren (2024-2025) en focust initieel op een zes- tot tiental pilootregio’s. De lokale huisartsenkringen worden geselecteerd aan de hand van vooraf gedefinieerde criteria, waaronder een maximale geografische afstemming van de lokale huisartsenkring op de eerstelijnszone, betrokkenheid en ondersteuning vanuit het lokaal bestuur en de zorgraad, voldoende professionele omkadering in de huisartsenkring door een kringcoördinator, en de mate waarin de huisartsenkring vandaag al inzet op het verbeteren van de zorgtoegankelijkheid. De betrokken organisaties moeten bovendien een grote bereidheid en een concreet engagement tonen om de slaagkansen van het project te vergroten. Ze worden hierbij ondersteund in het veranderingsmanagement om de doelstellingen te realiseren op individueel en lokaal niveau. Is de pilootfase positief, dan is het de bedoeling dit initiatief breder uit te rollen over alle eerstelijnszones in Vlaanderen.
“Iedereen is welkom in de verpleegpost”
In het hele land vind je verpleegposten van het Wit-Gele Kruis, van Oostende tot Maasmechelen. Hier kan elke patiënt terecht voor verpleegkundige verzorging. De posten vormen een belangrijke aanvulling op de mobiele ploegen en daar hebben zowel patiënten als verpleegkundigen baat bij. “Doordat de patiënten naar ons toe komen, verlopen de afspraken heel stipt. We zien dus veel meer patiënten op korte tijd. Al die ‘kleintjes’ maken handen vrij voor complexere zorgvragen in het veld”, zegt thuisverpleegkundige Liesbeth Vandeput.
Beeld Wit-Gele Kruis
Elke patiënt kan in een verpleegpost terecht voor het verkrijgen van de voorgeschreven zorgen door een arts. Inspuitingen, wondzorg, bloedafnames of katheterzorgen? Je maakt een afspraak en je wordt geholpen. Handig voor wie liever niet thuis op een verpleegkundige zit te wachten. “We bieden net dezelfde zorg als bij de mensen thuis”, zegt Liesbeth Vandeput. Ze werd in 2011 thuisverpleegkundige bij het Wit-Gele Kruis Vlaams-Brabant en werkt sinds 2022 vast op de verpleegpost. “Het grote voordeel voor patiënten is dat ze hun dag veel beter kunnen plannen. Waar je thuis soms een halve dag moet wachten voor het verzorgen van een wonde, ben je hier op tien minuten buiten. Uiteraard moeten patiënten voldoende mobiel zijn en ter plekke geraken, maar elke casus wordt bekeken en doorgesproken voor de beste zorg op maat.”
Handen vrij aan het bed
De verpleegposten zijn een mooie aanvulling op de echte thuiszorg bij de patiënt. Zeker met de stijgende zorgnoden is deze vorm van zorg noodzakelijk om de groeiende patiëntenstroom te managen. Liesbeth: “Doordat wij ons niet verplaatsen maar de patiënten naar ons toe komen voor vaak kortere behandelingen, verlopen de afspraken heel stipt. Daardoor zien we veel meer patiënten op korte tijd. Al die ‘kleintjes’ maken handen vrij voor complexere en meer acute zorgvragen in het veld.”
Patiënten worden in de verpleegpost discreet behandeld in professioneel uitgeruste ruimtes. Ze brengen zelf hun voorschrift, eID en klevers van het ziekenfonds mee, evenals de toe te dienen producten voor inspuitingen, perfusietherapie of specifieke wondverzorgingsmaterialen. Op de verpleegpost zelf beschikt het personeel over exact dezelfde materialen en producten als de thuisverpleegkundige onderweg.
Continuïteit van zorg gewaarborgd
Behalve heel wat voordelen voor patiënten en verpleegkundigen in het veld, is ook het werken op de verpleegpost zelf voordelig, vindt Liesbeth. “Je komt vaker in contact met je collega’s dan onderweg. Ook de variatie aan verpleegtechnische zorgen is voor mij een pluspunt. Doordat er steeds dezelfde mensen werken, garandeert dit ook de nodige continuïteit in de opvolging van de patiënt. We werken met hetzelfde registratiesysteem waardoor een flexibele overdracht van patiënten nooit in het gedrang komt. Bovendien kunnen patiënten gemakkelijk elders naar de verpleegpost gaan, bijvoorbeeld tijdens een vakantie aan zee. Ook dat is mooi meegenomen.”
Tot slot haalt Liesbeth aan dat werken in de verpleegpost voor de verpleegkundigen zelf een laagdrempelige manier kan zijn om het werk te hervatten na langdurige ziekte of bij rug- en nekklachten. “Hier moeten we minder heffen en tillen, daardoor is het werk minder belastend. Daarnaast is het veel makkelijker om tijdelijk of permanent in flexibele uren te werken. Dat leidt tot minder uitval en meer werktevredenheid bij het personeel”, besluit ze. “In deze tijden van arbeidskrapte is dit absoluut een win-winsituatie.”
Nog nooit zo snel geholpen
“Ik heb een wonde aan mijn rug na een operatie”, vertelt Tom. “Eerst werd ik thuis verzorgd omdat ik nog niet kon rijden. Nu ik terug mobiel ben, kom ik naar de verpleegpost in Aarschot. Ik parkeer vlakbij en ben letterlijk binnen de minuut geholpen. Zo verlies ik geen tijd en kan ik mijn dag beter plannen. De verpleegkundigen stellen me direct op mijn gemak en er heerst een huiselijke sfeer. Tegelijk is alles wat de verpleegkundigen en patiënten nodig hebben voorhanden. Dat voelt vertrouwd aan. De zorg aan mijn rug is niet evident. Ik vind het daarom veel aangenamer om op een professionele verpleegtafel te liggen, dan thuis in bed of in de zetel.”
Diabetes en het belang van compressietherapie
door dr. Sabrina Speybrouck
Compressietherapie is drukbehandeling en verbetert de doorbloeding wanneer de aders minder goed werken. Hiervoor gebruik je windsels en steunkousen. Dit kan een oedeem wegwerken, ulcus cruris genezen en de levenskwaliteit van personen met diabetes aanzienlijk bevorderen. Dokter Sabrina Speybrouck, vaatchirurg en fleboloog in het AZ Sint-Blasius Dendermonde en lid van de commissie Voet van de Diabetes Liga, beantwoordt de meest courante vragen.
Wat is compressietherapie?
De comprimerende werking van de aangelegde windsels of steunkousen samen met de pompwerking van onze spieren brengen het beoogde resultaat van een betere circulatie tot stand. Door compressie (druk) uit te oefenen op een arm of been, neemt het oedeem af en wordt de bloedtoevoer richting het hart bevorderd.
Wanneer is compressietherapie aangewezen?
In het geval van veneuze insufficiëntie, bij een oedeem, bij een open beenwonde, bij een lymfoedeem na oncologische chirurgie, om een trombose in de benen te voorkomen en bij de behandeling van spataders. Compressietherapie is nooit een optie bij een ernstige aantasting van de slagaders. Bij een matige aantasting met een goede doorbloeding kan compressietherapie wel op een veilige manier plaatsvinden. Hiervoor wordt de enkel-armindex – de maatstaf voor vaatlijden en aantasting van de slagader – toegepast. De arts gebruikt hierbij een bloeddrukmeter en doppler.
Hoe pas je compressietherapie toe?
De behandelende arts zal de meest aangewezen techniek voorschrijven. Dat kan met elastische verbanden (korte- of langerekzwachtels) in combinatie met lymfedrainage. De korterekverbanden worden vooral gebruikt bij personen die nog goed beweeglijk zijn. De verbanden zijn meer rekbaar door de weefmethode en mogen, indien nodig, dag en nacht aanblijven. Normaal wordt gestart met een gepolsterde, dubbellagige korterekwindsel als decompressie, samen met lymfedrainage. Van zodra het oedeem onder controle is, wordt er overgegaan op een steunkous. De polstering of wattenwindsel dient om beenderige uitsteeksels te beschermen tegen overmatige druk en om eventuele insnoering van de huid te vermijden. Deze polstering blijft onontbeerlijk in het geval van zware neuropathie waarbij men overmatige druk of insnoering niet zal voelen. Bij de langerekverbanden is er minder verschil in druk tussen werkdruk en rustdruk. Daarom worden deze vooral gebruikt bij mensen die weinig tot niet-mobiel zijn. Door de hoge rustdruk moet dit verband ’s nachts wel verwijderd worden. Polstering door een wattenwindsel is ook in dit geval noodzakelijk.
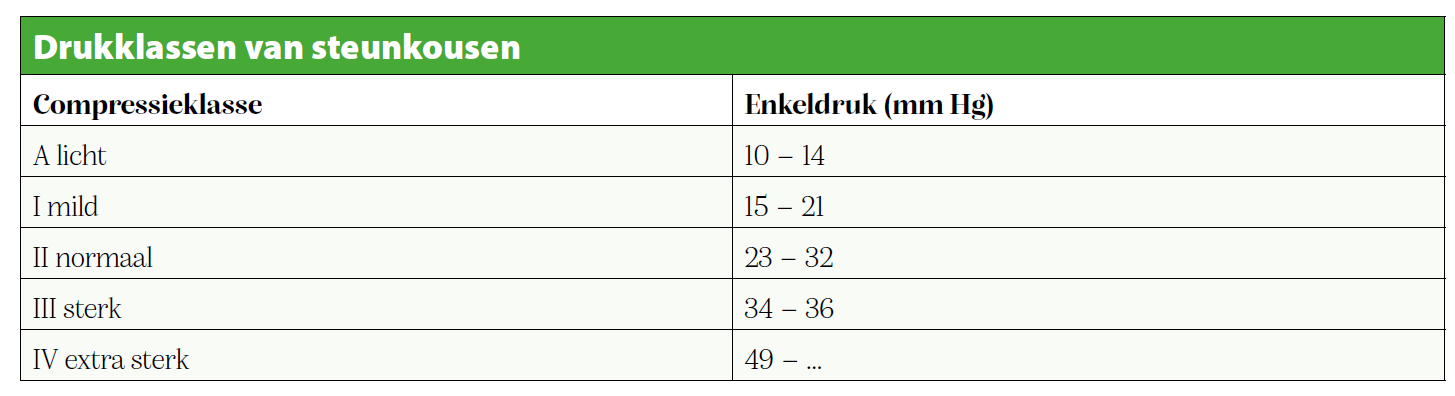
Een tweede methode is het gebruik van therapeutische elastische kousen (TEK’s) en steunkousen. Dit is het geval wanneer een oedeem onder controle is. TEK’s worden door een erkend bandagist opgemeten. De werking van steunkousen is analoog aan de werking van de windsels: door externe druk of compressie verbeter je de circulatie richting het hart en werk je overtollig vocht weg. Steunkousen bestaan in verschillende maten, diktes en drukklassen. Een arts bepaalt welke steunkous aangewezen is. Zeker bij personen met diabetes is dit zeer belangrijk. Zo moet de voetbox breed genoeg en naadloos zijn om lokale druk op de botuitsteeksels van de metatarsaalkoppen, voet en enkel te vermijden. Een goede padding van teentoppen tot de enkel is onontbeerlijk en vermijdt druk en insnoering op kritieke plaatsen. Dit garandeert tegelijk een hoog draagcomfort. Ook bovenaan, onder de knie, moet je insnoering vermijden door een voldoende brede boord. Bij een oedeem of veneuze insufficiëntie wordt een steunkous klasse II geadviseerd. Dit verwijst naar de drukklasse of CCL: de uitwendige druk rondom het been.
Wie ondersteunt personen met diabetes bij de aankoop van steunkousen?
Dit doet een erkend bandagist. Deze geeft informatie over de afmetingen, het materiaal en de terugbetaling. Hij kan ook advies verlenen over een eventuele aantrekhulp voor compressiekousen.
Wie mag compressietherapie toepassen?
De persoon met diabetes heeft een voorschrift nodig van de arts vooraleer gestart kan worden met compressietherapie. Het aanbrengen van steunkousen gebeurt door een verpleegkundige. Ook een windsel moet adequaat worden aangelegd en dat vraagt training en expertise. De zorgvrager kan ook een zorgkundige inschakelen, al mag deze geen compressietherapie met elastische verbanden toepassen. Een verpleegkundige mag wel alle handelingen uitvoeren.
Bestaat er materiaal om compressiekousen makkelijk aan- en uit te trekken?
Er zijn verschillende soorten aantrekhulpen. De twee meest gebruiksvriendelijke en efficiënte zijn de zogenaamde Butler en Rolly. De Butler helpt voor compressiekousen van alle lengtes en modellen, zowel bij mobiele als niet-mobiele personen. De Rolly heeft de vorm van een waterballon waarmee je rolt en duwt in plaats van trekt en uittrekt. Zo doe je de kous snel en comfortabel aan en verleng je de levensduur van het materiaal. Door het geribbelde oppervlak positioneer je de kous zonder ze te beschadigen. Dit hulpmiddel wordt gebruikt voor alle types kousen en drukklassen.
Hoe hou je windsels en/of steunkousen functioneel en hygiënisch?
Was het materiaal wekelijks in een wasnetje in de wasmachine op veertig graden of met de hand. Gebruik geen wasverzachter. Dit tast de elasticiteit aan en vermindert de druk van de kous. Laat kousen en windsels niet in de zon of op de verwarming drogen. Je rolt ze het best in een handdoek en drukt het vocht eruit. Je kan eventueel gebruikmaken van de droogkast, maar hou de temperatuur dan zo laag mogelijk. Strijk de kousen niet. Een ladder in je kous? Wanneer die kleiner is dan vier centimeter, kan dit hersteld worden. Als je steunkousen niet voldoende meer rekken, moet je ze vervangen omdat ze anders hun therapeutische functie verliezen. Een bandagist neemt dan opnieuw de maten. Sowieso wordt aangeraden om steunkousen om de zes maanden te vervangen.
Hoe verzorg je de huid onder de windsels en/of steunkousen?
Bij compressietherapie is een goede huidverzorging zeer belangrijk. Erg vette crèmes en zalven, maar ook zeepresten kunnen huidirritatie en materiaalslijtage veroorzaken. Smeer de benen pas in wanneer je ’s avonds de kousen uittrekt. Doe je de kousen vervolgens opnieuw aan, let dan op dat er geen zalf meer op de benen zit. Er bestaan zalven die speciaal voor compressiekousen ontwikkeld zijn.
Een dynamische positie in de wagen is beter voor je rug en nek
Thuisverpleegkundigen voeren meerdere consultaties uit per dag en zijn dus regelmatig de baan op. Een goede zithouding in de wagen speelt een belangrijke rol bij het vermijden of verminderen van eventuele rug- en nekklachten. Expert-coördinator ergonomie bij Securex Anneleen Leyman raadt aan om steeds de natuurlijke S-vorm van de wervelzuil aan te houden.
Knieën die te hoog komen, een te bolle rug of een foute ondersteuning van de nek tijdens het autorijden kunnen allemaal bijdragen tot nek- en rugpijn. In combinatie met het zware werk dat thuisverpleegkundigen uitvoeren, leidt dit soms tot langdurige klachten. Een goede zithouding achter het stuur is dus aan de orde. Anneleen Leyman, expert-coördinator ergonomie bij Securex, legt uit waar je op moet letten: “Een open hoek van de heupen is noodzakelijk om de natuurlijke S-vorm van de rug te vrijwaren. Voldoende ruimte aan de knieholten is dan weer nodig voor een goede doorbloeding. Laat je zetel toe de lendensteun aan te passen, dan raad ik dit zeker aan. Regel ook de rugleuning naar voren of achteren zodat je polsen ontspannen op het stuur kunnen liggen wanneer de wagen stilstaat en je met de rug tegen de leuning zit. Heeft je auto een armsteun in het midden, gebruik die want zo hangen je schouders niet af.”
Daarnaast verdienen het in- en uitstappen en het in- en uitladen van materiaal de nodige aandacht. “Het is belangrijk dat je beide benen eerst uit de wagen brengt en dan pas het lichaam. Bij het rechtstaan kan je op de binnenkant van de wagen of het portier steunen. Stap je in de auto, zet dan eerst je zitvlak op de stoel en draai je daarna beide benen tegelijk naar binnen. Vermijd in elk geval te rappe of bruuske bewegingen.” Haal je zwaar materiaal uit de wagen, hanteer dan dezelfde tips als bij het algemene heffen en tillen. Probeer de natuurlijke houding van je wervelkolom te respecteren. Laat het materiaal zo lang mogelijk steunen door het eerst naar je toe te schuiven en steun hierbij met één hand in de koffer of steek één been uit naar achteren. Til je van op de grond, ga dan licht door de benen. Hou het materiaal vervolgens zo dicht mogelijk tegen je lichaam aan.
Geen statische zithouding
Ook al zijn er duidelijke richtlijnen over een juiste houding achter het stuur, toch plaatst Anneleen hier een kanttekening bij: “Correct zitten is niet het enige waar je het best op let, voldoende veranderen van positie is minstens even cruciaal. Het voordeel van een job als thuisverpleegkundige is dat je meestal geen al te lange ritten doet en veel stopt. Je staat regelmatig recht en kan dus eens stretchen tussendoor. In de wagen pleit ik voor een dynamische houding. Pas de instellingen van je autozetel minimaal aan doorheen de dag. Zo vermijd je een te starre positie.” Heb je rugklachten, dan kan een dun, opblaasbaar kussen soelaas bieden. Door de lucht is het kussen beweeglijk wat opnieuw bijdraagt tot meer dynamiek tijdens het rijden.
Oefeningen aan het stoplicht
Aansluitend op het aanpassen van de autostoel is Anneleen een voorstander van oefeningen tijdens de autorit, bijvoorbeeld wanneer je aan het stoplicht wacht. “Neem je stuur vast en beweeg eens naar voren en achteren, ook met de schouders. Maak af en toe je rug afwisselend bol en hol en span regelmatig je bilspieren aan. Trek je kin naar je borstkas toe, want ook dit bevordert de S-houding van de wervelzuil”, legt ze uit. “Het opspannen van de bekkenbodemspieren is eveneens een goede oefening in de wagen. Daarmee train je je diepe buikspieren en verbeter je de core stabiliteit van je lichaam. Dat komt van pas bij het fysieke werk dat thuisverpleegkundigen doen.” Uiteraard is het aanbevolen om ook na het werk de nodige focus op sport, beweging en een gezonde levensstijl te leggen. “Dat hoeft heus niet elke dag een intensieve sportbeurt te zijn. Een fikse wandeling doet al wonderen, niet alleen voor je lichaam maar evenzeer voor je humeur.”
Een goede zithouding in de wagen
- Hoe hoger de autostoel, hoe beter het zicht op de baan. Regel de zithoogte zodat er nog een vuist kan tussen je hoofd en het dak van de auto.
- De bovenrand van de hoofdsteun komt het best gelijk met de kruin van je hoofd. Tussen je hoofd en de steun moet minstens twee en maximaal tien centimeter zijn.
- Laat je bovenbenen zoveel mogelijk steunen op het zitvlak.
- Schuif de autozetel naar voren of achteren totdat je knieën een hoek van meer dan negentig graden hebben, zonder dat je benen gestrekt zijn tijdens het rijden.
- Stel de afstand tot het stuur zo in dat je polsen ontspannen op het stuur liggen bij stilstand.
- De hoek tussen het zitvlak en de rugleuning is idealiter groter dan negentig graden.










