Evidencebased informatie aan je vingertoppen
In de praktijk valt op dat evidencebased medicine steeds meer verschuift richting evidencebased practice. Want wat je dagelijks op de werkvloer toepast gaat breder dan wetenschappelijke inzichten. Ook expertise en ervaring spelen een rol. Om evidencebased bronnen te raadplegen bestaat in België een heel netwerk aan informatie, waartoe je via het NETWERK VERPLEEGKUNDE-lidmaatschap gratis toegang hebt.
Welke kanalen zijn er?
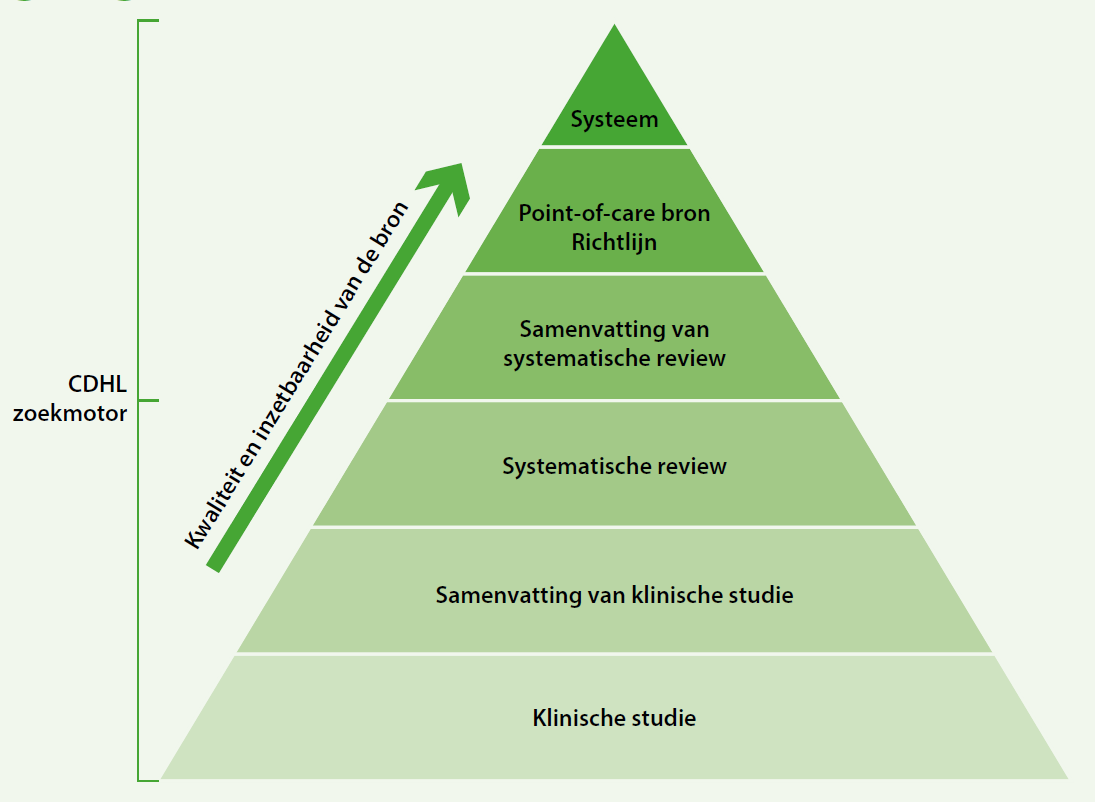
Bronnen worden gerangschikt volgens de kennispiramide (zie figuur.) Hoe dichter bij de top, hoe meer samengevat en snel raadpleegbaar de evidentie is. We onderscheiden volgende kennisnetwerken:
- PubMed: hier vind je klinische studies terug. Dit kanaal wordt vaak gebruikt in het onderwijs, waar je zelf moet beoordelen of een publicatie al dan niet waardevol is.
- Cochrane Library en JBI: deze twee instituten screenen onderwerpen op zoek naar nuttige wetenschappelijke bronnen en vatten deze informatie samen in een systematische review.
- Minerva: dit orgaan beoordeelt de relevantie van de samenvattingen van klinische studies.
- DynaMed en Ebpracticenet: deze point-of-carebronnen en richtlijnen zijn eenvoudig en snel te raadplegen tijdens consultaties. Let op, DynaMed biedt enkel Engelstalige bronnen aan.
- Cebam Evidence Linker: deze tool bestaat voorlopig enkel voor huisartsen en biedt snelle elektronische ondersteuning tot evidencebased bronmateriaal via hun softwarepakket.
- Gezondheid & Wetenschap en de app Zoek Gezond: deze tool kadert binnen patient empowerment en biedt correcte wetenschappelijke informatie op mensenmaat.
Je hebt toegang tot al deze bronnen via cdlh.be. Je vindt er alle nodige links en informatie. Via je lidmaatschap bij NETWERK VERPLEEGKUNDE heb je ook toegang tot e-books, de belangrijkste wetenschappelijke journals, wetenschappelijke taalhulpmiddelen, …
Hoe ga je te werk?
Begin zo hoog mogelijk op de kennispiramide. Dan volstaat vaak één zoekterm om je naar de juiste en makkelijk toepasbare informatie te leiden.
- Log je in met itsme® via cdlh.be.
- Vervolledig je profiel door rechts bovenaan op je naam te klikken en duid bij ‘discipline’ aan dat je verpleegkundige bent. Zo bieden de zoekmachines nog meer gerichte informatie aan.
- Op de homepage staan aan de linkerzijde bovenaan duidelijke links naar de point-of-carebronnen. Die heb je nodig om snel informatie op te zoeken.
- Klik op Ebpracticenet, log in en typ in de zoekbalk bijvoorbeeld ‘decubitus’. Alle beschikbare bronnen verschijnen en je kan verder filteren op basis van je zorgberoep en brontype. Wanneer je een tekst opent, zie je duidelijke links en tussentitels om te navigeren in het document. De originele documenten staan ook gelinkt en er wordt steeds een indicatie gegeven of een bron al dan niet sluitend bewijs levert. Het overzicht van de bronnen blijft altijd aan de rechterzijde.
- Vind je de informatie niet via Ebpracticenet? Neem een kijkje op DynaMed. Deze informatie is vaak gericht naar de tweede lijn. Via je account kan je bepaalde topics volgen, interessant voor verpleegkundig specialisten die over hun expertise op de hoogte willen blijven van nieuwe evidentie.
- Nog een point-of-carebron is Nursing Reference Center Plus. Ook dit is een Engelstalige bron die niet altijd specifiek toepasbaar is op de Belgische context. De teksten houden wel rekening met de verpleegkundige praktijk en vaardigheden, vaak ondersteund met video’s. De quick lessons geven je de feiten, aandachtspunten en advies over wat je een zorgvrager kan vertellen. De evidencebased care sheets zijn handige samenvatting van wat de literatuur vertelt en wat toepasbaar is voor verpleegkundigen.
“Oorverdovende stilte rond sepsis doorbreken”
Sepsis of bloedvergiftiging is een heftige reactie van ons lichaam op een ernstige infectie met een zeer hoge mortaliteit van vijftien à twintig procent in België. Deze cijfers liggen hoger dan het Europese gemiddelde en zijn een inschatting op basis van een internationale studie van The Lancet[1]. Wereldwijd wordt het aantal sterfgevallen op elf miljoen mensen per jaar geschat. Ons land hinkt achterop wat de registratie en behandeling van sepsis betreft.
Sepsis is een levensbedreigende aandoening die erg snel kan verslechteren. Het komt vaker voor bij mensen met een verminderde weerstand door onder meer chemotherapie, ziekte of door chronische aandoeningen zoals diabetes. Een tijdige diagnose en behandeling met antibiotica, en vochttoediening zijn cruciaal om amputaties, orgaanfalen en overlijden te voorkomen. Toch is deze ziekte nog te weinig gekend bij de bevolking en bij zorgverleners. Zo komt het onvoldoende ter sprake in de zorgopleidingen. Nochtans is een hersteltraject bijzonder zwaar en kost een sepsisbehandeling onze gezondheidszorg gemiddeld 36.000 euro.
Symptomen van sepsis
- Algemeen onwel voelen, vermoeidheid, zwakheid
- Koorts, boven de 38°C of zelfs onder de 36°C
- Koude rillingen
- Verwardheid
- Algemene, lokale of hevige pijn
- Misselijkheid of braken
- Snelle hartslag
- Snelle ademhaling
- Lage bloeddruk
- Rood-paarse stipjes of vlekjes die je niet kan wegdrukken
- Blauwe of paarse vlekken
Daarnaast scoort ons land ver onder het Europese gemiddelde op het vlak van een sepsisbehandelplan en interventieteams. Op 40 procent van de spoedgevallendiensten in ons land en op 35 procent van de afdelingen intensieve zorg werken ze met een waarschuwingssysteem. De verpleegkundige stelt dan gerichte vragen aan de patiënt, neemt de parameters, voert deze data in en laat de computer het risico op sepsis berekenen. Ook hier hinken we achterop, want het Europese gemiddelde bedraagt 60 procent.
Elk uur telt
“De oorverdovende stilte rond sepsis moet doorbroken worden”, zegt Ilse Malfait. Zelf kreeg ze na haar eerste chemokuur drie jaar geleden hevige buikpijnen, werd ze opgenomen en geopereerd in het ziekenhuis waarna sepsis ontstond. Zes weken lang zweefde ze in een kunstmatige coma tussen leven en dood na een zeer zware sepsisinfectie. Uiteindelijk verloor ze haar twee benen en haar vingers. “Onnodig, want in mijn dossier stonden de symptomen duidelijk omschreven. Ik had één procent overlevingskans en ben door het oog van de naald gekropen. Uiteindelijk verbleef ik tachtig dagen op intensieve zorg, veertig dagen op medische oncologie en dan nog een jaar op de revalidatieafdeling van het UZ Gent. Ik ben zeer dankbaar voor de goede zorgen die ik gekregen heb. Je wordt door de hel gesleurd, maar het zorgpersoneel wist me steeds op te fleuren met kleine dingen.”
Ilse ging op zoek naar antwoorden voor wat haar overkomen was. “Het woord sepsis hoorde ik pas na het ontwaken uit een wekenlange coma. Ik had er nog nooit van gehoord. Mijn ervaringen, maar ook het onderzoek dat ik zelf voerde, schreef ik neer in het boek ‘Elk uur telt’. Het is een verwerkingsproces, want ik bleef met veel vragen zitten. Ik kon mijn leven niet zomaar terug opnemen. In ons land zijn er geen richtlijnen en is er geen sepsisplan. Nochtans stijgt elk uur dat je wacht met de behandeling de mortaliteit met twee tot acht procent. Bij mij hebben ze 33 uur gewacht. Mijn oproep? Herken sepsis. Onder meer in het Verenigd Koninkrijk lopen doeltreffende campagnes in bushokjes, op melkflessen, met pancartes, … Via sepsissavvy.co.uk is er zelfs een toegankelijke game gemaakt om mensen te informeren over de ziekte. Veel landen zijn ermee bezig, maar België niet. Dat maakt me in zekere zin kwaad, maar ook strijdvaardig om anderen te helpen en om meer bewustwording rond de ziekte te creëren, bijvoorbeeld door de oprichting van een patiëntengroep Sepsibel vzw met enkele sepsisoverlevers. Daarnaast moeten er richtlijnen komen. Ook naar verpleegkundigen toe. Er bestaan checklists voor ondervoeding of decubitus, waarom dan niet voor sepsis?”
[1] Rudd, K. E., Johnson, S., Agesa, K. M., Shackelford, K. A., Tsoi, D., Kievlan, D. R., Colombara, D. V., Ikuta, K. S., Kissoon, N., Finfer, S., Fleischmann, C., Machado, F. R., Reinhart, K., Rowan, K., Seymour, C. W., Watson, R. S., West, T. E., Marinho, F., Hay, S. I., . . . Naghavi, M. (2020). Global, Regional, and National Sepsis Incidence and Mortality, 1990–2017: Analysis for the Global Burden of Disease Study. The Lancet, 395(10219), 200–211. https://doi.org/10.1016/s0140-6736(19)32989-7
Nationaal sepsisplan en meer data
Minister van Volksgezondheid Frank Vandenbroucke stelde eind november een expertengroep aan die binnen vier tot zes maanden een wetenschappelijk rapport moet afleveren om een nationaal sepsisplan te ontwikkelen. Professor en infectioloog van het UZ Antwerpen Erika Vlieghe staat aan het hoofd. De werkgroep komt er naar aanleiding van een Pano-reportage op VRT. Minister Vandenbroucke wil zo de knowhow rond sepsis versterken en een antwoord bieden op veelvoorkomende vragen rond de ziekte. Op die manier wordt ook tegemoetgekomen aan de vraag naar meer data en cijfermateriaal over sepsisinfecties in ons land.
Alles wat je moet weten over de basisverpleegkundige
Sinds 28 juni 2023 is het profiel van de basisverpleegkundige een feit. Dat bracht wat onzekerheid naar de werkvloer en naar het onderwijs. NETWERK VERPLEEGKUNDE brengt daarom graag duidelijkheid. Omdat we geloven dat de basisverpleegkundige de ontbrekende schakel is binnen een gestructureerde equipe om zorg maatschappelijk op te waarderen. Mits deze gestructureerde equipe wettelijk verankerd wordt om de tekorten in de zorg structureel en toekomstgericht aan te pakken.
Wie is de basisverpleegkundige?
De basisverpleegkundige heeft een opleiding van ten minste drie studiejaren achter de rug, met minstens 3.800 uur theoretisch en klinisch onderwijs. Hij of zij is een beoefenaar van de verpleegkunde die autonoom kan handelen in minder complexe situaties. In complexe situaties werkt hij of zij binnen een gestructureerd zorgteam met een arts of een verpleegkundige verantwoordelijk voor algemene zorg. De inschatting van die complexiteit gebeurt door de arts of door de verpleegkundige verantwoordelijk voor algemene zorg.
De basisverpleegkundige kan, gebaseerd op de gezondheidstoestand en de zorgcontext van de patiënt de zorg opstarten aan de hand van een standaardverpleegplan en zonder initiële evaluatie door een arts of verpleegkundige verantwoordelijk voor algemene zorg. Die evaluatie volgt wel zo snel mogelijk. Daarnaast geeft de basisverpleegkundige ook aan wanneer noodzakelijke zorg niet binnen zijn of haar bevoegdheid valt, zodat een herevaluatie kan plaatsvinden.
Wat is een klinisch verpleegkundig onderzoeker?
In diezelfde wet van 28 juni 2023 staat ook de definitie van een klinisch verpleegkundig onderzoeker. Naast de uitoefening van verpleegkundige handelingen, is hij of zij ook in het bezit van een doctoraatsdiploma en neemt met geavanceerde academische competenties de rol van klinisch expert op zich. De klinisch verpleegkundig onderzoeker neemt onderwijs- en onderzoeksactiviteiten op zich om nieuwe kennis te ontwikkelen en evidencebased praktijken te implementeren in de verpleegkunde en in de zorg. Zo slaat hij of zij de brug tussen de zorg en het onderwijs, als een adviseur die de kwaliteit van zorg en van de verpleegkundige optimaliseert.
Welke handelingen mag een basisverpleegkundige uitvoeren?
De lijst met technische verpleegkundige handelingen B1 en B2 voor de basisverpleegkundige zit momenteel nog in ontwerpfase, maar werd zorgvuldig opgesteld. De lijst kwam al in 2019 tot stand na een brede bevraging over de drie taalgrenzen heen en werd vervolgens tweetrapsgewijs afgestemd bij het ruime werkveld. Daarna volgde een uitvoerige bespreking en advies binnen de Technische Commissie voor Verpleegkunde en de Federale Raad voor Verpleegkunde in 2021 en 2022. Ook vakbonden zijn hierin vertegenwoordigd. Het document heeft dus een bijzonder breed draagvlak met handelingen die worden verricht op basis van standaardverpleegplannen en/of procedures. Je raadpleegt het voorstel op netwerkverpleegkundemagazine.be.
Waarom werd dit profiel in het leven geroepen?
NETWERK VERPLEEGKUNDE gelooft dat de basisverpleegkundige en de uitgewerkte lijst met handelingen de attractiviteit van de opleiding zal verhogen. Die zal minder zwaar doorwegen en de slaagkansen verhogen. Bovendien is er een zalmsysteem dat de doorstroom van zorgkundigen naar basisverpleegkundigen en van basisverpleegkundigen naar de bachelor verpleegkunde mogelijk maakt.
Wat met de HBO5-opleiding?
Er zal geen enkele wijziging zijn voor wie de opleiding al startte. Zij zullen afstuderen als verpleegkunde verantwoordelijk voor algemene zorg. Via een spoeddecreet vormde het Vlaams Parlement deze zomer de HBO5-opleiding om naar de opleiding basisverpleegkundige. Zo voldoet de opleiding aan de federale wetgeving, waarin verpleegkundigen worden opgedeeld in basisverpleegkundigen en verpleegkundigen verantwoordelijk voor de algemene zorg. Concreet kunnen studenten vanaf 1 september starten aan de opleiding basisverpleegkundige.
Ik ben HBO5-verpleegkundige, wat moet ik doen?
Voor de huidige HBO5-verpleegkundige verandert er helemaal niets. Zij blijven hun job uitoefenen zoals ze dat gewoon zijn. “Voor de huidige studenten en reeds actieve HBO5-verpleegkundigen verandert absoluut niets. Zij blijven ook in de toekomst genieten van hun verworven rechten: zij behouden het werk dat ze vandaag doen, zij behouden hun loon en zij behouden hun functies”, klinkt het bij minister Frank Vandenbroucke. De eerste uitstroom van basisverpleegkundigen zal pas in 2026 gebeuren. Die groep zal systematisch aangroeien, zonder grote verschuivingen in het werkveld.
Je kan het KB raadplegen via deze link. Van pagina 41 tot en met 43 vind je meer informatie over wie de titel van basisverpleegkundige mag dragen en wat zijn/haar verantwoordelijkheden zijn. De lijst met handelingen vind je terug vanaf pagina 48.
Ethisch kompas voor keuzes in zorg en ondersteuning
Schaarste en beperkingen
Binnen de zorg is er vandaag een onevenwicht tussen de zorgvraag en het zorgaanbod. Hierdoor ervaren zorginstellingen en hun zorgverleners continu een tekort: aan tijd, aan mensen, aan plaatsen, aan middelen, … Die maatschappelijke context van schaarste en beperkingen bepaalt in grote mate hoe zorg wordt ervaren. Niet alleen bij leidinggevenden en zorgmedewerkers leidt dit tot stress, ook zorgvragers en hun naasten ondervinden hier impact van. We botsen met zijn allen op de grenzen van de zorg en ondersteuning.
Niet elke zorg- en ondersteuningsvraag is haalbaar of betaalbaar. Daarom moeten keuzes gemaakt worden, wat betekent dat het een ten koste gaat van het ander. Doordacht kiezen en de juiste prioriteiten stellen zijn een belangrijk onderdeel van ethisch leiderschap, wat aan bod komt in het ethisch advies 23. Het nieuwe advies 24 reikt een referentiekader aan om dat keuzeproces op een ethisch verantwoorde manier te doorlopen en uit te voeren.
Concrete handvaten
Het ethisch kompas biedt een kader met ethische waarden, principes, argumentatielijnen en denkrichtingen en ook de verschillende procesmatige voorwaarden voor ethische besluitvorming. De werkwijze omvat vier stappen: (1) spontane reflectie, (2) systematische selectie, (3) integratie, en (4) gefundeerde bespreking en gezamenlijke besluitvorming.
Het kompas is voornamelijk ontwikkeld voor personen met een leidinggevende of bestuurlijke functie, of voor mensen met een specifieke verantwoordelijkheid voor ethische vragen. Door handige werkdocumenten, een presentatie en een tutorial pas je als leidinggevende dit kompas concreet toe in specifieke situaties. Daarnaast biedt het kompas een houvast voor zorgmedewerkers die ethisch verantwoorde keuzes moeten maken binnen de zorgrelatie met patiënten en hun naasten.
Wil je hier zelf mee aan de slag gaan? Je vindt alle info op zorgneticuro.be/ethisch-leiderschap-de-zorg.
Tips voor ethisch gedragen besluitvorming
- Neem de tijd voor reflectie, afweging en overleg.
- Volg de vier stappen van de voorgestelde werkwijze van dit kompas.
- Ga niet te vlug praktisch en oplossingsgericht denken.
- Blijf essentieel en rudimentair denken.
- Denk gerust in stukjes, creatief en breed.
- Blijf proactief zoeken naar energiecreërende antwoorden en mogelijkheden.
- Communiceer veel, duidelijk, eerlijk en transparant.
- Informeer op een heldere manier.
- Kies expliciet voor een ondersteunend beleid.
- Toets de ethische keuzes af met de mens- en zorgvisie van je organisatie.
- Behoud bij elk scenario steeds de aandacht voor de meest kwetsbaren.
Bron: Denier, Yvonne. Goede zorg onder druk? Ethisch kompas voor keuzes bij schaarste en beperkingen in zorg en ondersteuning. Ethisch advies 24.
Toegang tot evidencebased verpleegkunde
Op welke manier onderbouw je als verpleegkundige jouw handelen op een wetenschappelijke manier, rekening houdend met jouw eigen expertise en met de voorkeuren van de patiënt? Evidencebased verpleegkunde start met de toegang tot wetenschappelijke informatie.
Waar vind je evidencebased informatie?
De ruime bibliotheek
De Cebam Digital Library for Health (CDLH) is vergelijkbaar met een grote universiteitsbibliotheek, maar dan gericht op zorgverleners in de praktijk. Deze digitale bibliotheek omvat verschillende types aan databanken zoals point-of-care bronnen (DynaMed, ebpracticenet, Nursing Reference Center Plus), (inter)nationale richtlijnen, systematic reviews (Cochrane, JBI), kritische artikelbesprekingen zoals Minerva, de grote medische tijdschriften, maar ook databanken zoals Nursing@Ovid, Cinahl & Pre-Cinalh, geneesmiddeleninformatie, … CDLH is gratis voor leden van NETWERK VERPLEEGKUNDE.
Ebpracticenet als point-of-care bron
Ebpnet.be is het gratis referentieplatform, gefinancierd vanuit het RIZIV om aan het bed te gebruiken. Het centraliseert alle (inter)nationale richtlijnen en evidencebased informatie:
- gevalideerd door Cebam (het Centrum voor Evidence-Based Medicine)
- in een kort en bondig formaat
- in het Nederlands/Frans
- aangepast naar de Belgische zorgcontext
- gericht op elf eerstelijnszorgberoepen, waaronder verpleegkundigen
Kwaliteit garanderen
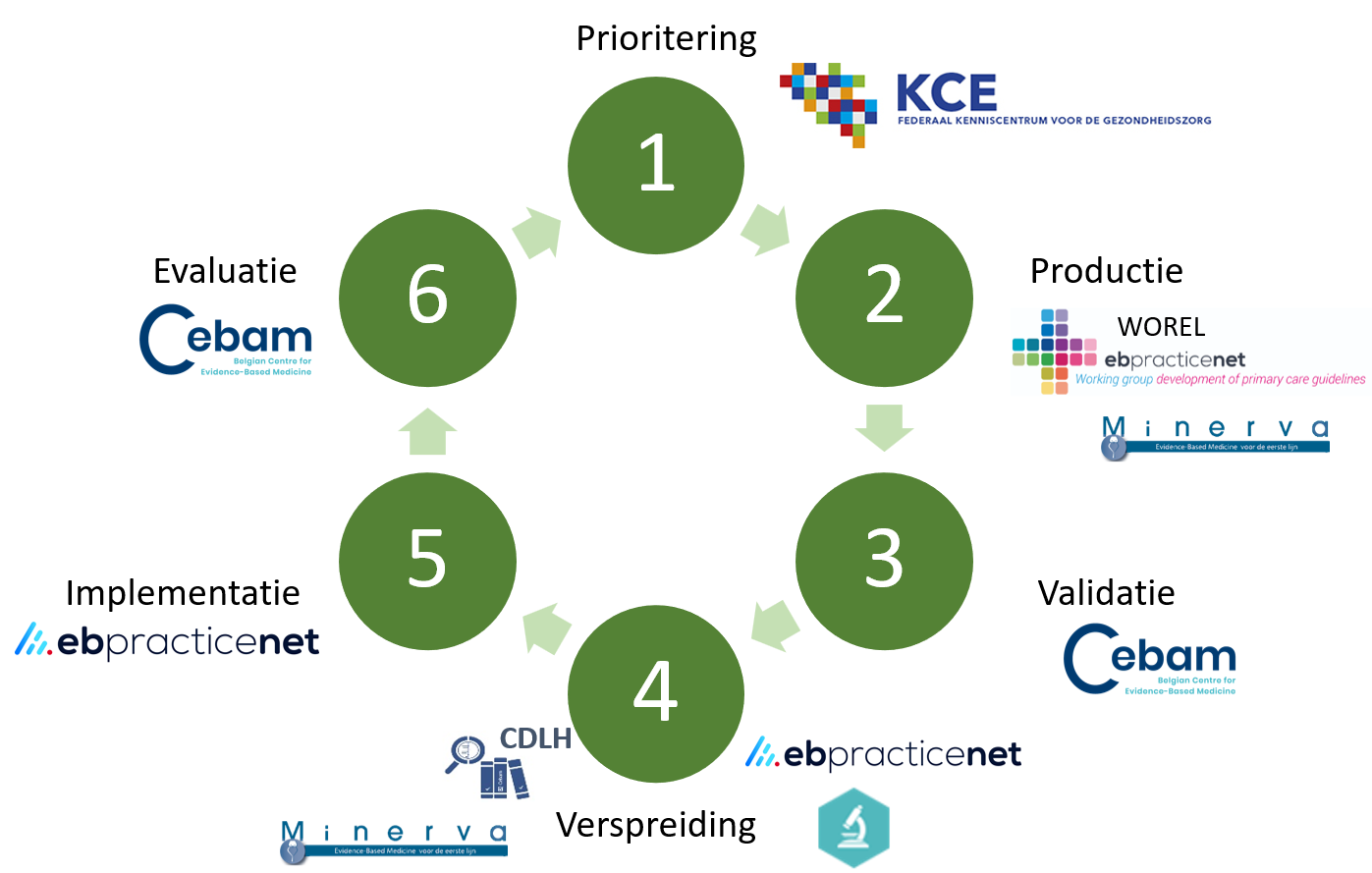
Binnen België is Evikey het ondersteunende netwerk dat expertisecentra, EBP-actoren en gezondheidsactoren samenbrengt. Binnen dit netwerk is het Federaal Kenniscentrum KCE verantwoordelijk om de prioriteiten vast te leggen. De Werkgroep Richtlijnontwikkeling Eerste lijn (WOREL) en Minerva staan in voor de productie. Het Cebam doet de kwaliteitscontrole van evidencebased informatie, alsook de evaluatie binnen het netwerk. Ebpracticenet heeft de implementatie-opdracht om evidence beter te toe te passen in de praktijk.
Betrouwbare informatie voor de patiënt
Ook aan de patiënt wordt gedacht. Deze vindt patiëntenrichtlijnen, gefactcheckte gezondheidsinformatie uit de actualiteit, podcasts en veel meer via Gezondheid & Wetenschap of via de app Zoek Gezond.
Meer weten? Schrijf je in voor het webinar op 14 november 2023 van 12 tot 13:30 uur via de website van NETWERK VERPLEEGKUNDE. Ook Cebam biedt verdiepende opleidingen aan. Die kalender raadpleeg je op cebam.be.
En waarom werd jij verpleegkundige?
Zorg- en Welzijnsambassadeur Candice De Windt schreef samen met Programmadirecteur Gezondheid aan de UCLL Toon Quaghebuur een boek over verpleegkunde. Niet zomaar een naslagwerk, wel een toekomstgerichte visie op het beroep en een wervend verhaal. Doorheen de pagina’s met theoretische inzichten zitten honderd redenen en verhalen uit het werkveld verweven om verpleegkundige te worden, te zijn en te blijven.
Candice De Windt was nog maar net actief in haar nieuwe functie wanneer uitgeverij Lannoo haar benaderde om een boek over verpleegkunde te schrijven gebaseerd op het format ‘100 redenen om leerkracht te worden’. Iets wat perfect binnen de missie van een Zorg- en Welzijnsambassadeur past. “Ik wilde geen melig of belerend boek schrijven, er moest een goede balans tussen beide zijn”, zegt Candice. “Samen met Toon hebben we dat bereikt. In december 2022 lanceerden we een oproep naar getuigenissen van verpleegkundigen. Exact 378 mensen reageerden. Van achttienjarige studenten en zij-instromers tot HBO5’ers en masterverpleegkundigen: ik ontving zeer diverse maar stuk voor stuk mooie reacties. Er zaten pareltjes tussen.”
Pure passie
Wat Candice bijblijft is de emotie uit die verhalen. “Niemand kiest verpleegkunde voor de verpleegtechnische handelingen alleen. Je wil een verschil maken. Van een zorgvrager een plezier doen met zijn favoriete koffie tot een baby en zijn drugsverslaafde ouders helpen. Het pad naar verpleegkunde is bovendien zeer divers: van personen die het als kind al wisten over jongeren die er op goed geluk voor kozen tot mensen die van zorgkundige evolueerden naar een bachelor verpleegkunde. Je ziet de leerladder in de praktijk en in een mooi, puur verhaal omgezet. Er zijn ook zoveel dimensies aan verpleegkunde, dat Toon en ik makkelijk meer dan honderd redenen konden selecteren.”

Ook het luik technologie en innovatie komt ruimschoots aan bod, samen met wat verpleegkunde is en verpleegkundig wetenschappelijk onderzoek. Het is een boek dat nadenkt over de toekomst van het beroep in vier luiken: wie, wat, hoe en waarom. Liefde voor het vak en levenslang leren staan daarbij voorop. De omkadering van Toon en de verhalen uit het werkveld lopen door elkaar. “Door die toekomstvisie wilde ik de titel van het boek ook ruimer opvatten en hebben we er ‘100 redenen om verpleegkundige te worden, te zijn en te blijven’ van gemaakt. Talent aantrekken naar het verpleegkundige beroep is één iets, zorgen dat mensen blijven is minstens even belangrijk. Het boek toont de mooie kanten van verpleegkunde, maar is ook heel authentiek, verbloemt niet en werd afgetoetst tijdens twee reflectiemomenten met de sector. Daar waren onder andere studenten, lectoren, zorgpersoneel uit woonzorgcentra, iemand van VOKA en directieleden aanwezig. Zo krijgt het boek een breed draagvlak.”
Candice zou zelf eerst starten in de opleiding geneeskunde en koos vervolgens toch voor verpleegkunde. “Ik volgde mijn hart”, zegt ze. “Bovendien is het een relatief kortdurende opleiding die je zeer gericht leidt naar een beroep met directe inzetbaarheid, met een waaier aan mogelijkheden en doorgroeikansen en waarmee je op korte termijn een verschil voor mensen maakt.” Wat voor haar de belangrijkste reden is om verpleegkundige te worden? “Wanneer ik naar mijn persoonlijk carrièrepad kijk, dan sta ik versteld over de veelheid aan kansen die een diploma verpleegkunde me gaf. Ik ben en blijf er oprecht van overtuigd dat het een opleiding en beroep is waarmee echt alles mogelijk is. We moeten die sterktes durven benoemen: de kansen die de leerladder biedt, de mogelijkheden tot levenslang leren, de vele opties om je echt te verdiepen in een specialisatie en de persoonlijke groei die je blijft doormaken als verpleegkundige. Elke dag opnieuw word je uitgedaagd.”
Internationalisering: de basis voor futureproof verpleegkundigen
Internationalisering: de basis voor futureproof verpleegkundigen
Tijdens de opleiding verpleegkunde krijgen studenten de kans om een buitenlandse ervaring op te doen. Van Alaska tot Zambia: de mogelijkheden om verpleegkunde in een ander land mee te maken zijn talrijk. En die leveren heel wat nuttige kennis en inzichten op. Tony Claeys, onderzoeker expertisecentrum zorginnovatie en coördinator VIVES LiveLab, zet zich in voor internationalisering en interprofessionalisering. Hij legt uit waarom dit zo belangrijk is.
Of je nu als student, zorgprofessional of docent naar het buitenland trekt: de ervaring die je opdoet en de inzichten die je meeneemt naar huis zijn bijzonder waardevol. “Je leert je eigen leefwereld beter kaderen op basis van competenties en inzichten die in een basisopleiding minder aan bod komen”, legt Tony uit. “De wereld is kleiner geworden. We ontmoeten elkaar digitaal en fysiek eenvoudiger en ook de migratie kunnen we niet ontkennen. Dat brengt een mix van culturen met zich mee. Door te kiezen voor een internationale ervaring leer je door verschillende brillen te kijken en groei je dichter naar elkaar toe, als mens en als zorgverlener. Als verpleegkundige is dat een zeer belangrijke vaardigheid. Je moet leren begrijpen waarom men in andere culturen soms op een andere manier naar de wereld kijkt.”
De kern van verpleegkunde
Belangrijker dan de inzichten aanleren, is ze ervaren in een authentieke context. Dat zet je aan om andere competenties te ontwikkelen. “Je wordt in het buitenland geconfronteerd met jezelf en met je eigen gewoontes. Maar de competenties die we hier aanleren lopen in andere landen niet gelijk. Hier mogen we als verpleegkundige niet hechten, maar in Afrika is het zeer normaal dat verpleegkundigen dit doen. We hebben de neiging om alles in hokjes te duwen. In het buitenland haalt de realiteit je snel in en ondervind je dat klinisch redeneren en coördineren onontbeerlijk zijn”, licht Tony toe. “Je wordt uitgedaagd om op zoek te gaan naar kennis, maar botst al snel tegen allerlei grenzen. Dat brengt je terug naar de kern.”
Een internationale ervaring draagt ook bij tot interdisciplinary learning. Daarbij leer je andere zorgberoepen kennen en ontdek je hoe je elkaar kan aanvullen of versterken. Dat kan je perfect meebrengen naar de Belgische werkvloer. “Als student toon je zo ook wat je waard bent. Dat voedt je zelfvertrouwen. Je leert er van elkaar en dat vind ik belangrijk, want de uitdagingen in de zorg lopen overal gelijk. Door die kruisbestuiving op verschillende niveaus pakken we de problemen samen aan.”
Weg van vooroordelen
Tony noemt een internationale ervaring een aanrader voor elke student en iedere zorgprofessional of docent. “Het stimuleert creativiteit en out of the box denken. Je steriliteitsprincipes blijven overeind, maar hoe ga je daar in een buitenlandse context mee om? Je zoekt die grenzen op en verlegt ze.” Of dat nu in Nederland of Oeganda is. De manier van organiseren is er anders dan in België, maar ook de wetgeving loopt niet gelijk. “Je leert die verschillen begrijpen, ook cultureel. Zo neem je afstand van vooroordelen, creëer je social awareness en voed je je sociale en communicatie skills. Dat draagt bij tot je persoonlijke en je professionele groei.”
Tot slot wil Tony nog kwijt dat buitenlandse stages niet altijd om competenties en technische handelingen draaien. “Je leert er dagelijkse vaardigheden die je als verpleegkundige wapenen tegen de uitdagingen op de werkvloer: stressbestendigheid, veerkracht, communiceren, omgaan met tegenslagen, … Dat kunnen we je op de schoolbanken niet bijbrengen, maar het zijn wel skills die je professioneel futureproof maken.”
Omgaan met psychose vanuit radicale hoop en sympathie
Ongeveer drie procent van de bevolking heeft ooit ondersteuning nodig voor psychotische symptomen. Dat wil zeggen dat iedereen wel iemand kent met een psychotische problematiek. In 33 vragen loodst het boek ‘Psychose begrijpen in 33 vragen’ je door alles wat je wil weten als plots iemand in je familie of vriendenkring een psychose meemaakt, je er zelf mee te maken krijgt of je professioneel voor een psychosegevoelige zorgvrager zorgt.
Stijn Vanheule, hoogleraar klinische psychologie en psychoanalyse (Universiteit Gent) en Jim Van Os, hoogleraar psychiatrische epidemiologie (UMC Utrecht) brachten hun expertise samen in het boek ‘Psychose begrijpen in 33 vragen’. Beiden zijn ze bestuurder van PsychoseNet. Vanwaar de nood om een boek te maken? “Als mensen googelen over psychose, krijgen ze vaak fragmentarische en tegenstrijdige informatie”, vertelt Stijn. “Dit boek is een referentiewerk dat alles samenbrengt wat voor patiënten, naasten of zorgverleners belangrijk kan zijn. We vertrekken vanuit de wetenschappelijke literatuur en maken de info bevattelijk. Denk aan theorieën over het brein, het herstelproces na een psychose, hoe antipsychotica werken, … Er doen nog heel wat misverstanden de ronde.”
Psychosespectrum
Dat een psychose een vonnis voor het leven is, leeft sterk bij veel mensen. Stijn beschikt in ieder geval over hoopgevender cijfermateriaal. “Een kwart van de mensen die ooit een klinische psychose doormaakt, zal volledig herstellen. Daarnaast is er een grote middengroep die afwisselend periodes doormaakt met en zonder psychoses. Bij dertig procent blijft het chronisch, ondanks therapeutische inspanningen. In het verleden heeft de psychiatrie zich wat verkeken op die kleinere, extreme groep. Dat geeft een vertekend beeld en leidt tot een vorm van hopeloosheid. Om het herstel te bevorderen, is het net belangrijk om te weten dat er een reële kans bestaat op een toekomst zonder symptomen. De meerderheid van de mensen herstelt goed. Soms niet volledig, maar een goede kwaliteit van leven is zeker mogelijk.”
Wat veroorzaakt een psychose?
Het boek doorbreekt het idee dat aparte ziektebeelden bestaan voor psychose. “In de wetenschappelijke literatuur zien we meer evidentie om te spreken van een psychosespectrum”, zegt Stijn. “Biologisch onderzoek toont aan dat subvormen van psychose geen verschillende biologische oorzaken hebben. We gaan sowieso te veel uit van biologisch determinisme. Maar 7 tot 8 procent van wat in onze genen zit, verklaart het ontstaan en verloop van psychoses. Contextuele en psychosociale determinanten zijn veel belangrijker. Veel mensen met een psychotische problematiek maakten op jonge leeftijd een trauma mee, behoren tot een minderheidsgroep of groeiden op in een grootstedelijke context in veel anonimiteit. Ook cannabis of andere drugs kunnen de ontwikkeling van een psychotische ervaring triggeren. Dat begrijpen we vandaag al een stuk beter dan in het verleden. Los daarvan is het grotendeels puur toeval of je ooit een psychotische ervaring meemaakt.”
Essentiële tip uit het boek
Het boek biedt een breed perspectief op de verschillende aspecten van psychoses en reikt heel wat praktische handvaten aan. “Hoe babbel je met iemand in een psychose, wat doe je beter wel en niet? Als ik één tip mag geven: neem een houding aan van radicale hoop en sympathie. Je volledig inleven in iemand met een psychose is onmogelijk, maar je kan vanuit compassie wel een sympathiserende houding aannemen. En hou hoop. Het zicht op een goed herstel is essentieel voor patiënten, naasten en zorgverleners.”

Vlaamse opleidingen verpleegkundige onder de loep
Goede punten voor de bacheloropleidingen, minder positief nieuws voor HBO5
Sinds 2020 telt de bacheloropleiding verpleegkunde vier jaar in plaats van drie. Dat is geen nieuws. Wat wel belangrijk is, is een evaluatie door de Nederlands-Vlaamse Accreditatieorganisatie (NVAO Vlaanderen)[1] van deze vernieuwde opleiding met aandacht voor de kwaliteit van het onderwijs en de naleving van Europese richtlijn 2005/36/EG. Daarnaast gaan we ook dieper in op het macrorapport[2] van de Vlaamse Overheid over de beoordeling van de Vlaamse HBO5-opleidingen. Toch worden er niet overal goede punten uitgedeeld. Vooral de HBO5-opleidingen hebben werk aan de winkel.
In 2015 kregen alle veertien bacheloropleidingen verpleegkunde in Vlaanderen een negatief accreditatiebesluit voor de Europese beroepstitel verantwoordelijk algemeen ziekenverpleger. De bacheloropleiding tot verpleegkundige voldeed namelijk niet aan de door de EU vooropgestelde 4.600 uren, waarvan de helft klinische praktijk en minstens een derde theoretische vorming. En dus ging het hoger onderwijs aan de slag met als uitkomst een programma van vier academiejaren, 240 studiepunten en een contractstage in het vierde jaar. Tijdens het academiejaar 2021-2022 vond een externe beoordeling plaats door het door NVAO erkende evaluatieorgaan VLUHR-KZ. Daarbij werd enerzijds gekeken naar de opvolging van de Europese richtlijn voor de verpleegkunde-opleidingen. Anderzijds kwam ook de kwaliteit van het onderwijs aan bod. Op beide domeinen scoren de Vlaamse bacheloropleidingen volgens NVAO goed. Zo spreekt het rapport over grondig onderbouwde opleidingsprofielen en programma’s die rekening houden met de actuele eisen van het internationale vakgebied en werkveld.
Sterktes van de bacheloropleiding
Het rapport maakt melding van de positieve elementen en van de werkpunten voor de bacheloropleidingen. De NVAO spreekt dan ook over een veerkracht van de bacheloropleidingen die uitstraalt in een kwaliteitsvol en vernieuwend curriculum waarin de EU-richtlijn succesvol vorm krijgt. Zo prijst het de Vlaamse opleidingen voor het introduceren van de leerwerkplaats als stageconcept en als “een broedplaats voor innovaties”. De opleidingen verpleegkunde maken namelijk zeer goed gebruik van skillslabs, immersive rooms, high fidelity patiënt simulatoren, VR, …. Dit stimuleert het klinisch redeneren in alle zorgdomeinen. De Vlaamse onderwijsinstellingen gaan hierin zelfs verder dan Europese richtlijn voorschrijft. Al waarschuwt de NVAO wel dat blijvend praktijkonderzoek naar de effecten van simulatieonderwijs nodig blijft.
Daarnaast vermeldt de NVAO ook de andere sterktes van de opleiding zoals het hybride leren, het ontwikkelen van onderzoeksvaardigheden, de sterke feedbackcultuur aan de hand van portfolio’s, de ruimte voor de individuele ontwikkeling van de verpleegkundige door keuzevakken, de contractstage en de bachelorproef. Ook de hoge kwaliteit van toetsing, de deskundige opleidingsteams, de grote samenwerking en betrokkenheid van het werkveld en de grote tevredenheid van dat werkveld over het behaalde niveau van de pas afgestudeerden krijgt een positieve evaluatie. En de werkpunten? Die situeren zich op het integreren van het interprofessioneel samenwerken in de opleiding en op nog meer inzetten op de positieve beeldvorming van het verpleegkundig beroep. Complexe verpleegkundige zorg speelt zich niet enkel af in een ziekenhuis, maar ook in de ouderenzorg, de GGZ en de eerste lijn. Daarnaast moet er blijvend aandacht zijn voor de werkdruk en haalbaarheid van de opleiding. In het bijzonder tijdens het vierde jaar, wanneer de studenten 800 uur stage doen.
Probleem brugtraject
Voor wie van HBO5 naar het bachelorniveau wil doorgroeien, bestaat er een brugtraject. Dit verkort traject van 150 studiepunten werd ook door NVAO onder de loep genomen in een aanvullend onderzoek. Het brugtraject maakt, volgens de Codes Hoger Onderwijs, integraal deel uit van de bacheloropleiding. Zowel de bachelor, als het brugtraject krijgen een positieve beoordeling. Maar het rapport waarschuwt wel voor een “discrepantie tussen wat de titel verpleegkunde HBO5 impliceert en de daadwerkelijke toepassing van de EU-richtlijn in de HBO5-opleiding verpleegkunde. Zolang er geen duidelijk beroepsprofiel HBO5 verpleegkunde bestaat met een duidelijke positionering op de zorgladder, en zolang er geen overeenkomstig gevalideerd domeinspecifiek leerresultatenkader is, dienen de bacheloropleidingen verpleegkunde voorzichtigheid aan de dag te leggen met betrekking tot de aangenomen competenties en kennis verworven door de instroom vanuit de HBO5-opleidingen verpleegkunde. Zij dienen in staat te zijn deze tekorten in het klinisch instroomniveau op te sporen en te remediëren.”
Evaluatie van HBO5
Naast het rapport van de NVAO is er ook een specifiek rapport waar de NVAO en de Vlaamse onderwijsinspectie de twintig HBO5-opleidingen verpleegkunde in Vlaanderen van dichtbij onderzoeken op kwaliteit en kwaliteitsontwikkeling volgens zeven kwaliteitsverwachtingen. Zestien van de twintig scholen kregen een gunstig advies. De vier overige een ongunstig advies door vastgestelde tekorten in bepaalde trajecten of vestigingen. Drie van die vier scholen vertegenwoordigen samen zo’n veertig procent van het totale aantal HBO5-verpleegkundigen. “De onderwijsinspectie maakt zich voor die scholen ernstige zorgen over de kwaliteit van de aangeboden opleiding.”
Zo blijkt dat één op twee HBO5-opleidingen verpleegkunde de doelstellingen van niveau 5 niet haalt. De scholen stemmen het curriculum wel af op de noodzakelijke competenties in het werkveld, bouwen de brede basiszorg goed uit. Vanuit de stageplaatsen zijn ze dan weer tevreden over de sterk praktijkgerichte benadering, de bedsidebegeleiding en het vaardigheidsniveau van de studenten. Al uiten ze wel hun bezorgdheid over de theoretische kennis. Daarnaast stelden de beoordelingsteams heel wat inbreuken vast, al dan niet op de erkenningsvoorwaarden. En daar start een zeer complex verhaal, dat niet aangemoedigd wordt door de verminderde instroom in de scholen.
Resultaten en aanbevelingen
De onderwijsinspectie formuleert enkele concrete aanbevelingen om de HBO5-opleidingen kwalitatief te versterken. Eerst en vooral is er de nood aan een duidelijk profiel en een bijhorend gevalideerd doelenkader voor HBO5. De bezorgdheid over de toekomst van de HBO5-verpleegkundige en het opvolgen van de Europese richtlijnen brengen de haalbaarheid van de opleiding in het gedrang en maakt dat scholen zich geremd voelen om hun curricula bij te sturen. “Duidelijkheid over zowel het beroeps- als opleidingsprofiel conform het beheersingsniveau 5 van het Europees Kwalificatiekader en de toekomst van de HBO5-opleiding Verpleegkunde is nodig. Eens het beroepsprofiel op federaal niveau is vastgelegd, is het doorhakken van knopen over het profiel van de opleiding en het al dan niet voldoen aan de Europese richtlijn noodzakelijk op korte termijn”, staat in het rapport.
Daarin wordt in een tweede aanbeveling ook benadrukt dat het goed uitgebouwde klinisch onderwijs behouden moet blijven. HBO5 is een praktijkgerichte opleiding, ook al geeft de Europese richtlijn aan dat minstens de helft van de opleidingstijd moet bestaan uit klinisch onderwijs. De onderwijsinspectie dringt aan op een evenwichtig programma.
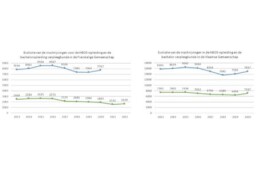
Over de taalgrens
In de Franstalige Gemeenschap is sinds 2016 de bacheloropleiding met een jaar en sinds 2017 de HBO5-opleiding met zes maanden verlengd. Dat leidde tot een daling van de inschrijvingen voor beide opleidingen (zie grafiek). Tussen 2016 en 2022 daalden de inschrijvingen voor HBO5 met zo’n 36 procent, voor de bachelor daalde tussen 2016 en 2020 met 10 procent. Dit scenario is in Vlaanderen absoluut de vermijden.
Bronnen cijfers: Chiffres baccalauréat de l’ARES et chiffres HBO5 de la FWB – 2021 en ikgaervoor 2020.
[1] Nederlands-Vlaamse Accreditatieorganisatie, Overzichtsrapportage bachelor in de verpleegkunde: kwaliteit door veerkracht en vernieuwing (15 februari 2023), https://www.nvao.net/nl/publicaties/overzichtsrapportage-vlaanderen-bachelor-in-de-verpleegkunde
[2] Macrorapport beoordelingen hbo5-opleidingen verpleegkunde (januari 2023), http://www.onderwijsinspectie.be/nl/andere-opdrachten/controles/beoordelingen-hbo5-opleiding-verpleegkunde
Als verpleegkundige op missie met B-FAST
Gunter Thijs, spoedverpleegkundige in Eindhoven, en Bart Rens, hoofdverantwoordelijke van de spoeddienst in AZ Sint-Maarten en voorzitter van de werkgroep Kritieke Diensten van NETWERK VERPLEEGKUNDE, werden met een militair vliegtuig samen met zo’n 80 andere hulpverleners en 20 logistieke medewerkers, overgebracht naar het Turkse Kirikhan om er de slachtoffers van de aardbevingen te helpen. We spraken met Gunter en Bart over deze missie.
Turkije en Syrië werden op 6 februari getroffen door hevige aardbevingen, met zware vernielingen, meer dan 50.000 doden en zeer veel slachtoffers als gevolg. De internationale hulp kwam al snel op gang. Ook vanuit ons land wordt ondersteuning geboden. Enkele dagen later trok een delegatie van het B-FAST-team naar Turkije om er een veldhospitaal op te richten met een spoeddienst, een OK, een moeder-kindafdeling, … Er is plaats om dagelijks meer dan honderd patiënten te behandelen en een twintigtal patiënten kan er de nacht doorbrengen in observatie. Na het logistieke team trok ook een medische delegatie van B-FAST naar het rampgebied. Bart Rens is een van hen en was meteen aan zijn proefstuk toe. “Ik ben al van kinds af zeer sociaal geëngageerd”, zegt hij een dag voor het vertrek naar Turkije. “Ik droomde van een internationale ervaring die mijn passie om mensen te helpen en me humanitair in te zetten combineert. Turkije is mijn eerste missie met B-FAST, want ik heb de opleiding nog maar pas afgerond.”
Gunter Thijs maakt al langer deel uit van B-FAST. Zijn eerste missie was in 2013. Kort na zijn opleiding ging hij naar de Filipijnen om hulp te bieden na de tyfoon Haiyan. Hij volgde nog extra opleidingen bij B-FAST en ging vervolgens nog mee naar Chili, Myanmar en Pakistan. Als team medic was hij ditmaal eerst betrokken bij het logistieke team dat naar Turkije vertrok. “Bij de opbouw van het veldhospitaal zorgde ik voor de gezondheid van het team en hielp ik mee om de spoedeisende hulp, het OK en recovery van het veldhospitaal zo snel en goed mogelijk op te bouwen. Nu ben ik hier actief als verpleegkundige”, vertelt Gunter.
Buiten de comfortzone
Wie zich voor B-FAST engageert volgt een opleiding waar je wegwijs wordt gemaakt in culturele verschillen die kunnen optreden, vaccinaties die nodig zijn, hygiënemaatregelen die je in een rampgebied kan nemen, … Maar ook andere praktische aspecten komen aan bod. “Zo moet je bijvoorbeeld al een opvangplan voor je huisdieren voorzien en vertellen ze je wat je het best in een vertrekkensklare rugzak stopt”, zegt Bart. “Soms moet je namelijk van het ene op het andere moment kunnen vertrekken.”
Al verschillen die benodigdheden van missie tot missie. Zo kreeg Bart voor Turkije de raad om extra warme materialen in zijn koffer te steken. “Het is er in deze periode niet zo warm. Er gaan ook steeds andere profielen mee naar het rampgebied. Nu is er vooral nood aan spoedverpleegkundigen en urgentieartsen.” Dat beaamt ook Gunter. “Wij slapen in warme tenten en degelijke slaapzakken. Voor de lokale bevolking is het moeilijker. We zitten in een berggebied. Overdag is het hier lekker warm, maar ’s nachts zakken de temperaturen vaak tot onder het vriespunt. De lokale mensen moeten zich warm proberen houden met kleine vuurtjes, waardoor ze in het ziekenhuis naast ons in de eerste dagen na de aardbeving heel wat patiënten met CO-intoxicatie behandelden. Op een bepaald moment hadden ze er ook te weinig zuurstof en moesten we bijspringen. Door de wisselende temperaturen behandelen wij heel wat kinderen en volwassenen met luchtwegproblemen.”
Drive om mensen te helpen
Na de B-FAST-opleiding beland je in een poule van zorgverleners die kunnen opgeroepen worden. Voor Turkije werd de vraag gesteld om veertien dagen ter plaatse te gaan. Daarna wordt de equipe afgelost door nieuwe mensen. “De termijn wordt zo begrensd omdat het werk fysiek en mentaal zwaar is. Je slaapt in tenten, werkt lange shiften en de omstandigheden zijn vaak confronterend. Je treedt er echt buiten je comfortzone”, vertelt Bart. “Wie meegaat met B-FAST moet kunnen omgaan met onduidelijkheden en wisselende situaties. Als spoedverpleegkundige ben je getraind in actie-reactie, een goede eigenschap voor zulke missies. B-FAST is een sterk concept met deskundige omkadering. Ik laat het vooral allemaal op me afkomen. Ook wat de taal betreft. Zorg is een universele taal en met het Engels trekken we ons wel uit de slag. Bovendien zijn er ook tolken voorzien door B-FAST die ervoor zorgen dat de patiënten op elk moment goed geïnformeerd zijn.”
Als B-FAST medewerker ga je vrijwillig mee op missie. Je kan hiervoor humanitair verlof nemen. Met de hr-dienst en de collega’s op de spoeddienst van AZ Sint-Maarten kon Bart meteen goede afspraken maken. “Op het werk kreeg ik zeer mooie reacties. Ik vind ook dat we mensen die dit soort internationale ervaring willen opdoen, de kans moeten geven”, zegt Bart. “Bij mijn terugkeer wil ik de samenhorigheid en mijn drive om mensen in nood te helpen doorgeven. Als ik ook maar één verpleegkundige kan overtuigen om de opleiding bij B-FAST te volgen en mee op missie te gaan, dan zal ik zeer tevreden zijn.” En de kritiek dat de hulp van België te laat komt? “Dat vind ik absoluut niet. Vroeger had B-FAST eerder de search-and-rescue-insteek, nu focussen we ons op een grondige voorbereiding en op hulp en ondersteuning op lange termijn.”
Van wondzorg tot fracturen
Het veldhospitaal van B-FAST bevindt zich in Kirikhan, een Turkse stad in de bergen. Het braakliggende en hellende stuk grond moest geëgaliseerd worden. Aan de ene kant van het terrein zijn ze bezig met de opbouw van een volledig containerdorp. Aan de andere kant staat een ziekenhuis van amper vijf jaar oud. Voor de aardbevingen werden er zo’n 1.800 patiënten per dag behandeld. Door de ramp zitten er barsten in het gebouw en is het dus niet langer operationeel. “Ze kampen ook met personeelsproblemen”, vertelt Gunter. “De lokale zorgverleners zijn enerzijds angstig om terug te keren naar het ziekenhuis, want de aarde beeft hier nog af en toe. Anderzijds zijn ze zelf of is hun familie slachtoffer van de ramp. Verpleegkundigen en artsen vliegen daarom in vanuit Ankara om te ondersteunen. Zij helpen ons bij de triage, het tolken en vertalen. Die samenwerking verloopt goed. Op vlak van eerste hulpverlening zijn er geen verschillen, ze zijn goed geschoold. Maar het type patiënten is anders. Turken gaan niet vaak naar de huisarts, wel naar spoed. De hele familie komt dan mee. Je ziet dat de zorgverleners dat meer gewend zijn om met die groep familieleden om te gaan.”
Gunter, Bart en de andere zorgverleners werken er in drie shiften. “De combinatie van goed rusten en voor elkaar en jezelf zorgen wapent je tegen deze missie”, zegt Gunter. “Er is ook een psycholoog mee, die altijd voor ons klaarstaat. Nu is er een goede aanloop van patiënten. In de eerste dagen dat het veldhospitaal open was, zagen we veel patiënten met een trauma van de eerste en tweede zware schok. Die wonde werd toen summier verzorgd. Soms is dat herstel goed verlopen, maar vaak is de wonde zwaar ontstoken, moeten de hechtingen eruit en de wonde gedebrideerd worden. Ook fracturen zijn niet altijd goed verzorgd geweest: een gips wanneer het om een kneuzing ging of een verband wanneer het om een breuk ging. Met RX- en echotoestellen controleren we dat en passen we de juiste behandelingen toe.” Hoelang de Belgen nog in Turkije zullen blijven? “Een andere ploeg lost ons af”, besluit Gunter. “De totale duur van de missie zal afhangen van welke nood er hier ter plaatse nog is.”

De opleidingen bij B-FAST
De aanmeldprocedure bij B-FAST verloopt via de website b-fast.be. De opleiding bestaat uit verschillende onderdelen, met een basisluik van een theoretische introductie (BIC – B-FAST Induction Course) en een praktijkopleiding (BAT – B-FAST Advanced Training), waarna verdere specifieke opleidingen op maat van de expertise van de vrijwilliger voorzien kunnen worden. De omkadering wordt voorzien door het Ministerie van Defensie met cursussen gegeven door de federale partnerdepartementen, de FOD Volksgezondheid, de FOD Buitenlandse Zaken en de FOD Binnenlandse Zaken. Vrijwilligers leren de werking van het B-FAST mechanisme kennen, krijgen aangeleerd hoe ze zo goed als mogelijk hun eigen veiligheid kunnen garanderen en doen praktijkervaring op in de werking van het basiskamp.