Vijf werkpunten voor toekomstgerichte financiering in de thuisverpleging
Naar aanleiding van de verkiezingen in 2024 stuurde het Wit-Gele Kruis eind april een memorandum naar de verschillende politieke partijen en stakeholders met concrete vragen voor de volgende legislatuur. Het doel? De financiering aanpassen aan de rol en taken die thuisverpleegkundigen vandaag en in de toekomst vervullen.
In het memorandum benoemt het Wit-Gele Kruis (WGK) vijf concrete werkpunten voor de volgende legislatuur. De eerste reacties vanuit politieke hoek waren uitnodigend. Sinds de verkiezingen probeert WGK meer diepgaande uitleg te verschaffen bij de partijen die momenteel aan de onderhandelingstafel zitten. Zodra er een nieuwe regering is, zal de organisatie de nodige contacten leggen om deze accenten te herhalen bij de bevoegde ministers. Intussen werkt WGK samen met de sector verder aan de voorbereiding voor een pilootproject rond een nieuwe financiering in de thuisverpleging.
1. Ondersteuning in gewijzigde rol en positie
De thuisverpleegkundige neemt een meer coördinerende en ondersteunende rol op in de geïntegreerde zorg. Denk bijvoorbeeld aan de ondersteuning van verpleegkundigen in een huisartsenpraktijk, het toenemend belang van verpleegposten en van zorg op afstand. WGK pleit daarom voor 1) vertegenwoordiging van de thuisverpleging in de relevante overlegfora en beslissingsorganen op federaal en Vlaams niveau, 2) betrokkenheid bij de hervorming van de palliatieve zorgen in de eerstelijnszorg, 3) aandacht voor de groeiende mogelijkheden en een aangepaste financiering voor de dienstverlening vanuit verpleegposten, 4) verdere uitwerking van concrete vormen van transversale zorg en 5) aandacht voor de grote bezorgdheid over de commercialisering in de gezondheidszorg.
2. Aantrekkelijkheid van het beroep
Het nijpende tekort aan competente verpleegkundigen laat zich ook in de thuisverpleging voelen. De job aantrekkelijk maken en houden is een must. Concreet vraagt WGK ondersteuning en aandacht om de taakdifferentiatie, -uitzuivering en -delegatie aan te passen aan de noden van de thuisverpleegkundigen, om zo de juiste mensen met de juiste competenties op de juiste plaats en functie in te zetten. WGK is overtuigd dat praktijk, onderwijs en onderzoek moeten samenwerken om het beroep aantrekkelijker te maken en een aangepast retentiebeleid uit te bouwen. Vanuit hun betrokkenheid in het sociaal overleg zullen zij hier ook passend en aansluitend initiatief vragen.
3. Aanvullende en aangepaste financiering
Om punten 1 en 2 te realiseren moet de financiering grondig herzien worden. WGK pleit voor erkenning en financiering aangepast aan de rol en positie van thuisverpleging, ondersteuning voor levenslang leren en vorming van medewerkers, inclusief zorgkundigen en gespecialiseerde verpleegkundigen, en een regelgeving en financiering binnen de thuisverpleging die sectorspecifieke wijzigingen in het verpleegkundig beroep ondersteunen. Verder vraagt WGK middelen voor samenwerking met andere zorgverleners en -instellingen, een herziening van de nomenclatuur, een halfjaarlijkse indexering van de honoraria, een verplichte inning van remgeld, een erkenning van zorgkundigen als essentiële zorgverstrekkers, een financiële ondersteuning voor de uitbouw en het onderhoud van eigen digitale systemen, een permanente opdracht voor administratieve vereenvoudiging en een grotere vrijstelling of vermindering van RSZ-bijdrage voor loontrekkende thuisverpleegkundigen. Tot slot streeft WGK naar een correcte integratie van de nieuwe rol van thuisverpleegkundigen in het gestructureerde zorgteam.
4. Ondersteuning voor innovatie
WGK ziet de meerwaarde van toenemende digitalisering om de kwaliteit van zorg te verbeteren, maar vraagt de ondersteuning om één of meerdere concrete voorstellen per jaar volledig uit te werken rond innovatie, inclusief de nodige regelgeving en financiering.
5. Elektrificatie van het wagenpark
Om aan de gewenste elektrificatie van het wagenpark te voldoen vraagt WGK om de wagens van zorgverleners in de thuisverpleging te beschouwen als een dienstwagen en om financiële steun te bieden voor de overgang naar elektrische voertuigen, naar analogie met andere sectoren.
Het volledige memorandum vind je hier.
Zorg op maat versus ondermaatse zorg
In deze rubriek gaan we zoek naar prangende ethische uitdagingen die zich voordoen in de praktijk. Tegelijkertijd ontdekken we welke methodes ons kunnen helpen om deze uitdagingen bespreekbaar en hanteerbaar te maken. We gaan hiervoor te rade bij collega’s in de zorg die dagelijks met ethische vraagstukken worden geconfronteerd.
Pauline Boeckxstaens is huisarts in wijkgezondheidscentrum Botermarkt in Ledeberg en professor in chronische en doelgerichte zorg aan de UGent. In het kader van de hervorming van de eerstelijnszorg in Vlaanderen bouwt ze er een onderzoekslijn uit over doelgerichte zorg. Vanuit doelgerichte zorg worden zorgprofessionals uitgenodigd om zorgafspraken te maken vanuit het perspectief van de patiënt en zijn ruimere levensdoelen en waarden. Hierdoor vermijd je paternalistische en overbodige interventies, vindt Pauline. Tegelijk kan deze benadering ook ethische dilemma’s met zich meebrengen.
DE UITDAGING
Welke ethische uitdagingen zie jij binnen jouw domein? Welke boeien jou het meest?
“In onze praktijk zijn we ervan doordrongen dat we zorg op maat geven”, vertelt Pauline. “Huisartsen worden geschoold om te vertrekken vanuit gezondheidsadviezen, liefst heel specifieke richtlijnen met de beste evidentie voor de desbetreffende ziekte. Mocht ik zo werken met patiënten met chronische aandoeningen en multimorbiditeit is de kans groot dat ik ze wegjaag. Het lukt veel mensen niet om de vele strikte adviezen op te volgen. Ik geloof sterk dat de patiënt zelf moet kunnen bepalen waar de prioriteit in de zorg ligt.”
Alleen schuilt in dat maatwerk ook een groot gevaar, zo meent Pauline. “Voor mij is de meest uitdagende vraag: wanneer geven we zorg op maat dan wel ondermaatse zorg? Een persoon in armoede zal wellicht andere prioriteiten stellen dan wat hij op vlak van gezondheid nodig heeft: meer bewegen, gezonder eten, stoppen met roken of druggebruik, … In hoeverre kunnen we daar als zorgverleners in meegaan, en moeten we niet meer nadruk leggen op een gezonde leefstijl? Tegelijk riskeren we dat ze geen enkele vorm van zorg toelaten als we de lat te hoog leggen. Wanneer zet je als zorgprofessional een stap achteruit en wanneer geef je net een duwtje?”
Ook de vraag of iemands persoonlijke keuzes echt autonome keuzes zijn, vormt soms een moeilijk kluwen. “Ik heb een patiënt met een kankerdiagnose die terughoudend is tegenover veel interventies. Hoewel de kanker in theorie goed te behandelen is, weigert hij behandeling. Als hij uiteindelijk in het ziekenhuis belandt omdat hij te ziek is om thuis te blijven, sta ik voor een moeilijke opdracht. Ik wil zijn stem vertegenwoordigen, maar ik wil tegelijk bewaken dat hij tot het einde alle opties krijgt voorgeschoteld. Ook emotioneel is dit uitdagend: als arts en als mens knaagt het wanneer je weet dat er nog therapeutische opties zijn. Is zijn weigering wel doordacht? Komt het uit angst? Uit foute informatie? Autonomie is voor mij prioritair, maar het vergt wel reflectie over de mate waarin andere waarden in het gedrang komen. Als mensen niet zo mondig zijn of niet voor zichzelf kunnen opkomen, wordt het zo mogelijk nog complexer.”
DE TOOL: DOELEN VERSUS MIDDELEN
Welke methode vind je zelf bruikbaar om hiermee om te gaan?
“Vanuit de literatuur en veldwerk ontwikkelden we een kader dat mij goed helpt om een en ander te ontwarren. Drie concepten worden daarin onderscheiden: levensdoelen, zorgdoelen en middelen. Vaak willen we als zorgprofessionals vanuit onze reddersreflex ingrijpen in een situatie door concrete hulpmiddelen voor te stellen: ‘Die man met dementie moet naar een dagcentrum’, ‘Deze persoon met diabetes moet zijn suikerinname drastisch beperken’, … Door te focussen op de middelen riskeren we dat ze als het doel in de zorg worden beschouwd en dat we geen oog meer hebben voor de grotere levensdoelen van de persoon in kwestie. Als het middel niet werkt, ontneem je jezelf ook de ruimte om creatief te zijn en het op een andere manier in te vullen.”
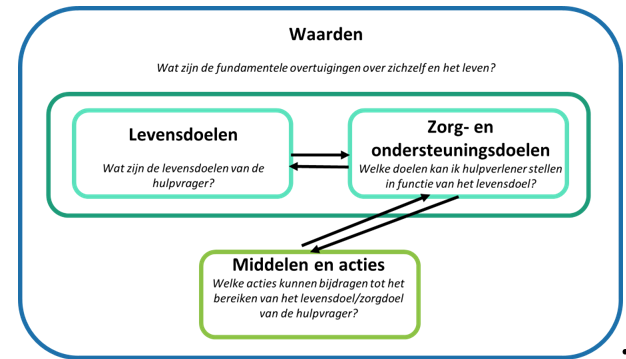
Vanneste L, Torfs T. ‘Doelgerichte zorg integreren in een digitaal zorg- en ondersteuningsplan’. SWVG-rapport 64; 2021/16.
Hoe ga je daarbij te werk?
Volgens Pauline draait het vooral om een reflectieve houding: “Vertrekkende vanuit de levensdoelen van de patiënt en zijn onderliggende waarden bepalen we welke zorgdoelen daarop aansluiten en welke middelen daartoe kunnen dienen. Niet omgekeerd. Welke levensdoelen heeft de persoon met diabetes? Wil hij op reis kunnen gaan? Dan is ons zorgdoel dat hij zelfstandig en op afstand zijn dieet kan beheren en zijn suikerinname kan monitoren. Welk middel kunnen we voorstellen om hem daarbij te helpen? Terugkomend op de casus van de patiënt die behandeling weigert: welk levensdoel heeft hij nog? Ziet hij nog perspectief op lange of korte termijn? Zo niet, zit er een depressie tussen, of iets wat zijn kijk vertroebelt? Bij moeilijke casussen is interprofessioneel overleg met je team heel nuttig. Dat verbreedt je perspectief en helpt bij het zoeken naar gepaste middelen in het kader van zorg- en levensdoelen.”
Hoe kom je ertoe dat mensen een antwoord formuleren op de zeer beladen en abstracte vraag naar hun levensdoelen? “Die vraag is zeer eenvoudig: ‘Wat is voor jou een goede dag?’ Deze positieve formulering is laagdrempelig en blijft dicht bij het haalbare”, zegt Pauline. “Je zou ook kunnen vragen naar hun dromen, maar dat kan confronterend zijn. Meestal kunnen mensen nog een goede dag benoemen, zelfs als ze al veel hebben moeten afgeven. De activiteiten en mensen die ze dan noemen vormen een goed kompas voor hun leven en levensdoelen.”
WIE VOLGT?
Aan wie wil je de vraag naar ethische uitdagingen en bruikbare tools doorgeven?
Daisy Vanhollebeke is, als pionier in de Vlaamse oncologische en palliatieve thuiszorg, ongetwijfeld een vat vol inspiratie.
Onderzoek naar de relatie tussen de explicietheid van emotionele gedragsregels en het welzijn van verpleegkundigen
Auteurs: Sabine Pohl, PhD[1]; Julien Libbrecht1, PhD; Letizia Dal Santo, PhD[2]
Vanuit de werkgroep Praktische Ethiek (WEPE) van NETWERK VERPLEEGKUNDE
Verpleegkundigen werken in een zorglandschap dat steeds verandert onder impuls van technologische en wetenschappelijke vooruitgang en moeten omgaan met de emotionele eisen van de job. Emotionele gedragsregels kunnen van groot belang zijn. Deze studie gaat na wat de invloed van deze regels is op de werkprestaties en het welzijn van verpleegkundigen.
Doel van de studie
Emotionele gedragsregels zijn een voorgeschreven vorm van emotionele expressie en bieden emotionele richtlijnen in professionele contexten. Ze komen voort uit gedeelde overtuigingen of normen binnen de zorgorganisatie. Deze regels spelen een belangrijke rol voor de zorgkwaliteit en beïnvloeden de reputatie van de zorginstelling. In deze studie werd de impact van emotionele gedragsregels op het welzijn van verpleegkundigen onderzocht, net zoals de manier waarop het zich eigen maken en de duidelijkheid van deze gedragsregels het welzijn en engagement van verpleegkundigen beïnvloedt.
Methodiek
Na een literatuurstudie werd crosssectioneel onderzoek uitgevoerd bij 470 verpleegkundigen in verschillende Belgische ziekenhuizen. Zij moesten al langer dan zes maanden in de zorginstelling werken. Op basis van een anonieme vragenlijst werd gepeild naar de duidelijkheid van de emotionele gedragsregels binnen de organisatie, hoe ze zich die eigen gemaakt hebben, naar hun werktevredenheid en naar hun engagement.
Samenvatting van de resultaten
De resultaten tonen aan dat emotionele gedragsregels in de gezondheidszorg cruciaal zijn en dat deze een positief effect hebben op de tevredenheid en het engagement van werknemers. Deze regels maken werkprocessen voorspelbaarder en helpen medewerkers om de juiste manieren van gedrag op het werk te herkennen. Door deze emotionele gedragsregels beter te verspreiden, reguleren verpleegkundigen hun interacties met zorgvragers beter. Dit verhoogt de kwaliteit van zorg en hun betrokkenheid bij het werk. Bovendien kan een kader aan gedragsregels verpleegkundigen helpen bij hun eigen emoties tijdens het werk en op die manier hun jobtevredenheid verhogen.
Gevolgen voor de praktijk
Het onderzoek biedt inzichten voor ziekenhuizen over hoe ze werktevredenheid en betrokkenheid bij verpleegkundigen kunnen verhogen. Zo moeten emotionele gedragsregels opgesteld worden als expliciete suggesties die het werkgedrag voorspelbaarder en minder inspannend maken. Verpleegkundigen moeten bewust gemaakt worden van de werkdruk die met emotionele gedragsregels gepaard gaat. Daarom moet het toepassen van deze regels aangebracht worden als hun eigen keuze. Mensen moeten eerst leren wat deze gedragsregels inhouden en dan bepalen welke waardevol en zinvol zijn zodat ze deze in hun eigen activiteiten overnemen.
Conclusie
Uit de resultaten blijkt dat het opstellen van emotionele gedragsregels het welzijn van verpleegkundigen positief beïnvloedt. Het is evenwel belangrijk dat ze zich de emotionele gedragsregels eigen kunnen maken, onder meer door het bespreekbaar maken van emoties verbonden met de zorg tijdens casusbesprekingen. Er moet tijd vrijgemaakt worden om dit te doen anders komen de opgelegde gedragsregels in conflict met de werkelijk beleefde emoties. Dat leidt tot emotionele en morele stress.
Bron: Pohl S, Libbrecht J, Santo LD. Exploring the Relationship Between the Explicitness of Emotional Display Rules and Well-Being among Nurses: The Mediating Influence of Rules’ Internalization. Ann Nurs Res Pract. 2024; 9(1): 1062
[1] Department of Work and Consumption psychology Université Libre de Bruxelles, Bruxelles, Belgium
[2] Department of Nursing Studies, University of Verona, Verona, Italy
Verpleegkundigen schuiven eigen leider naar voren
Uit recent onderzoek over de overwegingen van verpleegkundigen om hoofdverpleegkundige te worden, blijkt dat verpleegkundigen voornamelijk beginnen na te denken over een leidinggevende functie doordat hun collega-verpleegkundigen aangeven een goede hoofdverpleegkundige in hem of haar te zien. Dat blijkt uit een kwalitatief onderzoek in opdracht van de UGent dat liep van juni 2023 tot maart 2024 waarbij vijftien Vlaamse verpleegkundigen geïnterviewd werden die aan het overwegen waren om hoofdverpleegkundige te worden.
De aanmoedigingen door collega’s lijken een belangrijke rol te spelen in het overwegingsproces. Enkele dynamieken tekenen zich af. Ten eerste worden verpleegkundigen aangemoedigd door dezelfde personen aan wie ze later leiding zullen geven. Ten tweede leiden deze aanmoedigingen tot druk. Binnen de groep worden verwachtingen gecreëerd waaraan de nieuwe leider moet voldoen. De kandidaat-hoofdverpleegkundigen ervaren daardoor angst om niet aanvaard te worden door hun toekomstige team. Ten derde vinden ze het lastig om niet meer tot de groep te behoren.
Het lijkt alsof de groep zijn eigen leiders naar voren schuift door hen aan te moedigen en dat de nieuwe leider uit angst om niet aanvaard te worden, zal doen wat de groep van hem of haar verlangt. Hierdoor schikt de nieuwe leider zich naar wat de groep wil en zal de leider niet of minder kiezen voor radicale veranderingen, maar voor een verderzetting van wat er al was. Er gaat hierbij een grote druk uit van de groep, zodat de leider moet passen binnen de huidige teamwerking. De kersverse hoofdverpleegkundige wordt zo eerder een leidinggevende die tussen het team staat en die coachen en begeleiden belangrijk vindt, dan dat deze zich boven het team zet en de hiërarchische positie volledig inneemt. Opvallend in het onderzoek is dat aanvaard worden door de groep als belangrijker wordt ervaren dan de verworven status die deze nieuwe functie met zich meebrengt.
Motivatie en erkenning door collega’s
De invloed van collega’s blijft ook aanwezig in het verdere verloop van het overwegingsproces. Deze invloed kan een positief effect hebben op het zich bekwaam voelen om de job uit te oefenen omdat collega’s de leidinggevende capaciteiten van de hoofdverpleegkundige opmerken en benoemen. Toch kan dit bij de hoofdverpleegkundige ook extra druk creëren waardoor ze zich net minder bekwaam voelen. Zo wordt leiding geven aan oudere verpleegkundigen als extra moeilijk ervaren. Op het definitieve beslissingsmoment gaan ze te rade bij belangrijke steunfiguren om de uiteindelijke knoop door te hakken. Dit kunnen collega’s of leidinggevenden zijn, maar ook mensen uit hun persoonlijke omgeving.
Drempels en discriminatie
Daarnaast valt op dat vrouwelijke verpleegkundigen duidelijk meer drempels ervaren dan hun mannelijke collega’s. Zij getuigen van discriminatie tijdens sollicitatiegesprekken omdat er openlijk gevraagd wordt naar hun kinderwens of krijgen het gevoel dat de recruiters liever een man willen aannemen. Bijkomend ervaren vrouwen druk bij zichzelf en vanuit de maatschappij om de zorg voor hun jonge kinderen op te nemen en hierdoor hun carrièreplannen tijdelijk on hold te zetten. Dit kan gedeeltelijk verklaren waarom er beduidend minder vrouwelijke hoofdverpleegkundigen zijn. Het is duidelijk dat de gelijke kansen voor vrouwen beter gewaarborgd moeten worden en dat de discriminerende praktijken moeten stoppen.
Frederik Demeyer is net afgestudeerd als Master in het Management en het Beleid in de Gezondheidszorg en werkt in het Psychiatrisch Centrum Gent-Sleidinge als stafmedewerker op de personeelsdienst. Hij was voorheen twaalf jaar als verpleegkundige en elf jaar als hoofdverpleegkundige actief.
Ons wapenen om sepsis aan te pakken
Sepsis, het is en blijft een verraderlijke ‘silent killer’. In tegenstelling tot onze buurlanden beschikt België tot op heden niet over exacte data die het aantal patiënten met sepsis in kaart brengen. Nochtans bleek uit een Pano-reportage eind 2023 dat sepsis een enorme impact heeft, niet alleen op de patiënt en zijn naasten, ook op de maatschappij en het gezondheidszorgsysteem. Door de uitzending kwamen de stille voorbereidingen voor een nationaal sepsisplan in een stroomversnelling. In mei 2024 werd het plan voorgesteld. Sepsisoverlever Ilse Malfait en infectiologe Erika Vlieghe lichten de inhoud ervan toe.
Sepsis is een extreme reactie van het lichaam op een infectie. Bij het te laat reageren op deze infectie beginnen de organen tegelijk te falen wat leidt tot een septische shock. Bewustwording en een snelle, accurate reactie bij de eerste symptomen zijn cruciaal. Daarom is er nu een wetenschappelijk advies voor een nationaal sepsisplan in België. Dat kwam er na een veelbesproken Pano-reportage waarin ook sepsisoverlever Ilse Malfait haar verhaal bracht. “Het begon met borstkanker en een chemotherapiebehandeling”, vertelt Ilse. “Daarna volgde een darmoperatie die resulteerde in sepsis. De arts zei dat ik binnen de week thuis zou zijn, maar uiteindelijk verloor ik beide benen en twee derden van alle vingers. Toen ik een boek schreef over wat er met mij gebeurd was, ontdekte ik dat er sinds 2017 een WHO-richtlijn bestaat die stelt dat elk land een nationaal sepsisplan zou moeten hebben. België had dat niet en daar was ik de dupe van. En met mij vele anderen. Daarop contacteerde ik Pano en zo kwam alles in een stroomversnelling.”
Na haar sepsiservaring richtte Ilse samen met drie andere sepsisoverlevers Sepsibel vzw op, een organisatie die Belgische sepsisoverlevers en familieleden van overleden sepsispatiënten verenigt. Ze werkten ook actief mee aan het advies voor het Belgische nationale sepsisplan.
Het beleid wakker geschud
Ilse is een van de vele duizenden patiënten die jaarlijks sepsis krijgen. Velen van hen zijn vroegtijdig gestorven of dragen nog jarenlang ernstige ziektelasten en beperkingen met zich mee. Eerder riepen verschillende artsen en experten op om een plan te maken en achter de schermen werden de eerste krijttekeningen uitgezet. “Sinds 2021 lagen de eerste voorstellen op tafel, in Vlaanderen althans”, vervolgt Erika Vlieghe, algemeen internist, infectioloog en een van de coördinatoren van het nationale sepsisplan. “Er waren al contacten met diverse partijen en enkele ideeën kregen vorm, maar de Pano-reportage heeft alles in beweging gezet. Dat is maar goed ook, want daardoor schoot ook het beleid in actie.”
Geen pasklaar antwoord
Sepsis is een zeer veelzijdige aandoening die een multidisciplinaire aanpak vereist. Het plan bestaat daarom uit verschillende actiedomeinen om een breed gedragen aanpak te garanderen. Erika: “Tijdens de reportage kreeg ik van de reportagemakers wel eens de vraag ‘Waarom doe je het niet gewoon zus of zo?’ Maar zo eenvoudig is het niet. Je kan niet gewoon een interventie naar voren schuiven waarmee alles opgelost raakt. Het is een complex verhaal van allerlei ins en outs die we erbij moeten betrekken. Aan het verzamelen van Belgische data bijvoorbeeld is een volledig hoofdstuk gewijd, want daar begint het. Weten bij wie, wat, waar en hoe sepsis zich manifesteert.”
Ilse vult aan: “Daar merken we nu al een verschuiving. De Pano-reportage heeft echt de aandacht gevestigd op sepsis. Ondanks de vele slachtoffers werd het woord voorheen nooit gebruikt. Als er nu iemand aan sepsis sterft, wordt het ten minste al correct benoemd.”
Iedereen moet mee
Het nationale sepsisplan beslaat ruim 200 pagina’s. De inhoud ervan kwam tot stand via een expertengroep met betrokkenen uit heel wat disciplines: huisartsen, (thuis)verpleegkundigen, apothekers, spoeddiensten, afdelingen voor intensieve zorg, laboratoria, experts op het vlak van infectie, klinisch psychologen en mensen uit chronische zorgsettings zoals revalidatie- en woonzorgcentra en patiëntenorganisatie Sepsibel. Erika: “Al deze sectoren spelen een rol in het traject om sepsis een halt toe te roepen. Door met de verschillende disciplines rond de tafel te zitten, kwamen we tot een matrix van interventies met een belangrijke impact op de ziektelast en het voorkomen van sepsis. Van urgentiespecialisten tot mensen die met herstel bezig zijn: iedereen moet mee in het verhaal.”
Het plan omvat zeven domeinen om een breed gedragen aanpak en een duurzaam resultaat te bereiken:
1. Awareness
Het begint met awareness: het brede publiek via verschillende campagnes bewustmaken van sepsis. Hoe herken je het? Wat moet je doen? Wat zijn de gevolgen?
2. Preventie
Vervolgens focust het plan op preventie, zowel in de thuissituatie, in het ziekenhuis als in de chronische zorg.
3. Early warning system
Als derde domein wordt het belang van een early warning system benadrukt. Hier moet volgens Erika Vlieghe snel regelgeving rond komen zodat ziekenhuizen er echt mee leren werken. Het mag niet simpelweg het afvinken van hokjes zijn maar moet fungeren als een kwaliteitsinstrument.
4. Early adequate treatment
In het vierde domein geeft het plan richtlijnen mee om vroegtijdig de adequate behandeling te starten. Hiervoor kijkt men onder andere naar de implementatie van Rapid Response Teams, die proactieve, reactieve en ondersteunende zorg bieden aan algemene afdelingen.
5. Post-sepsis
Behalve de behandeling op het moment zelf is er in het plan ook aandacht voor de post-sepsisperiode. Hoe ziet het hersteltraject van de patiënt eruit? Welke noden zijn er?
6. Ethiek
Het plan gaat ook dieper in op de ethische aspecten.
7. Onderzoek en registratie
Ten slotte wijdt het plan een hoofdstuk aan registratie en onderzoek om op korte termijn tot meer en betere cijfers over sepsis te komen.
Aan de slag met het plan
Het nationale sepsisplan werd op 30 mei 2024 voorgesteld aan de minister van Volksgezondheid. Nu gaat een riskmanagementgroep verder met het plan aan de slag om het concreet uit te rollen. Erika: “We bekijken hoofdstuk per hoofdstuk wat nodig is. Waarvoor is wetgevend werk vereist? Wat kunnen we aanhaken bij bestaande activiteiten of initiatieven? Waar is extra budget nodig en hoeveel? Wie neemt wat op? Hoe organiseren we ons? Intussen komen de eerste feedback en correcties binnen. Dat is heel goed, want het zijn zaken die we misschien toch nog over het hoofd zagen. Aan de hand daarvan werken we een definitief advies uit dat verspreid zal worden in het werkveld. Het plan is zeker nog niet klaar. Er moet de komende weken en maanden nog vanalles gebeuren en sommige dingen zullen moeten wachten tot er een nieuwe minister is. Maar we gaan de goede richting uit.”
Proactieve houding nodig
Hoewel nog volop verder gewerkt wordt aan het nationale sepsisplan, zijn er alvast duidelijke prioriteiten. “Het werkveld moet zeker niet wachten tot het plan definitief is”, stelt Erika. “Voor een proactieve houding tegenover sepsis is het nooit te laat. In de verpleegkunde-opleidingen zou men de lesmodules over de aandoening al kunnen aanscherpen. Deze materie is voor elke student relevant, niet alleen op intensieve zorg. Iedereen moet sepsis kunnen herkennen, zeker ook zorgkundigen en thuisverpleegkundigen die bij de mensen thuis komen en veel kans hebben om de eerste symptomen te capteren. Daarnaast denk ik aan het belang van advanced care-planning. Ga het gesprek met je patiënt aan. Dit gaat veel breder dan sepsis, maar het is een goede aanleiding om het hierover te hebben.”
“Als patiëntenorganisatie krijgen we veel dankbare berichten van overlevers dat sepsis eindelijk aan bod komt”, vult Ilse aan. “Tot nu toe ging het nog niet echt over de gevolgen van sepsis. Daarom werken we ook aan een informatiebrochure over het leven na sepsis. Het heeft een enorme impact, zowel zichtbaar als minder zichtbaar, fysiek, cognitief en psychisch. Door hier bewustzijn rond te creëren willen we meer begrip en een beter kader om de patiënten en hun naasten hierin op te volgen.”
Ook preventief kan er alvast een tandje bijgestoken worden. Bijvoorbeeld om katheterinfecties en eclampsie, twee belangrijke oorzaken van sepsis, te vermijden, en op het vlak van vaccinatie. Meningokokken, covid, influenza: elke vaccinatie is goed om infecties met mogelijke complicaties te voorkomen. Erika besluit: “Bewustwording over sepsis bij het brede publiek is ons doel, daarmee zullen we levens redden.”
Wat zijn de belangrijkste indicatoren van sepsis?
- hoge koorts
- buitensporig veel pijn
- duizeligheid, sufheid, verwardheid
- ademhalingsmoeilijkheden
- snelle hartslag
- lage bloeddruk
- patiënt gaat snel achteruit
Er zijn enkele risicogroepen die je in je achterhoofd moet houden:
- heel jonge (<1) of oudere personen (>60)
- personen met een verzwakte immuniteit, zoals na kanker, bij diabetes, mensen die steroïden nemen, chronisch zieken
- patiënten die in de afgelopen zes weken een operatie of invasieve ingreep ondergingen
- patiënten in de geestelijke gezondheidszorg
- mensen in sociaal-economisch uitdagende omstandigheden omdat zij vaak langer wachten om zorg te vragen
Wat is Sepsibel vzw
Sepsibel is een patiëntenorganisatie die de belangen van sepsisoverlevers of familieleden van overleden sepsispatiënten behartigt. De organisatie brengt patiënten en lotgenoten samen en streeft door verschillende initiatieven naar meer bewustwording en kennis over de aandoening.
De vereniging was betrokken bij de totstandkoming van het nationale sepsisplan en drukt ook Europees zijn stempel op het beleid. Daarnaast staat Sepsibel in contact met andere organisaties voor risicogroepen zoals Kom Op Tegen Kanker en de Diabetes Liga. Zo dragen zij mee de alertheid over sepsis uit in hun beleid en activiteiten.
Voor meer informatie over Sepsibel kan je terecht op sepsibel.be of neem contact op via info@sepsibel.be.


Hoe ziet de arbeidsmarkt van de toekomst eruit?
Jeroen Franssen is senior labor market expert bij technologiekoepel Agoria. Zijn interesse en aandacht voor de zorgsector groeide organisch. Dat leidde niet alleen tot een visie over hoe de arbeidsmarkt van de toekomst er zal uitzien, maar ook welke plaats de zorg daarin zal innemen.
Arbeidskrapte, hoge werkdruk, besparingen, rode cijfers, … Gaat het eigenlijk wel goed met de economie in ons land? “Onze economie is de afgelopen jaren behoorlijk blijven draaien”, zegt Jeroen Franssen van Agoria. “Dat is opmerkelijk in een periode met verschillende crisissen. Willen we dat onze economie blijft groeien, dan hebben we twee opties: extra mensen tewerkstellen of mensen efficiënter en productiever laten werken. Die logica moeten we combineren met onze bevolking die veroudert. Dat heeft niet alleen gevolgen voor de zorgnoden. Ook het aantal mensen op beroepsactieve leeftijd tussen 20 en 64 jaar wordt uiteraard beïnvloed door de demografie.”
Voor de arbeidsmarkt ziet Jeroen Franssen twee mogelijkheden. De eerste is de activering van een deel van de 1,6 miljoen niet-actieven in ons land. Waarom zijn zij niet aan het werk? Waarom zoeken ze geen werk? Hoe kunnen we hen versterken? Hoe kunnen we hen de nodige competenties aanreiken? En bovendien: hoe houden we werkende mensen actief en beperken we de uitstroom en uitval? “Een deel van die niet-actieven is student. Een ander deel heeft voldoende leefcomfort waardoor ze niet hoeven te werken. Het grootste deel heeft onvoldoende comfort om aan werken te denken, zoals anderstaligen, mensen in armoede, personen met een beperking of ziekte, mantelzorgers, … Het traject naar werk start voor die mensen door hen op de eerste plaats intensief te begeleiden in hun specifieke problematiek. Vervolgens moeten we inspanningen doen om hun competenties te versterken en meteen daarna moeten we hen projectmatig activeren via stages. Zo overwin je stelselmatig hindernissen en kunnen ze uiteindelijk evolueren naar meer traditionele vormen van tewerkstelling. Momenteel gaat 2,8 procent van ons bruto binnenlands product naar arbeidsmarktgerelateerde investeringen. Daarvan is 1,9 procent bestemd voor personen die niet werken. Denk aan werkloosheidsuitkeringen of landingsbaantrajecten, … Slechts 0,9 procent gaat naar activerende maatregelen. We besteden dus dubbel zoveel aan passiviteit als aan activatie.”
Geld of tijd?
Met alleen extra mensen zal je er volgens Jeroen Franssen niet komen: “Dus treedt economische logica in werking: de productiviteit van mensen verhogen. Dat is meteen de tweede mogelijkheid om de arbeidsmarkt te ondersteunen. Het is een oefening die elke sector voor zich moet maken”, zegt hij. “Vroeger stond dat gelijk aan harder werken. Dat gaat nu niet meer. De rek is uit het elastiek. Je kan mensen wel meer comfort geven waardoor ze efficiënter kunnen werken, onder meer met technologie. Al zijn er nog andere pistes, zoals plaats- en tijdonafhankelijk werken of autonomer werken.”
In de zorgsector komen de ADV- of zogenoemde rimpeldagen in beeld. “De algemene situatie van de Belgische arbeidsmarkt zien we nog sterker weerspiegeld in de gezondheidszorg. Verpleegkundigen willen ADV-dagen om te rusten van een fysiek en mentaal zwaar beroep of om pakweg wat bij te klussen. Als we het effect van de indexering van de lonen bestuderen, zien we net dat veel mensen willen overstappen op een viervijfdestatuut. Na de loonsverhoging verdienen ze omzeggens evenveel om deeltijds te werken, als wanneer ze voltijds aan de slag waren. Ze ruilen cash en tijd dus met elkaar. Tijd en flexibiliteit zijn belangrijk geworden.”
Technologie als ondersteuning
We kunnen er niet onderuit dat er meer werk naar de zorgsector komt. Enerzijds door de vergrijzing, anderzijds door een verhoogde zorgconsumptie. “Waar we vroeger meer zelf aan zorgproductie deden door zelf voor de kinderen of ouderen te zorgen, consumeren we nu veel meer zorg. Die consumptie moet bescheidener”, zegt de arbeidsmarktanalist. Daartegenover staat de patient-nurseratio in ons land, die met 9,4 patiënten per verpleegkundige op acute diensten hoger ligt dan in het OESO-gemiddelde van 8 patiënten per verpleegkundige. Dit toont dat de nood aan zorg toeneemt. “De ziekenhuizen worden gefinancierd per verpleegkundige. Aanlokkelijk dus om hen ook niet-verpleegkundige taken te laten uitvoeren. Daarom ligt die patient-nurse ratio in België volgens mij hoger. We moeten hen absoluut de taken laten uitvoeren waarvoor ze opgeleid zijn. Zorg is de meest menselijke sector van allemaal, dus we blijven op de eerste plaats hulp van extra mensen zoeken. Technologie komt niet op de eerste plaats, maar kan uiteraard wel ondersteunen door repetitieve of gevaarlijke taken uit handen te nemen. Zo creëer je voor verpleegkundigen tijd om opnieuw met het menselijke aspect van zorg bezig te zijn. Dat is fundamenteel. Als patiënt herinner je je niet het werk van een CT-scanner, wel de zorgverlener die je hielp. Tijd met de patiënt zou, samen met het genezen van mensen, de belangrijkste KPI moeten zijn van elk ziekenhuis.”
Puzzel vs. mozaïek
Onze ziekenhuizen hebben veel bedden. Is onze bevolking dan zo ziek of lopen we achter ten opzichte van andere landen? “We betalen per prestatie daar waar andere Europese landen meer investeren in preventie. We financieren per bed, maar zouden beter de lege bedden sponsoren”, zegt Jeroen Franssen. “De zorg is een machine die draait en je moet mee. Het is een complexe machine. Vernieuwing is complex en wordt soms door structuren tegengehouden.”
Dat merken we onder meer ook aan de verschillende statuten die we momenteel in de zorg actief zien. Verpleegkundigen zijn niet langer enkel bedienden. Er zijn ook zelfstandigen, interimverpleegkundigen, projectverpleegkundigen, gepensioneerden die actief blijven, vrijwilligers en misschien binnenkort ook flexi-jobbers. Het lijkt een complexe puzzel om te managen. “Vanuit organisatorisch standpunt is een team met allemaal dezelfde statuten de makkelijkste puzzel om te leggen. Iedereen heeft hetzelfde contract en teams bestaan uit profielen die op elkaar gelijken. Maar niemand wordt daar echt gelukkig van. Door de arbeidsschaarste zijn we werk gaan organiseren in projecten met flexibele rollen. We verbinden mensen en opdrachten op een complementaire en daardoor efficiëntere manier. Maar mensen hebben het stuur ook in handen om individueel te onderhandelen over hun waarderingspakket. Dat zien we in alle sectoren terug, niet alleen in de zorg. Een divers team is zoals een complexe mozaïek. Die is misschien wat moeilijker te leggen door de onderlinge verschillen, maar je vindt in die teams vooral complementariteit. Multidisciplinair samenwerken garandeert productiviteit op lange termijn en werkgeluk. Je hoeft zelf niet alles te kunnen of te doen, je hebt een team om je heen. Al vergt dat wel een ander type management.”
Dat vraagt de nodige flexibiliteit, van de werkgever en van de werknemer. Iedereen zal mee moeten stappen in het verhaal om met die jobveranderingen om te gaan. “Je daar tegen verzetten heeft geen nut. Als slechts tien procent toekomstgericht wil werken in zijn dagelijkse setting, dan zal de rest volgen. Maar koppel daar wel job redesign aan: maak het mogelijk om je werknemers op scharniermomenten in hun leven andere rollen te laten aannemen.”
Technologie to the rescue dan? “Ons land ontwikkelt en beschikt over eersteklastechnologie. Toch hinken we wat de implementatie betreft achterop. Dat is een tweespalt. Maak dus gebruik van de technologie en experimenteer met wat mogelijk is. Evalueer of het je meer comfort en efficiëntie brengt in je job of niet. Kijk daarbij uiteraard ook naar het comfort van de patiënt. Binnen je personeelsbestand heb je verschillende profielen. Je hebt de techneuten, maar ook mensen die door technologie meer inzetten op warmte en menselijk contact. En je hebt personen die daar tussenin zitten. Voor elk profiel is er een plaats, zolang je werkcomfort vooropstelt.”
Sociale media in de zorg? BeReal
Sociale media blijven innoveren en je vindt ze overal. Volgens Mariek Vanden Abeele, professor digitale cultuur aan de UGent/imec, brengen ze heel wat voordelen met zich mee. “We kunnen makkelijker onze verschillende rollen – vriendin, werknemer, partner, moeder – vervullen. Maar met die grotere vrijheid ervaren we ook controleverlies omdat we altijd en overal bereikbaar zijn. Bovendien leiden die apps ons vaak af.” Wat betekent het gebruik van sociale media tijdens de werkuren?
Tekst: An Ravelingien
Onze smartphones staan vol apps die continu onze aandacht opeisen. Zeker bij gratis platformen zoals Snapchat, Facebook en Instagram is dit het geval. Eigenlijk betalen we daarvoor met onze aandacht en vooral met onze data. “Deze platformen zijn ontwikkeld volgens unieke businessmodellen die ons verleiden tot gebruik”, zegt Mariek Vanden Abeele, professor digitale cultuur aan de UGent/imec. “Dit ‘addictive design’, letterlijk het verslavende ontwerp, brengt risico’s met zich mee. Denk aan de gevaren van smartphonegebruik in het verkeer. Bovendien leidt het constante ‘aan staan’ tot meer stress. Om ons digitale welzijn te waarborgen, moeten we de voor- en nadelen van deze technologie in evenwicht houden.”
Tips voor verpleegkundigen
- Maak een onderscheid tussen privé en professioneel: als je werkgever nog geen beleid heeft over het gebruik van sociale media, neem dan zelf het initiatief om je recht op ontkoppeling te waarborgen. Stel jezelf de volgende vragen: wil je je privételefoon op het werk gebruiken? Wil je ook buiten de werktijd beschikbaar zijn voor collega’s?
- Weersta de notificaties: heb je toch je privételefoon bij je? Zet je meldingen dan uit.
- Toestemming is altijd vereist voor geluids- en beeldopnames: het is simpel, niemand, inclusief jijzelf, mag foto’s, video’s of geluidsopnames delen zonder toestemming van de betrokkenen. Dat geldt dus ook voor patiënten en bezoekers.
Het gevaar van smartphones op het werk
Mariek: “Als verpleegkundige ben je bezig met een precair gegeven: de gezondheid van mensen. Als we privésmartphones op de werkvloer toestaan, moeten we ons afvragen of we willen dat deze bron van afleiding aanwezig is. Bovendien heb je vaak confidentiële informatie die je niet per ongeluk wil delen als digitale content.” Een hype op dit moment is BeReal: tweemaal per dag krijgt de gebruiker twee minuten om een dubbele foto te maken: een selfie met een beeld van de omgeving. Het doel is om volgers te laten zien waar je op dat moment mee bezig bent. “Wanneer een verpleegkundige BeReal tijdens het werk gebruikt, brengt dit met zich dat anderen, zoals patiënten of collega’s, identificeerbaar zijn op de foto zonder dat zij hiervoor toestemming gaven. Soms komt ook andere gevoelige informatie, zoals een patiëntendossier, onbedoeld in beeld. Dat kan leiden tot ongewilde schendingen van de privacy en vertrouwelijkheid op de werkvloer.”
Recht op ontkoppelen
Het recht op ontkoppelen is verankerd in de arbeidswetgeving. Maar het blijft een vaag gegeven. “Wat doe je met een WhatsApp-groep tussen collega’s waarin tijdens de vrije tijd berichten worden uitgewisseld over bijvoorbeeld de geboorte van een kleinkind? Hoewel dit niet werkgerelateerd is, voel je misschien toch de druk om te reageren. Het zou ongepast zijn om die persoon niet te feliciteren. Tegelijk word je ongevraagd opnieuw ‘getransporteerd’ in je werkomgeving”, aldus Mariek. “Vroeger waren de grenzen tussen werk en privé duidelijk afgebakend. Nu we altijd online zijn, vervagen die.”
Zijn individuen zelf verantwoordelijk voor het bewaken van die grens of moeten we een context creëren die hierbij helpt? “Mijn advies is om binnen je organisatie goede afspraken te maken over wat wel en niet acceptabel is, bij voorkeur met input van de werknemers zelf. Daarnaast helpt het om alleen professionele communicatiekanalen zoals Teams te gebruiken voor werkgerelateerde communicatie. Door dit uit elkaar te halen, versterken we de scheiding tussen werk en privé.”
VISUALS-NV-DOORDACHT
In deze rubriek gaan we zoek naar prangende ethische uitdagingen die zich voordoen in de praktijk. Tegelijkertijd ontdekken we welke methodes ons kunnen helpen om deze uitdagingen bespreekbaar en hanteerbaar te maken. We gaan hiervoor te rade bij collega’s in de zorg die dagelijks met ethische vraagstukken worden geconfronteerd.
Henk Maes, diensthoofd patiëntenbegeleiding in het Gentse AZ Sint-Lucas & Volkskliniek, legt zich sinds zes jaar ook toe op ethiekondersteuning. “Ethiek heeft me altijd geboeid”, vertelt hij. “Tegelijk weet ik dat de term bij velen weerstand oproept. Het komt over als wollig, abstract, of niet relevant voor het dagelijkse werk. Nochtans is zorg per definitie ethisch geladen. Ik hoop een brug te slaan tussen de praktische uitvoering van ons werk en de ethische reflectie die het vereist.”
DE UITDAGING
Welke ethische uitdagingen zie jij binnen jouw domein? Welke boeien jou het meest?
“We zijn er ons niet altijd van bewust dat zorg doordenkt is van ethiek”, meent Henk. “Elk tijdperk heeft zijn eigen denkkader om kwaliteit van zorg te evalueren. Momenteel ligt de nadruk op veiligheid. Op zich is daar niks mis mee, veiligheid is belangrijk. Alleen omvat zorg veel meer. Niemand vindt de zorg geweldig omdat ze de naam en geboortedatum systematisch controleerden.”
“We zijn ervan overtuigd dat dé patiënt niet bestaat en dat goede zorg afgestemd is op het individu. Tegelijk organiseren we ons wel volgens een standaard. En hoe groter de organisatie en focus op veiligheid, hoe meer processen we creëren om die standaard te bewaken.” Als voorbeeld denkt Henk aan de bezoekregeling in ziekenhuizen. Die zou de veiligheid en rust van patiënten moeten waarborgen, maar doordat we alle bezoekers onder één noemer plaatsen en gelijk behandelen, lopen we het risico om specifieke contexten uit het oog te verliezen. “Recent werd een bezoeker in een tweepersoonskamer vriendelijk verzocht het ziekenhuis te verlaten,” vertelt hij. “Het bezoekuur was namelijk al twintig minuten voorbij. De bezoeker, een mantelzorger die al vijftien jaar de patiënt ondersteunt, wilde graag langer blijven om de televisie op het juiste kanaal te zetten. Hoewel de verpleegkundige netjes de regels volgde, voelde dit voor een aantal collega’s wrang aan. Een grote uitdaging lijkt mij hoe je zorgverleners en organisaties kunt aanmoedigen om kritisch te kijken bepaalde regels of processen in specifieke situaties.”
DE TOOL: DE GEVOELENSKAART
Welke methode vind je zelf bruikbaar om hiermee om te gaan?
Volgens Henk zie je in organisaties dat ethiek vooral in een klinische context – als ‘medische ethiek’ – aan bod komt, en dat er minder aandacht is voor organisatie-ethiek. “Nochtans zijn de keuzes die we binnen een organisatie maken, en de mate waarin we die ter discussie kunnen stellen, bepalend voor de kwaliteit van de zorg. Er bestaan veel tools die ons helpen om dat op een methodische manier te doen. Persoonlijk geef ik de voorkeur aan het overlegmodel van Axel Liégeois: ‘Waarden in dialoog’. Ook het zorg-ethisch stappenmodel van Joan Tronto is een dankbare tool. Maar om het nog toegankelijker te maken, kunnen we beginnen met het verkennen van de morele intuïties en de bijbehorende gevoelens die mensen meenemen in hun dagelijkse zorgverlening. Ik gebruik daarvoor een gevoelenskaart.”
Hoe ga je daarbij te werk?
De gevoelenskaart is een eenvoudig rooster waarop verschillende gevoelens genoteerd zijn. Het nodigt de groep uit om stil te staan bij wat ze bij een bepaalde situatie voelen, als startpunt om te reflecteren over de gedachten, motivaties en waarden die achter dat gevoel schuilen. “Vooral wanneer een groep te maken heeft met tegenstrijdige gevoelens, kan deze oefening veel inzicht bieden en het perspectief op de situatie verbreden,” legt Henk uit.
“Denk bijvoorbeeld aan de mantelzorger die we naar huis stuurden. Wat speelde er in het team? De verpleegkundige die de regels volgde was bezorgd om de rust van de medepatiënt; de anderen hadden oog voor de behoefte aan nabijheid en participatie van de mantelzorger. Door deze contrastervaringen bloot te leggen, ontstond een boeiende discussie over hoe je intenties kunt samenbrengen. Zijn er mogelijkheden om persoonsgerichter te werken en tegelijkertijd de nodige rust en veiligheid te bewaken? Zo niet, waar liggen onze prioriteiten als we nadenken over goede zorg? Wanneer je die visie kunt verwoorden en verantwoorden, heb je een belangrijk argument om van bepaalde regels af te wijken. In ons geval was het een drijfveer om te evolueren naar een mantelzorgvriendelijk ziekenhuis.”
WIE VOLGT?
Aan wie wil je de vraag naar ethische uitdagingen en bruikbare tools doorgeven?
“Pauline Boeckxstaens is huisarts in een wijkgezondheidscentrum in Ledeberg en doet fantastisch onderzoek rond ‘doelgerichte zorg’. Ik zou graag horen hoe ze dat concept inzet in de praktijk.”
Ontwikkeling van een competentieraamwerk voor verpleegkundig specialisten: een co-design proces
Van Hecke A. et al. – Journal of Advanced Nursing
Doelstelling
Het doel van de studie was om een uitgebreid competentiekader te ontwikkelen voor verpleegkundig specialisten in België.
Methoden:
Deze studie bestond uit twee opeenvolgende fasen (november 2020- december 2021): (1) het ontwikkelen van een competentieraamwerk voor verpleegkundig specialisten in België door het onderzoeksteam, gebaseerd op literatuur en (2) groepsdiscussies of interviews met en schriftelijke feedback van belangrijke stakeholders. Er werden elf groepsdiscussies en zeven individuele interviews gehouden met verschillende groepen belanghebbenden met in totaal 117 deelnemers.
Resultaten:
Er werd een uitgebreid competentieraamwerk met 31 sleutelcompetenties en 120 faciliterende competenties ontwikkeld op basis van het Canadian Medical Education Directions for Specialists Competency Framework. Deze competenties werden gegroepeerd in zeven rollen: klinisch expert en therapeut, organisator van kwaliteitszorg en leider in innovatie, professioneel en klinisch leider, samenwerker, onderzoeker, communicator en gezondheidsbevorderaar.
Conclusie:
Het ontwikkelde competentieraamwerk heeft overeenkomsten met andere internationale raamwerken. Dit raamwerk benadrukt de autonome rol van de verpleegkundig specialisten en biedt houvast in een duidelijke taakverdeling en -verschuiving naar andere professionals. Het kan een solide basis vormen voor het leveren van hoogwaardige, patiëntgerichte zorg door verpleegkundig specialisten in de komende jaren.
Implicaties voor het beroep:
Dit competentieraamwerk kan richting geven aan de verdere ontwikkeling van het onderwijs voor verpleegkundig specialisten in België en vormt een startpunt voor toekomstige evaluatie van de haalbaarheid en bruikbaarheid in onderwijs en klinische praktijk. Verpleegkundig specialisten en managers in de gezondheidszorg kunnen het kader ook gebruiken als instrument voor persoonlijke en professionele ontwikkeling, prestatiebeoordeling en verdere afstemming van deze functieprofielen in de klinische praktijk. Tot slot kan dit kader beleidsmakers informeren en begeleiden in de richting van wettelijke erkenning van verpleegkundig specialisten in België en inspireren tot de ontwikkeling van geavanceerde verpleegkundige profielen in landen waar deze profielen nog in de kinderschoenen staan.
Bron: Van Hecke, A., Decoene, E., Embo, M., Beeckman, D., Bergs, J., Courtens, A., Dancot, J., Dobbels, F., Goossens, G. A., Jacobs, N., Van Achterberg, T., Van Bogaert, P., Van Durme, T., Verhaeghe, S., Vlaeyen, E., & Goossens, E. (2024). Development of a competency framework for advanced practice nurses: A co-design process. Journal of Advanced Nursing, 00, 1–13. https://doi. org/10.1111/jan.16174
Casus: zo ga je als thuisverpleegkundige om met de recente wetswijzigingen
Recent veranderde er heel wat in de wetgeving voor verpleegkundigen met het koninklijke besluit (KB) over de bekwame helper. Hoe passen we deze veranderingen toe in de thuiszorg? Aan de hand van een concrete casus zoomen we hierop in.
Arnaud is basisverpleegkundige en gaat iedere dag tweemaal langs bij Antoon voor een subcutane inspuiting. Eenmaal per dag bij Antoon thuis en één keer bij Antoon op school. Antoon vraagt Arnaud of zijn leerkracht Jan, die instemt, deze inspuiting niet mag geven op school en of zijn zus Mieke deze thuis mag geven. Zo wordt Antoon op school minder geconfronteerd met zijn ziekte en ervaart hij thuis meer vrijheid. Voor Arnaud als verpleegkundige doet deze vorm van delegatie een beroep op zijn competenties om mensen verpleegkundige handelingen aan te leren, zorg te coördineren en op die manier de autonomie van zijn patiënt te versterken.
Volgens de oude wetgeving
Jan, die in het kader van zijn beroep als leerkracht handelt, pleegt een strafbaar feit. Arnaud, die Jan leert inspuiten, is aansprakelijk. Mieke valt onder de regelgeving van de mantelzorger waardoor zich hier geen probleem stelt.
Sinds de nieuwe wetgeving
Het nieuwe KB bekwame helper maakt het mogelijk dat Arnaud bepaalde verpleegkundige handelingen delegeert mits de nodige opleiding, toezicht en evaluatie. Arnaud gaat aan de slag met zowel het opleiden van Jan als van Mieke. Alles wordt zorgvuldig genoteerd in het patiëntendossier, alsook de toestemming van Antoon. De VVAZ van het thuiszorgteam volgt zo mee op.
Arnaud komt hierna nog één keer langs per maand zowel op school als thuis en is steeds bereikbaar bij vragen of problemen. Arnaud volgt op deze manier de gezondheid van Antoon nauw op.
Op dit moment is er nog geen nomenclatuur voorzien voor de handelingen die Arnaud als thuisverpleegkundige stelt. Hier wordt koortsachtig aan gewerkt binnen de muren van het RIZIV.
Bekwame helper
- Buiten een zorginstelling, in het dagelijkse leven in tijdelijke en/of uitzonderlijke omstandigheden voor één welbepaalde patiënt.
- Met toestemming van de zorgvrager of zijn wettelijke vertegenwoordiger.
- Met opleiding en instructie door arts of verpleegkundige: welke verstrekking, de duur, welke patiënt, uitschrijver, waarschuwingscriteria en regeling voor overleg en (her)evaluatie.
- Regelmatige herevaluatie van de situatie en de gezondheidstoestand van de patiënt.
- Voor bepaalde handelingen:
- parameters opnemen
- hygiënische zorgen
- functionele houding met technische hulpmiddelen
- voedsel- en vochttoediening
- meting glycemie
- aspireren
- subcutane medicatietoediening
- O2-toediening
- decubituspreventiemaatregelen
- condoomkatheter
- urinezak
- TED-kousen
- maatregelen om lichamelijke letsels te voorkomen (valpreventie)
- urinaire autosondage
- enterale vocht- en voedseltoediening
- gecontroleerde en geassisteerde niet-invasieve beademing








