Zit tinnitus vooral tussen je twee oren of toch niet?
Wie zelf last heeft van oorsuizen, is vast niet verbaasd over hoe vaak mensen met tinnitus te horen krijgen dat ze moeten doen alsof het er niet is. Een stelling die tot veel frustraties leidt wanneer de fluittoon je belemmert in je dagelijkse leven. Enige nuance is dus op zijn plaats. “Begrijpen wat het is en wat het met je doet, is de start van elke tinnitustherapie”, zegt Annick Gilles, hoofd van de tinnituskliniek in het UZ Antwerpen.
Laten we een eerste misverstand uit de wereld helpen: tinnitus komt heus niet alleen bij jongeren voor die na een te luid concert geteisterd worden door een blijvende fluittoon. “De meeste mensen met tinnitus zijn vijftig jaar of ouder”, vertelt Annick Gilles, hoofd van de tinnituskliniek in het UZ Antwerpen. “Vanaf de leeftijd van veertig jaar treedt natuurlijke slijtage aan het gehoor op. Dat uit zich bijvoorbeeld in anderen minder goed verstaan in rumoerige omgevingen, zoals een restaurant. Onze hersenen krijgen minder signalen binnen, hoewel ze dit verwachten en hierop geprogrammeerd zijn. Het resultaat? Ze produceren zelf een fluittoon, ruis of ander geluid om dat verlies te compenseren.” Naast natuurlijke gehoorachteruitgang is onnatuurlijke gehoorschade door lawaaiblootstelling de tweede voornaamste oorzaak van tinnitus. “Zet dus het volume van je smartphone op een matig niveau en bescherm je oren tijdens een concert, fuif, … Voldoende sensibilisering over de impact van geluid blijft noodzakelijk.“
1 op de 5 volwassenen heeft oorsuizen
Vandaag heeft één op de vijf volwassenen tinnitus. “We worden ouder en dat vertaalt zich in een toenemend aantal gevallen van oorsuizen”, gaat Annick verder. “Al moeten we dit nuanceren: van die twintig procent ervaart niet iedereen de symptomen als even belemmerend. Bij ongeveer de helft van die personen beïnvloedt tinnitus de kwaliteit van hun dagelijkse leven. Zij hebben last van concentratiemoeilijkheden, slecht slapen, aandachtstoornissen, angst of neerslachtigheid. Deze patiënten kloppen bij ons aan.”
Knowhow en counseling
Een pasklare oplossing voor elke patiënt is er niet, al is de basis voor iedereen dezelfde. “Als patiënt moet je eerst goed begrijpen wat tinnitus is en leren wat het met je doet. De hersenen maken een fluittoon aan omdat het signaal dat ze verwachten, er niet komt. Dit onderstreept het belang van een correcte ondersteuning van het gehoor. Minder geluidsprikkels verhogen dus de kans op oorsuizen. Een gehoortoestel kan hierop een antwoord bieden voor sommige patiënten. Daarnaast weten we dat tinnitus niet alleen gekoppeld is aan het geluidsgebied in de hersenen, maar ook aan dat van aandacht en emoties. Ben je als patiënt heel erg bezig met de fluittoon, dan creëert dat een negatief leereffect. Je hersenen denken dat het belangrijk is en blijven het signaal aanmaken. De stelling ‘doe maar alsof het er niet is’ bevat dus een bron van waarheid. Voor sommige patiënten is dat advies dan ook voldoende.”
Voor elke patiënt is knowhow en een vorm van psycho-educatieve counseling aangewezen. Wie last heeft van symptomen als angst of paniek, heeft baat bij verdere ondersteuning. “Vaak zetten we bij hen in op cognitieve gedragstherapie waarbij we doemdenken en paniekgevoelens omzetten naar constructieve gedachten. We leren hun technieken aan om ermee om te gaan. Tinnitus is vaak een barometer van hoe het met je mentale toestand gesteld is. Zo ervaren veel patiënten meer last als ze moe zijn, stress of een mindere weerstand hebben. Heb je als verpleegkundige een patiënt die klaagt over tinnitus, dan raad ik aan uit te leggen wat het precies is en hoe het werkt. Daarna verwijs je de persoon het best door naar een NKO-arts. Die sluit uit of er pathologische oorzaken zijn, zoals een tumor, nek- of kaakklachten. Vanuit ons expertisecentrum kijken we steeds naar het grotere plaatje. We maken de som van de gehoor- en emotionele status, want tinnitus is altijd een en-enverhaal.”
Wie is Annick Gilles?
Annick Gilles is hoofd van de TINTRA (Tinnitus Treatment & Research centre Antwerp) tinnituskliniek en van de Audiologische dienst van het UZ Antwerpen. Daarnaast coördineert ze wetenschappelijk onderzoek en heeft ze een aanstelling als professor aan de Faculteit Geneeskunde van de Universiteit Antwerpen en als lector aan de Hogeschool Gent. In juni 2022 bracht ze het boek ‘(h)OREN(dol)?! Alle antwoorden op je vragen over tinnitus’ uit. Hierin biedt ze correcte en begrijpelijke antwoorden op de vele vragen waarmee tinnituspatiënten worstelen. Ook voor zorgverleners is het een handig instrument om hun patiënten beter te ondersteunen.
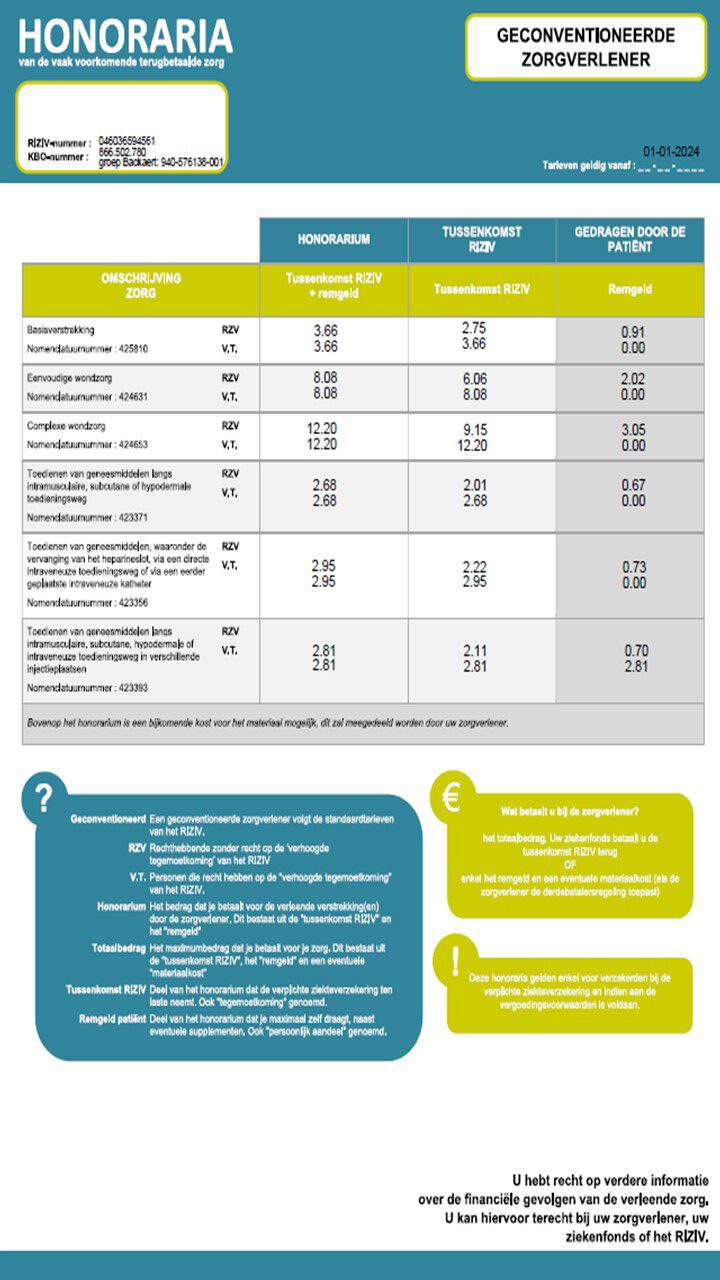
Tarieven afficheren verplicht voor zelfstandige thuisverpleegkundigen
Wanneer een patiënt zorg krijgt, is het uiteraard belangrijk dat hij in de eerste plaats weet wat hij moet betalen en daarmee een geïnformeerde beslissing kan nemen over de behandeling. Daarom is het ook als zelfstandige thuisverpleegkundige in sommige gevallen verplicht om je tarieven te afficheren of vooraf kenbaar te maken aan je patiënten. Hoe dit precies in zijn werk gaat, lichten we hieronder toe.
Met de wet van 27 oktober 2021 werd voorzien in een verplichting voor zorgverleners om de tarieven van hun meest gangbare vergoedbare verstrekkingen te afficheren. Ook zelfstandige thuisverpleegkundigen die zorgen verlenen in een praktijkruimte vallen onder deze wet. Het RIZIV ontwikkelde, in samenwerking met de sector, affiches om patiënten gemakkelijk te informeren over de prijs van de meest gebruikelijke verstrekkingen.
Welke thuisverpleegkundigen moeten afficheren?
Voor zelfstandige thuisverpleegkundigen is het afficheren van hun tarieven enkel verplicht als ze zorgen verstrekken in een praktijkruimte. De affiche die door het RIZIV ter beschikking wordt gesteld en die sinds 1 maart 2024 in het Belgisch Staatsblad werd gepubliceerd, bevat namelijk enkel de tarieven voor in de praktijkruimte.
Waar moet je afficheren?
Heb je een eigen praktijkruimte? Dan komt de affiche daar. Werk je op ambulante basis in een ziekenhuis of in een kabinet? Dan moet in elke praktijkruimte waar handelingen gesteld worden door een zelfstandige verpleegkundige een affiche opgehangen worden. Je kan er wel voor kiezen de affiche elektronisch weer te geven, zoals op een tv-scherm. Ook op je website moet je de affiche weergeven, of een link ernaartoe.
Welke informatie moet op de affiche staan?
De affiches bevatten informatie die je duidelijk en voorafgaand aan een verstrekking aan patiënten moet geven over de meest voorkomende verstrekkingen binnen je opdracht.
De bedragen per verstrekking van:
- de tussenkomst van de verplichte ziekteverzekering;
- het remgeld;
- het maximumsupplement (indien van toepassing);
- het totaal van deze bedragen.
Je moet zelf ook de volgende gegevens invullen:
- conventiestatus (volledig of niet geconventioneerd);
- voor zorgverleners die in medische huizen werken: de kosten van zorg die wordt verstrekt als onderdeel van het forfaitaire bedrag.
Zelf zaken toevoegen op de affiche mag, maar maak het niet te ingewikkeld.
Waar vind je deze affiches?
Verschillende affiches voor al dan niet geconventioneerde verpleegkundigen vind je op de website van het RIZIV, alsook een lijst met veelgestelde vragen en antwoorden.
Zuster Jules-Marie Heymans, pionier van de verpleegkunde in België
Op 25 mei wordt in Leuven een biografie over zuster Jules-Marie Heymans voorgesteld, maar de auteur ervan – voorzitter van de werkgroep Netwerk Geschiedenis Verpleegkunde en onderzoeker aan de KU Leuven Luc De Munck – dompelt je nu al onder in het leven en werk van deze pionier van de Belgische verpleegkunde.
Maria Bertha Augusta Heymans werd geboren in Gent op 3 juli 1897. Van jongs af was het haar wens om in de verpleegkunde terecht te komen. Na haar middelbare studies in Eeklo volgde Maria daarom een eenjarige cursus bij de Zusters van Liefde in Gent, als voorbereiding op het diploma van ziekenverpleegster dat ze in 1917 met grote onderscheiding behaalde. Aansluitend stimuleerde vader Heymans, hoogleraar aan de Gentse universiteit, zijn dochter om aan die universiteit geneeskunde te studeren. Ze slaagde eerst in de kandidaturen natuurwetenschappen en nadien in de kandidaturen geneeskunde.
Eerste vrouwelijke en religieuze arts
Ondertussen was Maria begin 1922 ingetreden bij de congregatie van de Zusters van Liefde in Gent. Na zijn initiële verzet gaf haar vader toe op voorwaarde dat ze verder mocht studeren. Ook voor de congregatie was die opleiding essentieel, want zo kon Maria – ondertussen zuster Jules-Marie – later ingezet worden voor leidinggevende onderwijs- en beheerstaken.
Zuster Jules-Marie zette haar studies geneeskunde voort aan de Katholieke Universiteit van Leuven. In 1926 studeerde ze er af als een van de eerste drie vrouwelijke artsen en als eerste religieuze. Al werkte ze daarna nooit als arts of verpleegkundige. In die tijd werd zusters niet naar hun voorkeur gevraagd, maar kregen ze van de congregatie een taak opgelegd. Zuster Jules-Marie werd aangesteld als directeur van het Sint-Vincentiusziekenhuis en de daaraan verbonden verpleegstersschool van de congregatie in Gent.
De school van zuster Jules-Marie
In 1939 voelden de Belgische bisschoppen nood aan een aanvullende hogere opleiding voor katholieke verpleegsters. Lesgevers kregen toen geen pedagogische scholing en ook het kaderpersoneel in ziekenhuizen miste de nodige vorming. Daarom werd een opleiding ingericht die hieraan tegemoetkwam. Zuster Jules-Marie werd, door haar ervaring in de verpleegstersschool van Gent, naar voren geschoven als directrice.
De Universitaire Normaalschool voor Verpleegsters-Monitrices opende in oktober 1939 de deuren in Leuven. Het was de eerste voortgezette opleiding voor verpleegsters in België. De school groeide uit tot het levenswerk van zuster Jules-Marie. Niet voor niets werd gesproken over ‘de school van zuster Jules-Marie’. Het programma van de opleiding bevatte niet alleen cursussen over het beroep van verpleegster, maar ook algemene, wetenschappelijke en pedagogische vakken. Zuster Jules-Marie gaf zelf meerdere cursussen en begeleidde ook de didactische oefeningen. In het vijfentwintigjarig bestaan van de school volgden 376 studenten de opleiding.
Daarna werd de school geïntegreerd in het Centrum voor Ziekenhuiswetenschappen, dat voortaan licentiaatsdiploma’s in medisch-sociale wetenschappen en ziekenhuisbeleid kon uitreiken aan A1-gediplomeerde verpleegsters. Vanaf 1964 werd zuster Jules-Marie, ondertussen een van de eerste vrouwelijke lectoren aan de Leuvense universiteit, directrice van het voorbereidend jaar tot die nieuwe licentie.
Inzet voor het NVKVV
Na haar emeritaat in 1967 kreeg zuster Jules-Marie van haar congregatie toestemming om vrijwilligerswerk te doen op het secretariaat van het NVKVV, het huidige NETWERK VERPLEEGKUNDE, de beroepsorganisatie waarvan ze jarenlang technisch-pedagogisch raadgeefster was. Zo kon ze zich verder inzetten voor verpleegkundigen en contact houden met het werkveld. Ze bleef vrijwilligster tot 1985 en overleed op 31 maart 1986.
Lees een uitgebreider artikel van Luc De Munck over het leven en werk van zuster Jules-Marie op netwerkverpleegkunde.be. Hij schreef ook het boek ‘Altijd de eerste. Zuster Jules-Marie Heymans (1897-1986). Pionier van de verpleegkunde in België’, dat je via de website kan bestellen.
Foto: bron Erfgoedhuis Zusters van Liefde
Bepalen van de interne lengte van de nasogastrische sonde
De neus-oorlel-xiphoïd (NEX) afstand is de meest gebruikte methode voor het bepalen van de interne lengte van de nasogastrische (NG) sonde, maar is inadequaat en wordt niet ondersteund door evidentie[1]. In een recente gerandomiseerde, gecontroleerde studie werd een alternatief voorgesteld, de gecorrigeerde neus-oorlel-xiphoïd afstandsformule (coNEX-methode): (neus-oorlel-xiphoid afstand × 0.38696) + 30.37 + 6 cm (Torsy et al., 2020), die al getest werd in een observationele efficacy studie. De toepasbaarheid van de coNEX-methode in de klinische praktijk is echter onzeker.
Doelstelling
Deze studie had tot doel de klinische effectiviteit van de coNEX-methode in het bepalen van de interne lengte van de NG-sonde bij volwassen patiënten, opgenomen op hospitalisatie en intensieve zorgen afdelingen, te beoordelen.
Methode
Tussen oktober 2020 en november 2022 werden 358 volwassen patiënten die een NG-sonde nodig hadden in een algemeen ziekenhuis in België geïncludeerd. De primaire uitkomstmaat bestond uit de tippositie, bepaald door de verpleegkundig specialist (VS) nutritie, aan de hand van een RX-thorax. De secundaire uitkomstmaten, verkregen uit een gerandomiseerde substeekproef van honderd participanten, waren de helderheid van rapporteren en de tippositie bepaald door de beoordelend radiologen.
Resultaten
De tip van de NG-sonde, beoordeeld door de VS nutritie, was in alle gevallen correct gepositioneerd (> 3 centimeter onder de onderste slokdarmsfincter). In de gerandomiseerde substeekproef van honderd patiënten werd 37,0 procent van de NG-sondes niet of dubbelzinnig gerapporteerd door de beoordelend radioloog. De radiologen hanteerden daarenboven negen verschillende omschrijvingen voor de definiëring van de goede positie van de NG-sonde.
Conclusie
De tip van de NG-sonde, beoordeeld door de VS nutritie, was in deze klinische effectiviteitsstudie in alle gevallen correct gepositioneerd. Dit ligt in lijn met de eerder uitgevoerde prospectieve observationele efficacy studie van Torsy et al. (2020). De coNEX-methode heeft bijgevolg het potentieel om zich te ontpoppen tot een veiliger alternatief voor het bepalen van de inwendige lengte van NG-sondes in vergelijking met bestaande methoden. Uit de gerandomiseerde, gecontroleerde studie van Torsy et al. (2018), waarin de NEX-methode vergeleken werd met de Hanson-formule, bleek namelijk dat beide methoden bij meer dan twintig procent van de patiënten de vereiste in te brengen lengte voor een correcte plaatsing onderschatten (< 3 cm onder de onderste slokdarmsfincter).
Ook het hoge percentage niet of dubbelzinnige rapportage door de beoordelend radiologen en de grote variatie in definiëring van de goede positie van de NG-sonde pleiten voor een meer gestructureerde verslaggeving over de positie van de NG-sonde op een RX door radiologen, bijvoorbeeld aan de hand van een checklist.
[1] Chen et al., 2014; Santos et al., 2016; Torsy et al., 2018.
In 2021 behaalde Eva De Lange haar bachelordiploma verpleegkunde. In 2023 voegde ze daar een masterdiploma verpleegkunde, met afstudeerrichting verpleegkundig specialist, aan toe. Als onderwerp voor haar masterproef koos ze voor de correcte plaatsing van een nasogastrische sonde. Een vaak toegepaste, maar niet-risicovrije verpleegtechnische verstrekking. Met deze masterproef sleepte ze zowel de prijs Alumni Verpleegkunde en Vroedkunde als de prijs van de Vereniging van Vrienden van de Biomedische Bibliotheek aan Universiteit Gent in de wacht.
Hoofdverpleegkundigen behouden: de prangende uitdaging
De rol van hoofdverpleegkundige wordt beschouwd als de meest complexe rol binnen de gezondheidszorg [1]. Aangezien 30,4 procent van de hoofdverpleegkundigen de intentie heeft om hun rol binnen twee jaar na aanstelling te verlaten [2], dringt de vraag zich op hoe we deze beroepsgroep kunnen behouden. Zit het antwoord verscholen in het ‘verouderde’ model van Karasek en Theorell [3]om hen van meer autonomie en steun te voorzien?
Autonomie
Verpleegafdelingen van hoofdverpleegkundigen die meer autonomie ontvangen om het werk zelf te plannen worden gekenmerkt door meer medicatiefouten, nosocomiale infecties en lagere patiënttevredenheid. Bovendien voelen hoofdverpleegkundigen zich minder ondersteund door de organisatie en worden ze als afstandelijker ervaren door het team. Meer autonomie heeft wel een positieve invloed op de flexibiliteit en professionele ontwikkeling4 van de hoofdverpleegkundige.
Steun
Directieleden moeten hoofdverpleegkundigen ondersteunen in het afbakenen en prioriteren[4]. Deze steun stimuleert de werktevredenheid, het algemeen welzijn en de motivatie om in de rol van hoofdverpleegkundige te blijven[5]. Toch ervaren hoofdverpleegkundigen een gebrek aan erkenning en mentorschap, wat kan leiden tot eenzaamheid en burn-out5.
Bekwaamheid en opleiding
Hoofdverpleegkundigen die zich bekwaam voelen en toegang hebben tot opleidingsmogelijkheden zijn gemotiveerder om in hun huidige rol te blijven. Opvallend is dat hoofdverpleegkundigen zich zelden bekwaam genoeg voelen om hun rol op te nemen en een gebrekkige toegang ervaren tot opleidingsmogelijkheden.
Conclusie
Hoofdverpleegkundigen verwaarlozen vaak hun eigen kwetsbaarheid voor stress, wat kan leiden tot lichamelijke en mentale klachten. Dit kan persoonlijke en organisatorische kosten teweegbrengen. Hierdoor is het noodzakelijk om een gepast ondersteunings- en opleidingsprogramma op te zetten.
Lukas Billiau en Simon Malfait zijn beide verpleegkundige. Samen voeren ze onderzoek naar strategisch belangrijke onderwerpen, waarbij Lukas zich binnen zijn doctoraat toespitst op de rol van de hoofdverpleegkundige.
[1] Sveinsdóttir et al. (2017). The content of nurse unit managers’ work: a descriptive study using daily activity diaries. Scandinavian Journal of Caring Science.
[2] Warden et al. (2021). Current turnover intention among nurse managers, directors, and executives. Nursing Outlook.
[3] Karasek & Theorell (1990) Healthy Work: Stress, Productivity, and the Reconstruction of Working Life. Choice Reviews Online.
[4] Clays & Bolliger (2023). Meer autonomie in je job is een tweesnijdend zwaard. UGent@Work.
[5] Boned-Galán et al. (2023). Nurse Manager Span of Control in Hospital Settings: An Integrative Review. Nursing Reports.
6 Keith et al. (2020). Factors That Influence Nurse Manager Job Satisfaction: An integrated Literature Review. Journal of Nursing Management.
Eerste lijn voorbereiden op virus X
Kan onze eerste lijn een nieuwe pandemie de baas? Deze vraag vormde het startpunt voor het FiLi-Vi-X-project, een samenwerking tussen de Universiteit Antwerpen, het UZA, het Instituut voor Tropische Geneeskunde in Antwerpen en Radboudumc in Nijmegen. FiLi-Vi-x staat voor: het voorbereiden van eerstelijnsgezondheidswerkers in de Vlaamse gezondheidszorg op een onbekend virus, zeg maar ‘virus X’. Artsen en verpleegkundigen uit pre-hospitaal en spoedgevallendiensten spelen hierin een cruciale rol en die paraatheid omvat vele uitdagingen. Uit de eerste resultaten blijkt dat er een grote nood is aan bewustwording en bijkomende opleiding. Met het ontwikkelen van een opleidingspakket willen de onderzoekers de eerste lijn ondersteunen en voorbereiden. Als model voor Virus X, gebruiken zij virale hemorragische koorts. Dit specifiek ziektebeeld behoort tot de high-impact pathogenen en vereist specifieke maatregelen en procedures.
Eerstelijnsgezondheidswerkers, waaronder huisartsen, ambulanciers en het personeel op spoedgevallendiensten, zullen de eersten zijn die met een nieuwe dreiging worden geconfronteerd. Het is essentieel dat zij goed opgeleid zijn en ongewone of hoogrisicosituaties herkennen en correct aanpakken. Want een gemiste diagnose kan snel tot een lokale uitbraak en zelfs verdere verspreiding leiden, ook binnen de zorginstelling. “Sinds 2014 bestaan al specifieke procedures en trainingen voor virale hemorragische koorts (VHK). Die focussen zich voornamelijk op het veilig transporteren van hoogrisicopatiënten en decontaminatie van de opvangruimte, maar dat zijn eigenlijk de laatste stappen in de responsketen”, zegt projectcoördinator van het FiLi-Vi-X-onderzoek dr. Annelies Mondelaers. “De eerste stap is het herkennen van een risicovolle situatie. Wanneer er vermoeden is van een patiënt met een hoogbesmettelijke infectieziekte, is het belangrijk dat hierop adequaat wordt gereageerd door extra informatie in te winnen en alarm te slaan bij de juiste instanties, zodat verdere verspreiding wordt voorkomen. Die vaardigheden willen we met dit project aanreiken aan de eerstelijnsgezondheidswerkers.”
Eerste resultaten
FiLi-Vi-X staat voor het voorbereiden van eerstelijnsgezondheidswerkers in de Vlaamse gezondheidszorg op ‘virus X’. Het project startte in september 2023 en is een samenwerking tussen de Universiteit Antwerpen, het Universitair Ziekenhuis Antwerpen (UZA), het Instituut voor Tropische Geneeskunde Antwerpen (ITG) en de Radboudumc in Nijmegen. “In de eerste fase van het project onderzochten we hoe het momenteel gesteld is met de kennis, houding en ervaring op de werkvloer met betrekking tot de huidige richtlijnen in België rond preventie en aanpak van patiënt met (vermoeden van) virale hemorragische koorts.”, gaat dr. Annelies Mondelaers verder. “Via het uitsturen van een uitgebreide vragenlijst naar de eerstelijnsgezondheidswerkers en de organisatie van focusgroepdiscussies met diverse stakeholders, waaronder de verschillende beroepsverenigingen van artsen, verpleegkundigen en ambulanciers, onderwijsdeskundigen, gezondheidsautoriteiten, defensie, de noodcentrale 112, ITG en Artsen zonder Grenzen, werd een duidelijk beeld verkregen over de belangrijkste leernoden, gewenste leermethoden en praktische drempels bij het volgen van een opleiding rond VHK. De resultaten van de bevraging geven aan dat bijkomende opleiding en informatie noodzakelijk is. Het is tijd voor actie.”
Zichtbaarheid en bewustwording
Wie op korte termijn al concreet met het thema aan de slag wil, kan in augustus een vijfdaagse internationale opleiding volgen. “Na de succesvolle pilooteditie in 2023 organiseren we een tweede editie van de zomercursus Pandemic Preparedness in samenwerking met onze IDEALiTER-partners. We nodigen hiervoor experten uit van over heel Europa en maken gebruik van innovatieve onderwijsmethoden”, aldus dr. Annelies Mondelaers. “De cursus gaat door van 26 tot 30 augustus op de UAntwerpen. We zijn ook aanwezig ook op tal van nationale en internationale congressen om de zichtbaarheid en het netwerk van het project te vergroten en het belang van pandemische paraatheid te benadrukken. De uitrol en verdere valorisatie van het opleidingspakket binnen de context van pandemische paraatheid zien wij niet enkel binnen Vlaanderen/België, maar ook op Europees niveau waar ook een sterke vraag is naar dergelijke trainingen/opleidingen.”
Meer info over de zomercursus Pandemic Preparedness? Klik hier.
De wijsheid van de groep
In deze rubriek gaan we zoek naar prangende ethische uitdagingen die zich voordoen in de praktijk. Tegelijkertijd ontdekken we welke methodes ons kunnen helpen om deze uitdagingen bespreekbaar en hanteerbaar te maken. We gaan hiervoor te rade bij collega’s in de zorg die dagelijks met ethische vraagstukken worden geconfronteerd.
Katrien Ruytjens, ethiekcoördinator bij Emmaüs vzw sinds september 2023, heeft een jarenlange ervaring als docent en procesbegeleider in de zorg- en welzijnssector. Ze beschouwt zichzelf als één van de vele ethiekondersteuners in de zorg. Als theoloog legt ze de nadruk op het bredere perspectief, waarbij ze oog heeft voor maatschappelijke en spirituele ontwikkelingen.
De uitdaging
Welke ethische uitdagingen zie jij binnen jouw domein? Welke boeien jou het meest?
“Ik hecht veel belang aan de vraag wat onze verantwoordelijkheid binnen de zorg is. Verantwoordelijkheid is een kernaspect in het zorgmodel van Joan Tronto, maar op individueel niveau niet altijd makkelijk te identificeren en op te nemen. Zeker wanneer we zelf maar een schakel zijn in de zorg, kan het moeilijk zijn om er vat op te krijgen of er niet door ontmoedigd te worden. Dan kan het helpen om de opdracht kleiner te maken en dichter bij onszelf te brengen.”
“Volgens Tronto is elke vorm van zorg verlenen ingebed – ‘ingenesteld’, zou ze zeggen – in andere zorg. In elk nestje kunnen we verantwoordelijkheid nemen, al was het maar door present en betrokken te zijn bij wat een patiënt op dat moment doormaakt. Wanneer we die verantwoordelijkheid zo kleiner maken, is dat een goed tegengif tegen morele stress.”
“Tegelijkertijd mogen we onze verantwoordelijkheid gerust ook wat groter zien en in een maatschappelijke, politieke context plaatsen. Wat willen we als zorgsector uitdragen? In de huidige context, en met de verkiezingen in zicht, is het belangrijk om dat met elkaar te bespreken. Om het met een feministische slogan te zeggen: ‘het persoonlijke is politiek’. Heel concreet: als je op het einde van een gesprek over een ethische vraag naar buiten zou gaan met een slogan op je t-shirt, welke zou dat zijn? Contact maken met waar je voor staat, versterkt je om bewust bij te dragen aan onze collectieve verantwoordelijkheid.”
De tool: check-in
Welke methode vind je zelf bruikbaar om hiermee om te gaan?
“In dagelijkse zorgsituaties ervaren we vaak tragiek: situaties die niet noodzakelijk ethisch van aard zijn, maar die ons diep raken. Denk bijvoorbeeld aan een patiënt met vroegdementie die door een team met warmte en deskundigheid wordt omringd, maar op een gegeven moment besluit om euthanasie aan te vragen. Zo’n situatie vereist geen oplossingsgericht denken, er valt niks op te lossen. De kern is het verdriet en de onmacht die het met zich meebrengt. Al kunnen we die gevoelens en het gebrek aan controle kleiner maken door ze met elkaar te delen en een plaats te geven.”
Hoe ga je daarbij te werk?
“Vanuit het perspectief van deep democracy heb ik geleerd hoe waardevol het is om tijd te maken om als groep echt in gesprek gaan. Dit is een methode uit de psychotherapie gericht op inclusieve besluitvorming en conflicthantering. Ze stimuleert aandacht en waardering voor diverse opvattingen en gaat ervan uit dat er collectieve wijsheid schuilt in tegenstrijdige en zelfs botsende meningen en ervaringen.”
“Voor mij vormt het een vertrekpunt om elke vergadering of groepsgesprek te beginnen met een ‘check-in’. Dit houdt in dat ik bij elke deelnemer pols naar de vragen, ervaringen en emoties waarmee ze op dat moment aanwezig zijn. De vraagstelling kan heel divers zijn, variërend van ‘hoe voel je je vandaag?’ tot het reageren op een anekdote of krantenartikel.”
“De methode is om twee redenen belangrijk. Ten eerste biedt ze iedereen de mogelijkheid om vanaf het begin een inbreng te doen en gehoord te worden. Elke stem telt. Ten tweede is de werkvorm inhoudelijk sturend: hij brengt ons naar het hier en nu van vragen of kwesties die op dat moment leven. Zo krijgen mensen de ruimte om te delen waar ze mee zitten. Hierdoor geef je eveneens ruimte aan de wijsheid van de groep, ook aan degenen die anders niet het woord nemen en andere ideeën hebben.”
Wie volgt?
Aan wie wil je de vraag naar ethische uitdagingen en bruikbare tools doorgeven?
“Aan Henk Maes, diensthoofd patiëntenbegeleiding bij het AZ Sint-Lucas in Gent. Hij staat dagelijks voor uitdagende situaties en unieke ervaringen. Ik ben benieuwd naar zijn perspectief en wat hij in zijn rol tegenkomt.”
Ben je verzekerd voor schuldig verzuim?
Het aantal zaken dat als schuldig verzuim wordt ingeleid, neemt de laatste jaren toe. Heel wat verzekeringspolissen sluiten dit uit waardoor je als verpleegkundige niet gedekt bent en dus volledig zelf instaat voor de juridische stappen en kosten. Met de verzekering burgerlijke aansprakelijkheid van NETWERK VERPLEEGKUNDE is dat niet zo, tenminste wanneer het gaat om schuldig verzuim als gevolg van een inschattingsfout. Em. prof. dr. Jan Vande Moortel en juridisch expert Dimitri De Glas lichten dit toe.
Het Belgische strafwetboek maakt een onderscheid tussen onopzettelijke doodslag of slagen en verwondingen, opzettelijke doodslag of slagen en verwondingen, en schuldig verzuim. Net als de meeste verzekeringen, dekt de verzekering burgerlijke aansprakelijkheid van NETWERK VERPLEEGKUNDE in geen geval enige vorm van opzettelijke doodslag of slagen en verwondingen. Waarin de BA-verzekering van NETWERK VERPLEEGKUNDE verschilt van andere polissen, is dat die wel schuldig verzuim als gevolg van een inschattingsfout dekt. Em. prof. dr. Jan Vande Moortel legt uit: “Het parket kan schuldig verzuim op twee manieren interpreteren. Er bestaat schuldig verzuim als gevolg van een inschattingsfout en opzettelijk schuldig verzuim, waarbij de persoon doelbewust weigert iemand te helpen. In de meeste gevallen gaat het bij schuldig verzuim om het verkeerd inschatten van een situatie. Bijvoorbeeld, je oordeelt als verpleegkundige dat de toestand van de patiënt geen ziekenhuisopname vergt, terwijl dit wel nodig was. Denk aan iemand die in een woonzorgcentrum op zijn hoofd valt na het gebruik van een tillift. De persoon lijkt oké maar bezwijkt alsnog ten gevolge van een hersenbloeding. Wanneer er sprake is van schuldig verzuim door een inschattingsfout ben je met NETWERK VERPLEEGKUNDE wel verzekerd.”
Evolutie in interpretatie
De laatste jaren zien we een verschuiving in de manier waarop het parket naar bepaalde situaties kijkt. “Het parket oordeelt nu vaker dat iemand geen adequate hulp bood, waardoor het aantal zaken die worden ingeleid als schuldig verzuim, toeneemt”, vult Dimitri De Glas aan. Als verpleegkundige is hij onder meer werkzaam op de dienst spoedgevallen in het AZ Sint-Jan in Brugge en ondersteunt er ook de juridische dienst. “Vanuit NETWERK VERPLEEGKUNDE zijn we ermee vertrouwd dat gerechtelijke experts in de verpleegkunde worden aangesteld. Bij een juridisch conflict wordt vaak een comité van deskundigen samengesteld, met onder meer een arts maar zonder verpleegkundige. Bij NETWERK VERPLEEGKUNDE betrekken we altijd een verpleegkundig expert, wat een verschil maakt voor de cliënt.”
Een voorbeeld hiervan is een casus waarbij een verpleegkundige verantwoordelijk werd gehouden voor het niet opbellen van een neurochirurg in het weekend om mee te delen dat de toestand van een patiënt verslechterde. Er was nood aan een dringende operatie. De verpleegkundige had wel de arts-assistent van wacht geïnformeerd. De aangestelde arts-deskundige die de zaak analyseerde, besloot dat de verpleegkundige de neurochirurg had moeten opbellen en dus in de fout was gegaan. Als juridisch expert in deze casus ging Dimitri na wat de normale manier van werken was in die specifieke zorginstelling: “De zorginstelling had een goed wachtsysteem uitgebouwd. Volgens die procedure had de verpleegkundige de arts-assistent van wacht moeten opbellen, wat ook gebeurd is. Het was de taak van de arts-assistent van wacht om de neurochirurg in te lichten. Wanneer je in zo’n geval geen verpleegkundig expert in het comité van deskundigen hebt, worden zulke elementen vaak over het hoofd gezien. Heel wat verzekeraars, advocaten en zelfs artsen zijn hier niet van op de hoogte. Met de BA-verzekering van NETWERK VERPLEEGKUNDE ben je dus beter beschermd.” Een bijkomend voordeel van de verzekering van NETWERK VERPLEEGKUNDE is dat je al een tussenkomst van een advocaat mag vragen voorafgaand aan een procedure, zodat een bemiddeling kan worden opgestart. Bij andere verzekeraars moet er een rechtszaak of proces-verbaal zijn voor je een advocaat kan inschakelen. “Een bemiddeling kan tot resultaat hebben dat de verzekeringsmaatschappij een schadevergoeding uitbetaalt, zodat geen procedure door de patiënt en/of familie moet opgestart worden. Het kan dus een goed alternatief zijn dat minder lang duurt en minder ingrijpend is voor de betrokken verpleegkundige.”
“Met een sterke opleiding kan je als verpleegkundige alle richtingen uit”
In gesprek met Sabine Stordeur, directrice-generaal van het directoraat-generaal Gezondheidszorg
Toen ze op de schoolbanken zat tijdens haar opleiding verpleegkunde, keek Sabine Stordeur met groot ontzag naar verpleegkundigen die zetelden in de Technische Commissie en de Federale Raad Verpleegkunde. Vandaag staat ze, na een rijk gevulde onderzoekscarrière aan onder meer de UCLouvain en bij het Federaal Kenniscentrum (KCE), aan het hoofd van het directoraat-generaal (DG) Gezondheidszorg van de FOD Volksgezondheid. Netwerk Verpleegkunde ging met haar in gesprek over haar visie op de gezondheidszorg en op verpleegkunde.
Er komen veel veranderingen op ons af. Toch is niet iedereen even enthousiast over de doorgevoerde, maar broodnodige hervormingen. Hoe kijkt u hiernaar?
Sabine Stordeur: “De ministers maken de plannen, wij voeren uit en implementeren het beleid. We merken een veelheid aan beslissingen die op korte termijn werden genomen. Dat leidt onvermijdelijk tot tegenreacties in het werkveld, zoals we die op vandaag ervaren. Het gaat voor velen allemaal te snel en tegelijk gaat het zo traag omdat we nu eenmaal klaar moeten zijn voor de stijgende zorgvraag die op korte termijn op ons afkomt.”
Zo is het statuut van de basisverpleegkundige eindelijk een feit. Hoe ziet men dit binnen de ziekenhuisnormering?
“Daar moet absoluut over nagedacht worden. De opsplitsing die gemaakt is tussen de basisverpleegkundige en de verpleegkundige verantwoordelijk voor de algemene zorg (VVAZ) is namelijk nog niet doorgevoerd in de ziekenhuiswetgeving. Dat is werk voor de komende jaren: wat verstaat men precies onder ‘verpleegkundige’, zowel qua erkenning als qua financiering.”
Is er onderzoek verricht naar de veiligheid en kwaliteit van zorg binnen de gestructureerde zorgteams?
“Het gestructureerde zorgteam is nieuw en momenteel is het nog een vraagteken hoe men zich op het terrein zal organiseren. We zijn het allemaal eens dat we bepaalde methoden van werken moeten doorbreken, maar er is minder eensgezindheid over de manier waarop we dat moeten doen. In de realiteit zien we dat handelingen al vaak gedelegeerd worden. Met het gestructureerde zorgteam hebben we dit juridisch verankerd. Ik denk dus niet dat de veiligheid en kwaliteit van zorg in het gedrang komen, zolang toezicht en opleiding te allen tijde door verpleegkundigen gegarandeerd blijven. Binnen het gestructureerde zorgteam is dit dan meer bepaald de verpleegkundige verantwoordelijk algemene zorg.”
Verpleegkundigen sleutelden de voorbije jaren zelf aan de wetgeving, onder meer onder impuls van NETWERK VERPLEEGKUNDE. Nu is een verdere aanpak door de bevoegde ministers, het RIZIV en de FOD nodig. We zijn van mening dat wanneer prestatiefinanciering en het onvoldoende afgestemd medische zorgaanbod niet worden aangepakt verpleegkundigen het slachtoffer blijven van verhoogde werkdruk. Wat denkt u?
“Als bepaalde problemen niet aangepakt worden, zullen niet alleen verpleegkundigen, maar de hele samenleving daar het slachtoffer van zijn omdat de publieke middelen niet efficiënt worden ingezet. Dat is een algemene consensus. We zijn gestart met de hervorming van de nomenclatuur en de ziekenhuisfinanciering, want de juiste financiële prikkels vormen een belangrijke hefboom. In die financiering ligt de nadruk vandaag nog te veel op productiviteit. De focus moet kwaliteit zijn. Al heb je daarvoor voldoende personeel nodig, dat goed opgeleid en gemotiveerd is.”
Welke rol speelt opleiding daarin?
“Je hebt hoe dan ook een sterke opleiding nodig. Als student liep ik stage in algemene ziekenhuizen. Na mijn studies kwam ik in een universitair ziekenhuis terecht op de afdeling cardiologie. Het vroeg zes maanden om me in te werken en de cultuur van de afdeling te leren kennen. Dat is het voordeel van een goede opleiding: als jonge verpleegkundige kan je alles doen door stapsgewijs ervaring op te bouwen. De opleiding geeft je een noodzakelijke basis, maar maakt van jou geen ervaren verpleegkundige. Je moet ook leren samenwerken, inspelen op veranderingen, … Dat is in elke zorginstelling en op elke afdeling anders, ongeacht hoelang je al actief bent in het beroep. In die zin biedt het gestructureerde zorgteam ondersteuning. Al moeten de procedures voor die onderlinge samenwerking wel duidelijk zijn.”
Hoe ziet u dit?
“Het is een kwestie van taakverdeling. Mijn moeder was ook verpleegkundige. Zij stond er tijdens nachtdiensten alleen voor op twee afdelingen. Vroeger deed de verpleegkundige alles, ook de bedden opmaken of de kamer poetsen. Ik weet nog dat tijdens mijn actieve jaren in het ziekenhuis het heel wat aanpassing vroeg toen we als verpleegkundige niet langer de hele gang moesten afwerken, maar dat de gang opgesplitst werd. Zullen verpleegkundigen zelf verandering pushen? Niet meteen, maar ze moeten wel nadenken hoe ze hun werkcontext kunnen verbeteren in functie van de ervaring, expertise en samenstelling van het team. De structuur van de afdeling en de noden van de patiënt zijn daarbij centrale factoren.”
Er zijn recent verschillende lijsten met handelingen gepubliceerd (basisverpleegkundige, bekwame helper, ADL, …). Er wordt dus duidelijk niet afgestapt van lijsten voor verpleegkundige handelingen?
“Als verpleegkundige mag je een handeling nooit zomaar uitvoeren. Je hebt vandaag veel technische hulpmiddelen. Zo kan je een kamer binnenwandelen en een specifieke handeling uitvoeren met behulp van technologie. Toch mag je hierbij nooit de holistische visie vergeten. De hygiënische zorgen van een patiënt zijn ook het moment om met die persoon te praten en hem of haar te observeren. De geschikte tijd voor een handeling is de juiste tijd. Dat kan soms twee minuten, maar – voor dezelfde handeling – soms ook twintig minuten zijn, afhankelijk van je patiënt. Daarom pleit ik ervoor verpleegkundigen in te zetten volgens de zorgsituatie. Een zorgkundige die rapporteert aan een verpleegkundige na een hygiënische zorg is veel nuttiger dan een verpleegkundige die het snel zelf doet.”
In uw doctoraat bestudeerde u het leiderschap door hoofdverpleegkundigen en CNO. Vandaag komt de rol van de verpleegkundige binnen deze functie onder druk te staan. Hoe kijkt u hiernaar vanuit uw expertise?
“Een verpleegkundig directeur moet zich positioneren. Gebruik je niveau niet als excuus en zeg nooit ‘ik ben maar een verpleegkundige’. Met voldoende motivatie en je basisdiploma kan je veel bereiken, zolang je maar wil werken. Iedereen kan leiderschap tonen en ook vanuit de schaduw kan je invloed uitoefenen. In mijn doctoraat ontdekte ik hoe hoofdverpleegkundigen hun team kunnen motiveren. Velen van hen toonden krachtig, transformationeel leiderschap, terwijl hun oversten dat niet deden. De hoofdverpleegkundige zoekt naar optimalisaties en creëert harmonie tussen alle medewerkers van het team. Iedereen in dat team moet zijn weg vinden.”
Verwachten we niet te veel van verpleegkundigen?
“Op het vlak van verandering is de ene instelling wat archaïscher dan de andere. Maar als we alle ziekenhuizen en afdelingen open willen houden, zullen we mee moeten in de veranderingen en onze comfortzones verlaten door elkaar te motiveren en te versterken. Heb vertrouwen in je team, in je directie en in de zorgkwaliteit. Zo bied je samen patiënten de juiste zorg. Dat is de vertrouwensband die je als verpleegkundige creëert.”
Werkt de FOD Volksgezondheid aan een verdere afbouw van het aantal ziekenhuisbedden?
”Wij volgen de plannen van de minister. Momenteel is er geen verplichting om het aantal bedden te verminderen, al tonen studies wel aan dat er in ons land ruimte is voor verbetering. Enerzijds kunnen we met een lager aantal chirurgische bedden plaats maken voor bedden in de geestelijke gezondheidszorg, revalidatie of palliatieve zorg. Anderzijds moeten we de eerstelijnszorg blijven uitbouwen om ziekenhuisopnames te vermijden of te verkorten.”
Toch lezen we berichten over de rode cijfers van ziekenhuizen en de ontoereikende financiering. Daar tegenover staat dat de afdrachten van artsen aan ziekenhuizen niet volledig gekend zijn. Zal dit gemaximaliseerd worden in de wetgeving?
“De oorzaken van de rode cijfers zijn divers, zoals de hoge energieprijzen en de activiteiten die na covid nog niet volledig hervat zijn. Als overheid hebben we geen bevoegdheid over de afdrachten van artsen. Dit wordt vrij onderhandeld tussen ziekenhuis en arts. Hier is vooral transparantie nodig.”
Moeten alle ziekenhuizen volgens u open blijven?
“Het is niet aan mij om daar uitspraken over te doen. We moeten streven naar een correct aanbod. Wat correct is, hangt af van verschillende factoren. Zo moeten we ons als samenleving afvragen hoe belangrijk de nabijheid van ziekenhuiszorg is. Het is geen kwaliteitsparameter, maar veel mensen vinden het wel belangrijk dat ze een ziekenhuis in de buurt hebben. Ook de verdere uitbouw van de eerste lijn komt hier terug: we kunnen maar nadenken over afbouw van hospitalisatiecapaciteit als er voldoende alternatieven zijn. Ik ben zelf voorstander van de nabijheid van hoogwaardige, minder complexe zorg. Voor complexe en zeldzame zorg zijn er referentieziekenhuizen, waar gespecialiseerd personeel en geavanceerde apparatuur beschikbaar zijn. Dit biedt de beste kans op genezing. Bovendien zal ons land de komende jaren veel moeten besparen. Daarom zijn we verplicht in te zetten op efficiëntie en doelmatigheid. We zullen harde keuzes moeten maken en misschien wel schrappen in het overbodige aanbod. Die keuzes kunnen op een intelligente manier gemaakt worden of we kunnen de economie zijn gang laten gaan. Daarnaast zijn er op het vlak van aanbod belangrijke stappen gezet, zoals de concentratie van complexe kankerchirurgie. Toch is er ook veel weerstand tegen verandering. Denk maar aan het KCE-rapport over de materniteiten uit 2020[1]. De kranten stonden gevuld met begrijpelijke emotionele en verontwaardigde reacties, terwijl het KCE enkel een denkkader bood. Wanneer er wetenschappelijk bewijs is om zorg anders te organiseren met betere resultaten, moeten we dit laten primeren boven individuele belangen.”
Er is meer en meer vraag naar een ziekenhuisfinanciering op netwerkniveau om zo het medische aanbod beter af te stemmen en de kwaliteit van zorg te optimaliseren. Het KCE-rapport borstkankerbehandeling toont een verschil in mortaliteit van veertig procent. Ook dit heeft impact op het emotionele welzijn van verpleegkundigen. Hoe kijkt u hiernaar?
“Dit is zeker wenselijk, maar stuit op weerstand omdat het niet eenvoudig is de synergiën van samenwerking tussen ziekenhuizen te verdelen. Idealiter zijn ziekenhuisnetwerken ook per regio georganiseerd, maar vaak zien we dat ze over het hele land verspreid zitten. Dat is uiteraard niet de bedoeling. In Frankrijk heb je een soort label voor referentie- en expertisecentra. Duitsland koppelt de hospitalisatieverzekering en de terugbetaling zelfs aan deze referentiecentra. Misschien moeten we over zo’n systeem nadenken?”
De ligdagduur vermindert waardoor complexere zorg in de eerste lijn terechtkomt. Sommige ziekenhuizen starten met een eigen tweedelijnsthuisverpleging. Mag dit wettelijk?
“De ziekenhuiswet biedt hier geen obstakels, ook niet voor andere medisch-sociale voorzieningen. Toch is het cruciaal dat alle zorgprofessionals, waar ze ook werken, over de nodige vaardigheden beschikken om patiënten te behandelen. Een hoog niveau van de basisopleiding en een gevarieerde, rijke stage-ervaring bieden de garanties dat onze zorgverleners bekwaam zijn om complexe zorg te verlenen in gelijk welke zorgsetting.”
We zien ook dat thuisverpleegkundigen meer en meer actief zijn binnen de gehandicaptenzorg en woonzorgcentra. Dit maakt dat binnen deze zorginstellingen verpleegkundigen met verschillende statuten actief zijn. Hoe zit dat in de ziekenhuizen?
“Ik zie het in de ziekenhuiswereld zo’n vaart niet lopen, onder meer omdat de normering bepaalt dat het zorgpersoneel aan het ziekenhuis moet verbonden zijn. Uiteraard moeten we waakzaam blijven voor bepaalde evoluties, zoals interimverpleegkundigen. Flexibel inspelen op bepaalde situaties is nodig, maar het mag niet de norm zijn. Een duurzame verankering en integratie in het ziekenhuis voor elk lid van de zorgequipe is een belangrijke vereiste, want een sterk verloop door tijdelijke contracten lijkt me nefast voor een veilige en kwaliteitsvolle zorgverlening.”
Hoe kijkt u naar de deconventionering van verpleegkundigen?
“Dubbele financiering is verboden, laat me daar duidelijk over zijn. Iedereen aan de slag laten gaan als zelfstandige in de zorg is gevaarlijk en zal het systeem onbetaalbaar maken. We moeten iedereen in onze samenleving kunnen verzorgen.”
[1] Lefèvre Mélanie, Bouckaert Nicolas, Camberlin Cécile, Devriese Stephan, Pincé Hilde, de Meester Christophe, Fricheteau Benoît, Van de Voorde Carine. De organisatie van materniteiten in België. Health Services Research (HSR). Brussel. Federaal Kenniscentrum voor de Gezondheidszorg (KCE). 2019. KCE Reports 323. DOI: 10.57598/R323AS.
Wat is het directoraat-generaal Gezondheidszorg?
De Federale Overheidsdienst Volksgezondheid, Veiligheid van de Voedselketen en Leefmilieu (FOD Gezondheid) wil de gezondheid van burgers beschermen en verbeteren. Aan de leiding van de FOD staat het Directiecomité, dat toekijkt op een correcte uitvoering van de beleidsplannen van de bevoegde ministers. De voorzitter van het Directiecomité van de FOD Gezondheid is Dirk Ramaekers. Binnen het Directiecomité zijn er vier directoraten-generaal (DG): Gezondheidszorg, Dier, plant en voeding, Leefmilieu, Gezondheid en werk. Aan het hoofd daarvan staat de directeur-generaal. Voor de DG Gezondheidszorg is dat Sabine Stordeur.
Kwetsbaarheid bij thuiswonende ouderen
Bastiaan Van Grootven, Nursing Science, Department Public Health, University of Basel; Department of Public Health and Primary Care, KU Leuven.
Context
Ouder worden gaat gepaard met een achteruitgang in ons functioneren, bijvoorbeeld een verlies van zicht, gehoor of mobiliteit. Bij de helft van de ouderen resulteert deze achteruitgang in een kwetsbaarheid. Dit verwijst naar een hoger risico om te vallen of om opgenomen te worden in het ziekenhuis bij bijvoorbeeld een pneumonie. Personen die kwetsbaar zijn hebben ook een groter risico om vroegtijdig opgenomen te worden in een woon zorgcentrum. Klinische studies tonen aan dat lichamelijke beweging een belangrijk element is om je te beschermen tegen kwetsbaarheid. Voldoende lichamelijke beweging kan zowel het moment tot kwetsbaarheid verlengen, alsook de weerbaarheid van een kwetsbaar persoon versterken. Daarnaast wijzen klinisch studies ook uit dat voeding een cruciale rol speelt. Een lichaam kan niet sterker worden zonder de essentiële bouwstenen, zoals eiwitten voor de opbouw van spiermassa. Er is momenteel een grote onzekerheid hoe deze resultaten uit klinische studies ook in de praktijk gerealiseerd kunnen worden
Doelstelling
Deze studie onderzocht wat het effect is van drie programma’s bij thuiswonende ouderen. Het ene programma focuste op het aanbieden van kooklessen in groep. Het tweede programma draaide rond een lichamelijk oefenprogramma in groep van één uur per week. Het derde programma bood sociale ondersteuning aan door ontmoetingen in groep te organiseren eenmaal per week. De drie programma’s duurden elk tien weken. Daarna stopten de interventies.
Samenvatting van de resultaten van de studie
De experimentele studie had 468 deelnemers, met een gemiddelde leeftijd van tachtig jaar. Alle drie de programma’s toonden op korte termijn een verbetering in de kwetsbaarheid van de deelnemers. De programma’s met de focus op voeding en lichamelijke beweging vertoonden een gelijkaardig en sterker effect dan het programma met sociale ondersteuning. Toch was op langere termijn – tot twee jaar na het stoppen van de interventie – geen enkel effect meer zichtbaar.
Conclusie
Een programma van tien weken met de focus op voeding, lichamelijke beweging of sociale ondersteuning heeft op lange termijn geen impact op de kwetsbaarheid van oudere personen.
Gevolgen voor de praktijk
Kwetsbaarheid is een van de primaire drivers voor de grote belasting van een oudere samenleving op ons gezondheidszorgsysteem. Het voorkomen of terugdraaien van kwetsbaarheid wordt internationaal erkend als een van de grote prioriteiten voor onze zorg. Zonder oplossingen zal de belasting op thuiszorg en residentiele zorg alleen maar toenemen. Het vertalen van resultaten uit klinische studies naar programma’s die ook een impact hebben in de praktijk lijkt momenteel niet te lukken. Oplossingen zijn nodig die ouderen langer dan tien weken ondersteunen en zo een effect op lange termijn bekomen. Het gebrek aan ondersteuning van innovatieve programma’s voor de praktijk door wetenschappelijke fondsen en de overheid blijft hier een groot struikelblok.
Bron: Teh et al. Effectiveness of a complex intervention of group-based nutrition and physical activity to prevent frailty in pre-frail older adults (SUPER): a randomised controlled trial. Lancet Healthy Longevity 2022. 3(8):e519-e530.








